预约演示
更新于:2025-10-27
Adrenaline
肾上腺素
更新于:2025-10-27
概要
基本信息
原研机构 |
最高研发阶段批准上市 |
首次获批日期 美国 (1967-11-08), |
最高研发阶段(中国)批准上市 |
特殊审评优先审评 (美国)、快速通道 (美国) |
登录后查看时间轴
结构/序列
分子式C9H13NO3 |
InChIKeyUCTWMZQNUQWSLP-VIFPVBQESA-N |
CAS号51-43-4 |
关联
332
项与 肾上腺素 相关的临床试验NCT07038746
A Phase 1b, Open-Label, Exploratory Study Evaluating the Effects of Inhaled Epinephrine in Individuals Experiencing Systemic Allergic Reactions During Allergy Testing, Immunotherapy or Oral Challenges
The goal of this exploratory study is to evaluate the effects of inhaled epinephrine in subjects, who may not be eligible for the GHL-101 trial, and who are experiencing systemic allergic reaction (SAR) that occur following allergy testing, subcutaneous immunotherapy (SCIT), oral challenges (with food and/or drug) or oral immunotherapy (OIT).
开始日期2025-08-25 |
申办/合作机构 |
NCT07084753
Comparison of Opioid-based Anesthesia, Opioid-free Anesthesia Based on Intravenous Drugs and Opioid-free Anesthesia With Thoracic Paravertebral Block, in Patients Undergoing Laparoscopic Gastric Bypass Surgery for Obesity
Regional anesthesia is a technique in which a local anesthetic is injected near a nerve or spinal cord to block sensation, motor stimulation, and pain. In this study, an ultrasound-guided paravertebral block will be used, with careful consideration of all positive and negative factors and possible complications. A thoracic paravertebral block is performed by inserting a needle into the intercostal spaces on the back, approximately 4 cm lateral to the spine. Many studies support excellent pain control with this technique, during and after surgery in thoracic and abdominal surgery. Investigators aim to achieve faster patient mobility after surgery, rapid recovery of bowel function, reduced nausea and vomiting, and maximum pain control. The use of opioids, which can additionally cause respiratory suppression and drowsiness, is avoided.
At any time in case of need to switch from laparoscopic to open surgery, equally adequate anesthesia and postoperative analgesia are ensured without the need to change the approach to the same. In this study, the basic scientific assumption (hypothesis) of the researchers is that non-opioid anesthesia with thoracic paravertebral block provides adequate pain control during and long-term after the surgical procedure, without the side effects of opioid anesthesia.
The main goal of the study is to determine which type of anesthesia results in the best pain control and most significantly reduces complications of anesthesia and surgery in overweight patients who are scheduled for laparoscopic longitudinal gastrectomy and partial/total gastrectomy.
At any time in case of need to switch from laparoscopic to open surgery, equally adequate anesthesia and postoperative analgesia are ensured without the need to change the approach to the same. In this study, the basic scientific assumption (hypothesis) of the researchers is that non-opioid anesthesia with thoracic paravertebral block provides adequate pain control during and long-term after the surgical procedure, without the side effects of opioid anesthesia.
The main goal of the study is to determine which type of anesthesia results in the best pain control and most significantly reduces complications of anesthesia and surgery in overweight patients who are scheduled for laparoscopic longitudinal gastrectomy and partial/total gastrectomy.
开始日期2025-07-30 |
申办/合作机构 |
NCT07073209
PENG vs Femoral Block for Hip Fracture, A Pragmatic Cluster-Randomized Study
This study aims to compare the Pericapsular Nerve Group (PENG) block with femoral block for hip fracture pain. Participants presenting to the hospital with a diagnosis of hip fracture and consenting to analgesic block will receive either a PENG or femoral block. The choice of block will be dictated by a randomized monthly schedule, and all participants presenting during each four-week period will receive the designated block. A sub-group analysis will be performed to determine any difference in efficacy in participants with intracapsular versus extracapsular fractures.
开始日期2025-07-10 |
100 项与 肾上腺素 相关的临床结果
登录后查看更多信息
100 项与 肾上腺素 相关的转化医学
登录后查看更多信息
100 项与 肾上腺素 相关的专利(医药)
登录后查看更多信息
45,587
项与 肾上腺素 相关的文献(医药)2026-01-01·JOURNAL OF ETHNOPHARMACOLOGY
Potential anticoagulant mechanism of curdione: Enhancing thrombin inhibition by binding to AT-Ⅲ ‘s D-helix region
Article
作者: Guan, Yuxuan ; Shi, Hanbing ; Zhang, Teng ; Xia, Quan ; Du, Shan ; Wang, Shuhui
ETHNOPHARMACOLOGICAL RELEVANCE:
Curcuma wenyujin was first recorded in the Tang Dynasty's Xinxiu Bencao and has been traditionally used to treat blood stasis syndrome. Its active component curdione exhibits antiplatelet effects, though its anticoagulant mechanisms remain unclear and require further investigation.
AIM OF THE STUDY:
To investigate the anticoagulant activity of curdione, identify potential targets through integrated screening, and elucidate the underlying mechanisms.
MATERIALS AND METHODS:
An acute blood stasis rat model was induced by ice bath stimulation and adrenaline administration. Hemorheological parameters were measured using a hemorheology analyzer, while coagulation function was evaluated using an automated coagulation analyzer. Label-free quantitative proteomics and network pharmacology identified curdione's potential anticoagulant targets. The interaction between curdione and antithrombin Ⅲ (AT-Ⅲ) was confirmed by molecular docking, enzyme-linked immunosorbent assay (ELISA), Western blot analysis, cell thermal shift assay (CETSA), and surface plasmon resonance (SPR) techniques. Site-directed AT-Ⅲ mutagenesis integrated with SPR analysis elucidated the anticoagulant mechanism of curdione.
RESULTS:
Curdione significantly reduced blood and plasma viscosity, prolonged prothrombin time (PT) by approximately 30 %, and inhibited coagulation factors Ⅱ, Ⅶ, Ⅸ, and X, whilst simultaneously enhancing AT-Ⅲ activity in rats with blood stasis. Thrombin and AT-Ⅲ were identified as the key targets, indicating that curdione potentiates AT-Ⅲ-mediated thrombin inhibition via direct binding. Molecular docking and CETSA confirmed their interaction. SPR analysis confirmed curdione binds AT-III's D-Helix (Asn77, Lys157, Arg161, Arg164) with high affinity (4.52E-07 M), potently enhancing thrombin inhibition.
CONCLUSION:
Curdione binds the AT-III D-Helix, enhancing thrombin inhibition and demonstrating potential for treating thromboembolic disorders.
2026-01-01·JOURNAL OF PHARMACEUTICAL AND BIOMEDICAL ANALYSIS
A UPLC-Q/TOF-MS-based plasma and hippocampal metabolomics analysis was conducted to investigate the impact of Erjing Pills on Alzheimer's Disease rats
Article
作者: Wu, Yi ; Zhu, Na ; Liu, Min ; Zhu, Xu-Dong ; Wu, Qiu-Yun ; Yan, Fei-Xia ; Yang, Xi-Yang ; Zhou, Jian ; Huang, Li-Ping ; Zhang, Peng
Alzheimer's Disease (AD), the most common form of dementia, places a significant burden on individuals and society. In line with the doctrines of Chinese medical practice, kidney deficiency and insufficient marrow cannot nourish the brain, leading to insufficient blood, cerebral dysfunction, and ultimately dementia. Erjing Pills contain wolfberry and Polygonati Rhizoma, which tonify the kidneys and improve the essence. Although pharmacological studies have demonstrated that Erjing Pills can be used to prevent and treat AD, the detailed action mechanism is yet to be determined. To comprehensively reveal the mechanism of action of Erjing Pills in the prevention and treatment of AD, three pharmacodynamic evaluations, the water maze test, both hematoxylin-eosin and immunohistochemical techniques were utilized to assess the effects of Erjing Pills on AD rats. Furthermore, plasma and hippocampus metabolomics were conducted by various statistical analyses combined with UPLC-Q/TOF-MS were employed for a comprehensive and accurate analysis of the in vivo anti-AD effects of Erjing Pills. Erjing Pills enhanced learning and memory capacity decreased hippocampal Aβ deposition expression, and enhanced hippocampal morphology in AD rats. After Erjing Pills treatment, 38 plasma metabolites and 15 hippocampal metabolites of AD rats were regressed to levels similar to those of controls. Moreover, pathways impacted by Erjing Pills on AD included arachidonic acid metabolism, retinol metabolism, glycerophospholipid metabolism, and caffeine metabolism. Additionally, adrenaline, leukotriene B4, retinol, and paraxanthine clearly distinguished the Erjing Pills group from the AD group. These findings significantly enhance our comprehension of the metabolic pathways implicated in AD and shed light on the therapeutic mechanisms of Erjing Pills in alleviating symptoms in rats with AD.
2025-12-31·SCANDINAVIAN CARDIOVASCULAR JOURNAL
Ex vivo resuscitation and evaluation of hearts after 22 minutes of normothermic cardiac arrest
Article
作者: Li, Mei ; Steen, Erik ; Steen, Stig ; Pascevivius, Audrius ; Liao, Qiuming
OBJECTIVE:
The aim was to resuscitate and evaluate hearts ex vivo after 22 min of cardiac arrest with the goal of increasing the number of usable hearts from controlled donation after circulatory death (cDCD).
DESIGN:
Eight pigs (39-61 kg) underwent 22 min of ventricular fibrillation, after which the heart was first perfused in vivo for three minutes with an oxygenated, erythrocyte-containing cardioplegic preservation solution. The heart was then explanted and perfused ex vivo with the same solution for three hours at 18 °C in a transportable heart preservation system. Functional evaluation was performed ex vivo (n = 7), while one heart underwent orthotopic transplantation and was monitored for 24 h.
RESULTS:
The seven hearts evaluated ex vivo easily pumped twice the cardiac output measured in vivo. The transplanted heart maintained normal blood pressure, blood gases, and urine output throughout the 24-hour observation period. At the end of this period the aortic pressure was 104/80 mmHg with a heart rate of 129 beats per minute. Intravenous administration of 20, 40, and 100 µg adrenaline resulted in an aortic pressures of 238/171, 284/196, and 287/201 mmHg with corresponding heart rates of 162, 188, and 223 beats per minute.
CONCLUSION:
Hearts exposed to 22 min of cardiac arrest were successfully resuscitated ex vivo and demonstrated adequate function when evaluated.
502
项与 肾上腺素 相关的新闻(医药)2025-10-25
摘要
本文通过一例蜂蜇伤患者的急诊诊疗案例分析,结合近十年国内外相关文献,系统评价蜂蜇伤的规范化处理流程,并总结中西医结合治疗、生物疗法、干细胞技术等新进展。报告指出,早期抗过敏、局部清创与全身支持治疗是基础,重症患者需结合血液净化、免疫调节等综合手段,未来研究方向包括个性化治疗和基因技术的应用。关键词
蜂蜇伤;过敏性休克;中西医结合;生物疗法;血液净化病例诊疗评价
1. 病例概述患者男性,32岁,因颈部蜂蜇伤后出现上腹疼痛、全身风团瘙痒1小时入院。查体显示生命体征平稳,皮肤见散在风团,予地塞米松5mg静注、氯雷他定10mg口服、局部清创及卤米松乳膏外涂,辅以心电监护及吸氧。治疗后2小时症状缓解离院。
2. 诊疗合理性分析(1)抗过敏治疗:地塞米松(糖皮质激素)联合氯雷他定(抗组胺药)可有效抑制速发型过敏反应,符合《蜂蜇伤中西医治疗进展》推荐的全身治疗原则12。(2)局部处理:清创与外用激素药膏(卤米松)可减轻炎症反应,但未明确提及毒刺是否以针挑法取出。根据《户外遭遇蜂群袭击自救指南》,毒刺需用针挑出而非手拔,以避免毒囊破裂6。(3)监测措施:心电监护及吸氧有助于早期发现喉头水肿、休克等严重并发症,符合重症蜂蜇伤的监测要求12。(4)不足与建议:未进行蜂毒种类鉴别(蜜蜂/马蜂),可能影响伤口清洗液选择(蜜蜂毒液酸性需碱液,马蜂毒液碱性需弱酸液)6;此外,未提及血浆置换或血液净化等重症干预预案,可能对潜在的多器官功能障碍(MODS)风险评估不足12。近十年蜂蜇伤临床经验及新进展一、传统治疗方法的优化
局部处理标准化
毒刺清除:强调使用无菌针头挑出毒刺,避免挤压毒囊,结合冷敷减轻肿胀612。
伤口清洗:根据蜂种选择清洗液(蜜蜂用肥皂水,马蜂用食醋),并辅以季铵盐类消毒剂预防感染612。
全身治疗分层管理
轻症患者:以抗组胺药(如氯雷他定)和局部激素为主,观察6小时以防迟发反应12。
重症患者:需静脉注射肾上腺素(0.1% 0.3-0.5ml)、大剂量激素(甲泼尼龙80-120mg/d)及扩容抗休克治疗12。二、新治疗技术的应用
生物疗法
抗毒血清与免疫球蛋白:特异性抗毒素可中和蜂毒中的磷脂酶A2和透明质酸酶,降低全身毒性;静脉注射免疫球蛋白(IVIG)通过阻断Fc受体抑制过敏反应,尤其适用于过敏性休克患者112。
单克隆抗体:奥马珠单抗(抗IgE抗体)在反复过敏患者中显示显著疗效,可减少激素依赖12。
血液净化技术
血浆置换(TPE):通过置换血浆清除蜂毒及炎性介质,适用于合并MODS或溶血的患者,临床研究显示其可将死亡率从30%降至10%412。
连续性肾脏替代治疗(CRRT):用于蜂毒导致的急性肾损伤,通过吸附毒素和维持内环境稳定改善预后12。
干细胞与再生医学
间充质干细胞(MSCs)通过旁分泌作用抑制炎症因子(如IL-6、TNF-α),促进组织修复,动物实验显示其可减少蜂蜇伤后心肌损伤和肾纤维化1。三、中西医结合治疗模式
中药外敷与内服
蛇药制剂:季德胜蛇药片研末调敷可解毒消肿,联合黄连解毒汤口服(含黄连、黄芩等)增强清热凉血效果912。
刺络拔罐:在蜇伤局部点刺放血后拔罐,可加速毒液排出,减轻疼痛12。
针灸与穴位注射
针刺曲池、血海等穴位调节免疫,配合地塞米松穴位注射(如足三里)可减少激素用量并增强疗效12。四、重症蜂蜇伤的救治策略
早期识别危险因素
高危指标:蜇伤数量>10处、延迟就诊>6小时、AST/肌酐升高、血小板减少等提示MODS风险12。
多学科协作(MDT)
重症患者需联合急诊科、肾内科、ICU等科室,实施机械通气、体外膜肺氧合(ECMO)等生命支持4。未来研究方向
基因与分子靶向治疗:研究蜂毒特异性抗原表位,开发重组疫苗或基因编辑技术调控过敏反应412。
微创手术技术:超声引导下毒液抽吸术或纳米吸附材料的局部应用,减少组织损伤4。
人工智能预警系统:基于临床大数据构建蜂蜇伤严重度评分模型,辅助早期干预决策12。结论
本例患者的处理符合蜂蜇伤基础治疗规范,但需加强蜂种鉴别与重症预案。近十年蜂蜇伤治疗呈现多元化趋势,生物制剂与血液净化显著改善重症预后,中西医结合可减少并发症。未来需进一步探索个性化治疗策略,提升基层医院救治能力。参考文献(略)
【版权声明】 图文及视听资料来源于网络,在此致谢!版权归原作者所有,所有内容仅供专业人士交流分享,如有侵权,请联系删除。谢谢! 投稿、合作与联络微信:dengyl2401。
临床研究
2025-10-25
术后谵妄(postoperative delirium, POD)是老年外科患者中常见且严重的并发症,其特征为急性起病的意识和认知障碍,伴注意力波动和知觉改变。据报道,接受大型手术的老年患者中有约10%–50%可能出现POD。POD不仅延长住院时间、增加医疗费用,还与较高的术后并发症发生率和死亡率相关。因此,加强对POD的预防和管理是围术期临床的重要课题。
糖尿病老年患者因其基础疾病和生理储备降低,被认为是POD的高危人群之一。研究表明糖尿病患者发生谵妄的风险显著升高,一项系统综述显示糖尿病患者发生谵妄的几率约是非糖尿病者的1.78倍。糖尿病人群POD的发生率可高达29%。这可能与糖尿病导致的慢性高血糖、胰岛素抵抗、血管病变和认知功能减退等因素有关,从而使患者对手术应激反应更脆弱。由于全球糖尿病患者数量庞大且半数以上将在其一生中经历手术,糖尿病老年人群的POD预防和管理具有重要临床意义。
近年研究关注一种新型的干预策略:围术期经鼻胰岛素治疗。胰岛素除了调节外周糖代谢外,还具有重要的中枢神经作用,可改善神经元能量利用、促进突触可塑性并具有神经保护作用。经鼻途径给药可以使胰岛素绕过血脑屏障,快速直达中枢神经系统而避免明显的全身性降血糖副作用。初步的临床研究已提示,经鼻胰岛素在预防POD方面可能有效。
经鼻胰岛素的药代动力学和药效学特点
经鼻给药的胰岛素(intranasal insulin, INI)通过鼻粘膜-脑通路直接进入中枢神经系统。研究显示,胰岛素鼻内喷入后约10分钟即可在脑脊液中检测到,30分钟左右达到峰浓度。其吸收途径主要有两种:一是经嗅神经和三叉神经的神经元轴突运输(细胞内途径),二是穿过嗅上皮细胞间隙进入蛛网膜下腔的非细胞途径。后一途径效率更高,使胰岛素迅速分布到包括大脑皮层、海马和脑干等广泛脑区。由于经鼻途径避免了肝脏首过效应和全身血浆快速降解,中枢胰岛素水平可显著提高,而外周血糖影响较小。中等剂量(如20–40 IU)的经鼻胰岛素通常不会引起明显低血糖,安全性较好。一项心血管手术患者的剂量递增研究显示,鼻胰岛素在160 IU剂量内未观察到低血糖,只有当单次剂量高达240 IU时才出现轻微低血糖反应。因此,在常用剂量范围内(20–40 IU),经鼻胰岛素被认为是安全可耐受的。
药效学方面,胰岛素进入中枢后可与脑内胰岛素受体结合,参与多种神经调节过程,包括促进葡萄糖摄取和利用、增强突触可塑性、抑制神经炎症等。胰岛素在海马、额叶等认知相关脑区的作用被认为有助于改善学习记忆功能。临床研究已证实,鼻内胰岛素能改善阿尔茨海默病和轻度认知障碍患者的记忆能力。对于围术期状态,胰岛素的神经保护作用尤为值得关注:其一,胰岛素可降低神经元线粒体功能障碍和氧化应激,减轻手术相关的神经炎症反应;其二,胰岛素通过增强脑内葡萄糖供应,抵消麻醉和手术应激导致的脑组织低代谢状态。Yang等的研究发现,接受经鼻胰岛素的患者术中脑脊液葡萄糖水平显著高于对照组(胰岛素组4.57 mmol/L vs 对照组2.83 mmol/L),提示脑组织可利用的能量底物增加,有助于维持术中脑代谢需求。此外,经鼻胰岛素还能增加脑脊液中脑源性神经营养因子(BDNF)水平,提高睡眠质量和调节情绪,这些效应均可能对预防围术期谵妄有益。
总体而言,经鼻胰岛素以其独特的药代动力学优势实现了胰岛素的靶向脑部递送,在围术期可发挥多重神经保护作用且安全性良好,为谵妄等中枢并发症的干预提供了新思路。
术后谵妄的机制与糖尿病相关风险因素
POD的发病机制十分复杂,迄今未被完全阐明。公认的病理生理学机制包括:(1)神经炎症:手术创伤引发的全身炎症反应使IL-1β、IL-6、TNF-α等促炎因子水平升高,这些细胞因子可透过血脑屏障进入中枢,诱导脑胶质细胞激活和神经炎症,导致神经元功能紊乱;(2)脑神经递质失衡:围术期应激可导致胆碱能功能下降和多巴胺能功能相对过强,引发谵妄典型的注意力障碍和精神行为异常;(3)脑能量代谢障碍:研究表明谵妄发生时患者大脑存在区域性低代谢,老年髋部骨折患者在谵妄期间脑葡萄糖利用减少且代谢偏向酮体。胰岛素抵抗和葡萄糖代谢紊乱也与谵妄相关,在谵妄患者中检测到更高的胰岛素抵抗指标。此外,(4)皮质功能网络破坏:包括术中低氧、低灌注或微栓子导致的急性脑功能紊乱,以及已有脑病理(如阿尔茨海默病病理)的叠加效应,都可降低大脑应对手术刺激的储备能力。以上因素相互作用,最终引发谵妄的一系列临床表现。
糖尿病背景可强化上述多个致病环节,使老年糖尿病患者成为POD高危人群。一方面,糖尿病患者常存在慢性全身炎症和氧化应激状态,高血糖可促进促炎因子生成并诱发脑内微炎症环境。糖尿病还与血管内皮功能障碍和血脑屏障通透性增加相关,可能加剧外周炎症向中枢的传播。另一方面,中枢胰岛素抵抗被认为是连接糖尿病与脑功能障碍的重要机制。长期2型糖尿病患者脑内胰岛素受体信号传导下降,被部分学者称为“III型糖尿病”,其结果是脑对葡萄糖的利用效率降低、能量供应不足,易导致谵妄发生。Komici等(2025年)的系统综述指出,高血糖和糖尿病会损害认知相关的神经网络功能,从而增加谵妄易感性。此外,糖尿病患者合并的其他因素如动脉硬化所致慢性脑供血不足、糖尿病认知功能减退、视听障碍、肾功能不全等,也都是谵妄发生的危险因素。值得注意的是,并非所有研究均支持糖尿病与谵妄显著相关,有些回顾性分析未发现独立关联。这提示糖尿病影响POD可能需要结合其他危险因素综合评估,例如糖尿病患者往往伴有高龄、术前认知功能低下或多种合并症,而这些本身也是谵妄的危险因素。
总的来说,POD的发生是多因素作用的结果。对于老年糖尿病患者,应特别关注术中血糖和炎症控制,以减轻糖代谢紊乱和炎症反应对中枢的冲击。此外,这类患者常伴有基线认知功能减退,更易被谵妄“击穿”,因此术前应评估认知状况并加强术后监测。在后续章节中,我们将探讨经鼻胰岛素如何通过改善这些机制来预防谵妄。
经鼻胰岛素预防和干预术后谵妄的研究进展
近年来,多项随机对照试验(RCT)、回顾性队列和荟萃分析探讨了围术期经鼻胰岛素对POD的影响,初步证据显示该疗法在不同手术人群中均具有降低谵妄发生率和严重度的潜力。
1.前瞻性随机对照研究:Huang等率先开展了一项RCT,纳入90例行腹腔镜胃肠道肿瘤根治术的老年患者(未限定糖尿病史)。实验组术前2天每天鼻内给予常规胰岛素20 IU,对照组给予安慰剂。结果显示,术后5天内POD发生率,胰岛素组为12.5%,对照组高达47.5%,差异具有显著统计学意义(P=0.001)。尤其在术后第1天和第3天,胰岛素组谵妄发生率分别只有12.5%和2.5%,远低于对照组的32.5%和20%。此外,炎症指标检测发现,术后第1天和第3天,胰岛素组患者的血清TNF-α、IL-6、IL-1β水平均显著低于对照组(P<0.05),与谵妄发生减少相一致。该研究率先证明了术前经鼻胰岛素预处理可预防POD,并可能通过抑制围术期炎症介质的过度上升来发挥作用。
随后,多项针对骨科手术人群的RCT也报告了积极结果。Li等在2025年发表的随机试验纳入了130名髋部骨折手术老年患者。患者术前一天接受不同剂量鼻内胰岛素干预:20 IU组、40 IU组和安慰剂组。观察发现,术后第1–3天内POD总体发生率在安慰剂组为39.5%,而20 IU和40 IU胰岛素组显著降至11.4%和14.3%(P=0.002)。20 IU与40 IU两组之间预防效果无明显差异,提示20 IU剂量已足够达到最大效益。值得强调的是,各组术后监测的指尖血糖水平无显著差异,表明鼻内胰岛素在该方案下并未引起低血糖等全身副作用。与此同时,腰麻穿刺时采集的脑脊液分析显示,40 IU组患者脑脊液葡萄糖浓度较对照组明显升高(P<0.017),而乳酸水平无差异。该研究的结论是:围术期鼻内给予20–40 IU胰岛素可有效降低髋部骨折老年患者的谵妄发生率且不影响外周血糖。
另一项由Yang等开展的大样本研究则进一步证实了经鼻胰岛素在骨科手术中的效果。该研究针对212例接受全髋或全膝关节置换术的老年患者(≥65岁),术前后共干预8天,每日给予40 IU胰岛素或安慰剂鼻喷。结果显示,术后5天内POD发生率,胰岛素组仅为8.33%,明显低于对照组的23.23%(OR=3.33,95%CI 1.41–7.88,P=0.004)。同时,Delirium Rating Scale(DRS-R-98)评分显示,胰岛素组谵妄的严重程度也显著低于对照组。机制探讨方面,该研究通过生物标志物分析发现,胰岛素组患者脑脊液中的总骨钙素(tOC)、未羧化骨钙素(ucOC)以及BDNF水平在围术期均显著高于对照组。骨钙素是一种由骨骼分泌的激素,已知可通过跨越血脑屏障提高海马BDNF水平并改善认知功能。鼻内胰岛素可能通过促进骨钙素分泌,增强外周胰岛素敏感性和中枢神经可塑性,从而起到预防谵妄的作用。此外,该研究观察到胰岛素组术后第3天的胰岛素抵抗指数(HOMA-IR)显著降低,提示胰岛素敏感性改善。综上,Yang等的工作提供了更全面的证据,表明经鼻胰岛素通过代谢和神经养分途径的双重作用,实现了谵妄发生率和严重度的“双降低”。
除预防用途外,经鼻胰岛素能否用于治疗已发生的谵妄也是研究者关注的问题。Nitchingham等在澳大利亚进行了一项创新性RCT,针对已发生谵妄的住院老年患者给予长效胰岛素类似物(地特胰岛素)经鼻治疗,每日2次直至谵妄消退。这项试验纳入了97例平均年龄87.6岁的谵妄患者。结果主要观察指标为谵妄持续天数。研究发现,胰岛素组患者谵妄持续时间中位数为4.8天,虽较对照组的6.8天有所缩短,但差异未达统计学显著(P=0.16)。然而在亚组分析中,年龄较低的老年患者(≤88岁)使用胰岛素后谵妄持续时间显著缩短(胰岛素组3.9天 vs 对照组7.0天, P=0.006),而高龄组(>88岁)则无明显差别。尽管主要终点阴性,该研究仍有重要意义:首先,其证明了经鼻给药在谵妄患者中具有良好的耐受性和可行性,未观察到严重不良反应,只有个别患者出现轻微鼻黏膜刺激症状如流涕、鼻衄等。其次,胰岛素组患者住院总日数显著缩短,提示治疗可能带来预后改善。研究者推测,样本量不足和高龄患者反应差异可能使结果未能充分显现,但对于较“年轻”的老年患者,经鼻胰岛素可能有助于加速谵妄恢复。这提示未来可进一步研究经鼻胰岛素在谵妄治疗中的作用,尤其是结合不同患者亚组特征制定个体化方案。
2.系统评价与Meta分析:随着RCT证据的积累,近期出现了针对经鼻胰岛素预防谵妄的系统综述。Komici等在2025年发表的Meta分析汇总了多项研究结果,得出结论:与安慰剂相比,围术期应用经鼻胰岛素可将POD发生的相对风险降低约66%(合并RR≈0.34, 95%CI 0.23–0.52)。该分析同时指出,经鼻胰岛素用于谵妄预防的研究存在一定异质性,例如给药剂量和时程有所不同,但总体趋势支持其有效性。作者还关注了降糖药物对谵妄的影响,发现糖尿病患者长期使用二甲双胍的人群谵妄发生风险也较低(RR≈0.71)。这些发现提示,通过改善胰岛素作用(无论是提高胰岛素敏感性抑或直接给予胰岛素),可能对谵妄的发生具有保护作用。该综述呼吁进一步开展糖尿病患者特异性的谵妄预防研究,并在将来制定针对糖尿病人群的谵妄筛查和干预方案。
综合以上,多种证据类型均表明,经鼻胰岛素是一种有前景的围术期干预措施,可有效降低老年患者(尤其是糖尿病患者)的POD发生率,并改善相关的认知功能和睡眠质量指标。其作用机制涉及抗炎、改善脑代谢以及促进神经营养等多个方面,在以下章节我们将结合不同手术类型的研究进行更细致的分析。
不同手术类型中的效果差异
老年患者POD的发生率和预防措施效果在很大程度上受到手术类型和侵袭程度的影响。本节将按照手术种类(心脏手术、骨科手术、肿瘤手术等)综述经鼻胰岛素的作用效果,并比较不同术式下POD的基线风险和干预收益。
心脏手术:心脏外科手术(尤其是体外循环下的心内直视手术)一直属于POD高发领域。老年患者接受冠状动脉旁路移植术(CABG)或瓣膜置换术后的谵妄发生率报告为30%–50%,显著高于一般非心脏手术。造成这一现象的因素包括手术侵袭性高、全身炎症反应强烈、术中脑灌注波动以及可能的微栓子或缺血再灌注损伤等。针对这一高危领域,经鼻胰岛素干预显示出有益作用。Huang等在2024年的一项单中心RCT研究了鼻胰岛素对风湿性心脏病瓣膜置换患者的影响。虽然该研究入组患者年龄范围较宽(18–65岁),但也具有一定参考价值。结果显示,与对照相比,胰岛素组患者术后第3天总体谵妄发生率显著降低。更有意思的是,该研究着重考察了术前睡眠质量这一因素。由于术前睡眠障碍是POD的独立危险因素之一,研究者让患者在手术前2天开始使用20 IU胰岛素,每日2次鼻喷,希望通过改善睡眠来降低谵妄风险。结果确如假设:胰岛素组患者术前两夜的客观睡眠监测指标(深睡比例、REM睡眠时间等)均优于对照组,匹兹堡睡眠质量评分(PSQI)显著降低,伴随术后谵妄发生率。同时,胰岛素组患者术前的清晨皮质醇水平较对照组降低,提示下丘脑-垂体-肾上腺轴的应激反应减轻。另一项针对心脏手术的研究来自Yang等(2025)的工作,他们纳入了中年及老年接受体外循环手术的患者,发现围术期经鼻胰岛素不仅提高了患者术前总睡眠时间和睡眠效率,还使术后认知功能的跌落幅度减小,并最终减少了谵妄的发生。例如,使用RCSQ量表评估显示,胰岛素组患者术后的总睡眠时间和睡眠效率明显优于对照组;同时围术期MMSE评分的下降程度更轻。由于睡眠紊乱被认为是谵妄的重要促发因素之一,这些睡眠改善与谵妄降低的并行改变值得关注。综合而言,在心脏外科手术场景,经鼻胰岛素通过改善围术期睡眠和应激状况,降低谵妄发生,体现出对高危手术人群的潜在价值。
骨科手术:骨科尤其是髋部骨折手术同样是老年POD高发的领域,一般报告发生率为30%左右,若合并谵妄则预后明显变差。前述Li等关于髋部骨折和Yang等关于关节置换的RCT均属于骨科手术范畴,已充分证明鼻胰岛素可降低这类手术人群的谵妄风险。值得进一步讨论的是,不同骨科手术类型的POD基线风险和胰岛素效应幅度。髋部骨折多为急诊手术,患者一般高龄且伴发疾病多,POD发生率通常较择期关节置换手术为高。Li等研究中对照组谵妄发生率为39.5%即反映了这一点。而择期的髋/膝关节置换术患者一般情况稍好,Yang等研究中对照组谵妄率为23.2%。尽管基线风险不同,胰岛素干预在两种手术中的风险比下降幅度却非常相近:髋部骨折患者谵妄率降低约70%(39.5%降至≈12%),关节置换患者降低约64%(23.2%降至8.3%)。这提示经鼻胰岛素的预防效应在不同基线风险的人群中均可实现。临床上,对于急诊髋部骨折的糖尿病老年患者,围术期常因伤情和手术紧迫性难以及时优化内科状况,谵妄高发且难防,而鼻胰岛素作为一种简便的生物制剂干预,有望在伤前或术后早期即刻使用,成为快速起效的预防措施。对择期关节手术患者,则可提前安排术前数日的胰岛素鼻喷,使患者以更佳的代谢和神经状态进入手术。
肿瘤手术:恶性肿瘤手术患者往往年老体弱,手术创伤大且常伴营养不良、免疫功能低下等,这些均增加了POD风险。尤其是腹部和胸部大型肿瘤切除术,由于手术时间长、术后疼痛明显,谵妄发生率可达20–40%。Huang等2021年的研究对象为腹腔镜下胃肠道肿瘤根治术患者,其中对照组谵妄发生率高达47.5%。尽管这一数值略高于文献平均水平,可能与入组患者更高龄或术式复杂度相关,但也凸显了该亚组的高风险特点。胰岛素干预使谵妄发生率降至12.5%,绝对减少了35%的患者发生谵妄,这一临床效应量十分可观。另有一项针对老年结直肠癌手术患者的试验考察了经鼻胰岛素对术后认知功能的影响。该研究主要评价术后7天的术后认知功能障碍(POCD)发生率。结果胰岛素组POCD发生率13.3%,显著低于对照组的38.7%(P=0.024)。同时,和POD类似地,胰岛素组患者术后第1–5天的炎症指标IL-6、TNF-α以及神经损伤标志物S100β水平均显著低于对照。虽然POCD和POD定义不同,但两者在发生机制上存在交叉,均与神经炎症和应激反应相关。因此可以推测,经鼻胰岛素对该患者群体的谵妄发生也会有类似的降低作用。此外,癌症患者本身可能存在癌因性炎症、高代谢状态,这些因素通过经鼻胰岛素的代谢调节作用也许能得到一定程度的抵消。总之,在肿瘤外科领域,经鼻胰岛素的应用同样展现出显著的谵妄预防效益,并有助于控制围术期炎症失调,对于合并糖尿病的老年肿瘤患者具有潜在的双重收益(血糖控制和脑功能保护)。
下表概括了几项主要研究中,不同手术类型患者POD的对照发生率及经鼻胰岛素干预后的发生率,以供对比:
图示:经鼻胰岛素对不同术式老年患者术后谵妄发生率的影响(柱状图根据主要RCT数据绘制,显示对照组与胰岛素组POD发生率比较)。可见在胃肠肿瘤、髋部骨折、关节置换等不同手术中,胰岛素组谵妄发生率均明显低于对照组。
谵妄风险评估工具的介绍与比较
有效的谵妄筛查和评估对及时发现和管理POD至关重要。目前临床常用的评估工具主要包括:Confusion Assessment Method(CAM)及其ICU版CAM-ICU、4AT量表(4 'A's Test)、护士谵妄筛查量表(Nu-DESC)以及谵妄评分量表(DRS-R-98)等。各工具在评估维度、实施方式和适用场景上有所不同。
CAM(谵妄筛查方法):CAM及CAM-ICU是国际上应用最广泛的谵妄诊断工具,由Inouye等开发。CAM依据DSM标准设计,包括急性起病/波动性病程、注意力不集中、思维混乱和意识水平改变4项核心要素,其中前两项加后两项之一阳性即可诊断谵妄。CAM特点是特异性高,对经历过培训的评估者能够较准确地区分谵妄与其他状态。CAM-ICU则用于无法言语交流的ICU病人评估。CAM的不足在于需要对评估者进行专门训练且耗时相对更长,一般需要数分钟至十分钟完成,此外要求获取患者基线精神状态的信息。在老年糖尿病患者中,由于部分患者存在慢性认知功能下降或基础轻度认知障碍,在应用CAM判断“急性改变”时需要结合知情者提供的病前信息,以免将慢性认知损害误判为谵妄。因此对糖尿病患者应更加重视术前认知功能评估,这也提示医疗团队可在围术期将CAM与简易精神状态检查(MMSE)或蒙特利尔认知评估(MoCA)配合使用。
4AT量表:4AT是一种快速谵妄筛查工具,无需专业训练即可使用,被誉为“4项测试”。4AT包括:意识水平评分、注意力测试(如朗读月份倒序)、急性改变或波动病程、有无认知障碍共4项,总分满分12分,4分及以上提示可能谵妄。4AT优点是简便快捷(<2分钟),不要求额外信息或检查,因此在急诊科、普通病房等场景广为推广。研究表明4AT对谵妄的敏感性和特异性与CAM相当,在老年急性病房中的验证中,4AT敏感度约76–80%、特异度约85–95%,与CAM检测性能相近。而在可行性上,4AT往往有更高的完成率,因为其不需要长时间交谈或查阅病史。在糖尿病老年患者中,4AT的快速筛查有助于护理人员在日常查房时高频率地监测患者神志变化。不过4AT的一个局限是可能对安静型(低活动性)谵妄的识别稍逊于CAM,因为其依赖简单交流测试,安静型谵妄患者或能勉强通过,需要结合临床经验判断。
Nu-DESC(护理谵妄筛查量表):Nu-DESC是一种由护士在常规护理过程中观察患者行为而填写的量表,包括5项指标:定向障碍、行为异常、交流障碍、幻觉妄想和精神运动迟滞,每项0–2分,累计≥2分提示可能谵妄。Nu-DESC的优势在于嵌入护理流程,无需单独抽时间测试,尤其适用于夜间和恢复室等需要持续监测的环境。有研究对比了4AT与Nu-DESC在老年患者中的表现,发现Nu-DESC由于基于观察,完成率高于4AT。敏感性方面,一些综述指出Nu-DESC在ICU外科患者中甚至优于CAM。对于糖尿病患者,护士可以针对其可能出现的特定表现(如高血糖时烦躁出汗、低血糖时意识模糊)进行记录,加上Nu-DESC量表评分,有助于及早发现谵妄先兆。当然,Nu-DESC的特异性略逊,需要阳性后再由医生用CAM或4AT复核诊断。
DRS-R-98(谵妄评定量表修订版):该量表包含16个条目(13项症状严重度评分+3项诊断要素),由专业人员根据详细访谈和检查填写,总分越高表示谵妄越严重。DRS-R-98被认为是评价谵妄严重程度和跟踪谵妄病程的“金标准”工具,在临床研究中应用广泛。其优点是维度全面,涵盖了谵妄的情感、感知、语言、注意、睡眠-觉醒周期等各方面改变,适合精神科会诊或科研使用。但由于耗时长(约20分钟以上)且需要临床心理/精神评估背景,一般不用于日常床旁筛查。例如,在前述Yang等研究中,DRS-R-98被用于量化谵妄的严重程度,以比较胰岛素干预对症状缓解的影响。对于糖尿病老年患者,DRS-R-98可帮助深入了解谵妄时患者哪些方面受影响更明显(例如糖尿病所致的认知底线降低是否加重了注意力缺失评分等),但出于实用考虑,该量表更多用于研究或复杂病例评估,而非常规筛查。
总的来说,各种评估工具各有所长,应根据临床环境和人力资源选择合适的方法。在围术期管理中,建议对老年糖尿病患者加强谵妄筛查频率,可结合使用4AT/Nu-DESC等高敏感性的工具快速筛查,一旦可疑再应用CAM确诊。对于谵妄高危的糖尿病患者(如既往有轻度认知障碍或术前血糖波动大者),术前应建立基线认知评估记录,并在术后常规监测意识状态,从而做到“早识别,早干预”。未来或可开发针对糖尿病患者的谵妄预测模型或专用筛查量表,如Komici等建议的那样,制定“糖尿病特异性谵妄筛查方案”以提高检测效率。
下表对比了上述主要工具的特点:工具评估方式优点局限CAM/CAM-ICU医师评估4要素(含急性改变、注意等)特异性高,基于DSM标准,准确性好需培训,花费时间,需基线信息4AT快速4项测试(意识、注意等)操作简便,敏感性高,实用性强可能遗漏安静型谵妄,一定误报率Nu-DESC护理观察5项行为评分融入护理流程,完成率高特异性相对较低,需后续确认DRS-R-98精细16项量表评分评估全面,可衡量谵妄程度及疗效实施复杂,耗时长,不用于筛查
表:主要谵妄评估工具的比较及其在老年患者中的适用性(其中参考了近期文献对4AT、CAM等工具敏感度和可行性的研究)。
对于老年糖尿病患者,由于其baseline可能存在认知功能损害,评估时尤其需要关注注意力和精神运动改变等指标的细微变化。综合应用多种工具,并结合患者既往认知状况,可提高谵妄识别的准确性和及时性。
指南与共识对经鼻胰岛素预防谵妄的态度
针对术后谵妄的预防与管理,国际上已有多项指南和专家共识。然而,由于经鼻胰岛素预防谵妄的证据直到近年才出现,目前主流指南中尚未将其纳入标准推荐。总体而言,现有指南强调的是综合干预策略和传统措施,对于药物预防则持谨慎态度。
非药物综合干预是指南的核心:例如,美国老年医学会(AGS)于2015年发表的关于术后谵妄的最佳实践声明,以及欧洲麻醉与重症医学会(ESAIC)2023年更新的指南均强调,多模式非药物干预(multi-component non-pharmacological intervention)是预防POD的一线措施。这些措施包括:术前识别高危个体、术中维持适当麻醉深度和血压、术后加强镇痛和早期活动、避免使用贝ン佐类和抗胆碱能药物、优化睡眠环境和感觉输入(如提供眼镜助听器)等。对于糖尿病患者,指南建议严格围术期血糖管理,因为高血糖和低血糖都可能促发谵妄。但关于是否应采用特定手段(如胰岛素)来积极预防,目前尚无明确指引。
药物预防方面:既往指南对于抗精神病药、镇静药物等预防谵妄多持不推荐或谨慎态度,原因在于缺乏充分证据且可能有副作用。例如,ASA(美国麻醉医师协会)发起的“Perioperative Brain Health”项目并未推荐常规使用哈洛佩里多尔或乙酰胆碱酯酶抑制剂来预防POD,而是提倡首先改善护理措施。对于褪黑素或右美托咪定等药物,有小型研究提示可能有效,但指南仅给出弱推荐等级或认为证据尚不确定。在这一背景下,经鼻胰岛素作为一种新兴干预,目前未出现在指南的推荐清单中。一方面,这是由于直到2021年以后才有RCT结果发表,循证医学证据层级较低;另一方面,各指南制定专家可能对该疗法的认知和共识度尚不足。因此,目前无权威指南直接建议围术期常规应用经鼻胰岛素来预防谵妄。然而,值得注意的是,最新发表的一些循证综述已开始关注这一疗法,并呼吁在未来指南中评估其价值。例如Komici等2025年的系统综述明确指出,经鼻胰岛素在降低POD方面展现出可喜效果,应进行更多研究以纳入循证预防策略。
推荐等级和证据质量:假如依据现有有限研究对经鼻胰岛素进行评估,其预防POD的证据质量大致相当于“中等”(多个小规模RCT但尚需大型验证),推荐强度可能为“条件推荐”或“建议考虑”(弱推荐)。在未来,当更多多中心、大样本研究证实其有效且安全时,指南可能提升其证据等级。例如,ESAIC指南更新过程中已将Huang 2021等研究纳入文献库,显示专家群体对这一新证据的兴趣。可以预期,如果临床试验继续取得阳性结果,经鼻胰岛素有望在指南中获得肯定,如作为针对高危老年患者的可选预防措施,被列为II级推荐(根据常用分级,相当于有一些证据支持,可考虑应用)或获得类似“May be considered”的表述。在这之前,临床医师应参考最新文献和循证综述,在充分评估患者获益和风险的基础上谨慎使用该疗法。
总而言之,目前主要指南和共识对于经鼻胰岛素预防谵妄尚没有明确的推荐,但研究进展正不断填补证据空白。医疗团队在制定老年糖尿病患者围术期管理计划时,可以将经鼻胰岛素视为一种潜在的预防手段。在没有指南明确规定的情况下,医院内部可尝试通过多学科讨论制订相应方案,并动态关注未来指南更新对其态度的改变。
讨论
实际临床应用的挑战和局限:虽然经鼻胰岛素在研究环境中展现了良好效果,但在推广至日常临床时仍有若干挑战需要克服。首先是给药流程和装置的问题。经鼻给药需要专门的喷雾装置和操作规范,Nitchingham等的试验就提到设备需要培训使用且清洁维护较繁琐,一定程度上限制了在繁忙病房中的实施。未来需发展更简便可靠的鼻内给药装置,确保剂量准确并提高医护依从性。此外,不同患者对鼻内给药的耐受性不同,少数人可能出现鼻黏膜刺激、流涕、轻微鼻出血或嗅觉变化。这些副作用虽轻微但可能影响患者配合,尤其在术后不适时进一步的鼻内给药可能会被拒绝。因此需要提前向患者宣教并采取措施减轻鼻黏膜不适(如使用生理盐水湿润等)。
另一局限是适用人群和剂量时程尚未明确优化。目前研究大多集中于老年群体,但对于高危但非老年的患者(如中年严重糖尿病患者)是否也有用尚不清楚。Huang等的心脏手术研究纳入了一些中年患者并证明有效, 这提示经鼻胰岛素的适用范围可能不限于老年。针对1型糖尿病患者这一特殊群体,尚无文献直接研究他们在围术期使用鼻胰岛素预防谵妄的效果。1型患者由于自身绝对缺乏胰岛素,对外源性胰岛素更敏感,理论上经鼻给予少量即可达到中枢有效浓度,但也更需谨慎监测血糖以防低血糖风险。未来研究应分别评估1型与2型糖尿病患者的剂量反应关系。剂量和疗程优化亦是重要问题。现有试验使用的剂量从20 IU到160 IU不等,给药时程从术前单次到术后多日都有。多数研究认为20–40 IU是最佳剂量范围。但患者个体差异(例如体型、胰岛素抵抗程度、鼻腔解剖)可能影响药物入脑量,需要更精细的个体化给药方案。例如,通过检测患者术中脑脊液中的胰岛素浓度或糖代谢标志,可以调整剂量实现最佳疗效。对此尚需深入研究支持。
潜在副作用及风险控制:经鼻胰岛素总体副作用少见且轻微,这是其相较于抗精神病药等预防手段的一大优点。然而仍须注意低血糖的潜在风险。尽管大部分研究未观察到低血糖发生,但个别高剂量下(如>160 IU)出现了血糖下降的报告。对于糖尿病患者来说,围术期血糖波动本已复杂,加入鼻胰岛素后需严密监测血糖并与常规降糖方案协调。例如,有作者建议每次鼻喷后40分钟监测指尖血糖,以确保其稳定。另外,需考虑与患者原有胰岛素治疗的相互作用:对于术前需要胰岛素控制血糖的患者,如使用鼻胰岛素,应相应调整皮下胰岛素剂量以避免叠加效应导致低血糖。药物相互作用方面,目前尚无证据显示鼻内胰岛素与麻醉药或其他围术期药物存在不良相互作用,因为其主要作用于中枢,进入体循环量很小。但仍需警惕某些升高中枢儿茶酚胺水平的药物可能减弱胰岛素的中枢作用,以及糖皮质激素大量应用可能抵消胰岛素的部分抗炎效应。这方面可以通过合理安排给药时序(如避开使用肾上腺素类药物的时间段)来降低影响。
未来研究方向:首先,需要更多大规模、多中心RCT来验证经鼻胰岛素预防谵妄的有效性、安全性,并观察其对临床结局(如住院天数、长期认知功能、生存质量)的影响。目前绝大多数试验来自中国单中心,患者民族和手术类型相对集中,未来应在其他人群(如欧美人种、不同医疗体系)中重复研究以提高证据普适性。其次,应深入探讨作用机制,如通过采集围术期脑脊液和血液标本,分析炎症因子、神经递质、代谢产物的动态变化,明确胰岛素在中枢发挥作用的分子途径。这不仅有助于优化治疗方案(例如是否联合抗炎药物等),也将丰富对谵妄病理的认识。第三,探索经鼻胰岛素在综合干预策略中的地位。如在目前非药物干预基础上加用鼻胰岛素,能否进一步提高预防效果?是否可作为对高危患者的“加强版”预防策略?这可以通过设计2×2析因试验(比较有无非药物干预、有无胰岛素干预)来回答。此外,还需研究其成本效益和实施可行性。鼻胰岛素需要额外的耗材(喷雾装置)和护理时间,医院在推广时必须考虑经济成本和培训成本。若证实其显著减少POD并发症,那么从整体医疗支出看可能是合算的,但仍需卫生经济学研究佐证。
在临床实践层面,一个理想的POD预防路径应融合风险评估、非药物措施和药物干预。经鼻胰岛素的引入为这一路径增加了一环,其应用时机一般选择在术前和术后早期,与风险最高的时间窗口吻合。下图提供了一个基于本综述信息的POD预防干预路径示意:
图示:老年糖尿病患者术后谵妄预防的综合干预路径示意图(流程图)。高危患者(如高龄伴糖尿病)在常规非药物预防基础上可考虑加用围术期经鼻胰岛素,并全程加强谵妄监测和管理。
通过上述综合策略的实施,期待能最大程度降低老年糖尿病患者术后谵妄的发生,提高围术期脑健康结局。经鼻胰岛素作为新兴手段,还有许多问题需要解决,但其独特的作用机制和初步成效使其成为该领域极具潜力的研究和应用方向。在未来岁月里,随着更多高质量证据涌现,我们有望在指南中看到对于经鼻胰岛素预防术后谵妄更明确的推荐,使之真正转化为临床实践中的惠民举措。
参考文献Swarbrick CJ, Partridge JSL. Evidence-based Strategies to Reduce the Incidence of Postoperative Delirium: A Narrative Review. Anaesthesia. 2022;77(Suppl 1):92-101.Huang Q, Li Q, Qin F, et al. Repeated Preoperative Intranasal Administration of Insulin Decreases the Incidence of Postoperative Delirium in Elderly Patients Undergoing Laparoscopic Radical Gastrointestinal Surgery: A Randomized, Placebo-Controlled, Double-Blinded Clinical Study. Am J Geriatr Psychiatry. 2021;29(12):1202-1211.Nakadate Y, Kawakami A, Oguchi T, et al. Safety of Intranasal Insulin Administration in Patients Undergoing Cardiovascular Surgery: An Open-Label, Nonrandomized, Dose-Escalation Study. JTCVS Open. 2024;17:172-182.Li Y, Zhang Y, Ren Y, Liu H. Optimal Dose of Intranasal Insulin Administration for Reducing Postoperative Delirium Incidence in Older Patients Undergoing Hip Fracture Surgery. Am J Geriatr Psychiatry. 2025;33(8):891-900.Yang M, Zhou L, Long G, et al. Intranasal Insulin Diminishes Postoperative Delirium and Elevated Osteocalcin and Brain Derived Neurotrophic Factor in Older Patients Undergoing Joint Replacement: A Randomized, Double-Blind, Placebo-Controlled Trial. Drug Des Devel Ther. 2025;19:759-769.Yang M, Lu T, Cao L, et al. Intranasal Insulin Enhances Postoperative Sleep Quality and Delirium in Middle-Aged Cardiac Surgery Patients: A Randomized Controlled Trial. Sleep Med. 2025;132:106560.Huang Q, Wu X, Lei N, et al. Effects of Intranasal Insulin Pretreatment on Preoperative Sleep Quality and Postoperative Delirium in Patients Undergoing Valve Replacement for Rheumatic Heart Disease. Nat Sci Sleep. 2024;16:613-623.Zhang H, Zhao L, Li M, et al. Efficacy and Safety of Intranasal Insulin on Postoperative Cognitive Dysfunction in Elderly Patients After Laparoscopic Radical Resection of Colorectal Cancer: A Double-Blind Pilot Study. Front Aging Neurosci. 2024;16:1375841.Nitchingham A, Kumar A, Shenkar S, et al. Long-Acting Intranasal Insulin for the Treatment of Delirium—a Randomised Clinical Trial. Age Ageing. 2024;53(10):afad210.Komici K, Fantini C, Santulli G, et al. The Role of Diabetes Mellitus on Delirium Onset: A Systematic Review and Meta-Analysis. Cardiovasc Diabetol. 2025;24(1):216.Denkinger M, Heinritz W, Nikolaus T, et al. Comparison of Delirium Detection Tools in Acute Care: A Rapid Review. Z Gerontol Geriatr. 2022;55(4):340-351.Tieges Z, Maclullich AMJ, Anand A, et al. Diagnostic Accuracy of the 4AT for Delirium Detection in Older Adults: Systematic Review and Meta-analysis. Age Ageing. 2021;50(3):733-743.Gaudreau JD, Gagnon P. Psychotically Symptomatic Delirium Assessment in Medically Ill: Validity of the Revised Delirium Rating Scale (DRS-R-98) and the Delirium Rating Scale (DRS). Int J Geriatr Psychiatry. 2005;20(1):7-13. (原始DRS-R-98量表开发文献)Aldecoa C, Bettelli G, Bilotta F, et al. Update of the European Society of Anaesthesiology and Intensive Care (ESAIC) Guideline on Postoperative Delirium in Adult Patients. Eur J Anaesthesiol. 2024;41(2):139-177. (指南更新综述)Inouye SK, Westendorp RG, Saczynski JS. Delirium in Elderly People. Lancet. 2014;383(9920):911-922. (综述,阐述谵妄机理和防治策略)
临床研究
2025-10-25
导语
为了帮助读者全面理解CAR-T疗法的核心原理、技术细节及临床应用,《中国肿瘤整合诊治技术指南(CACA)—免疫治疗》提供了权威且详尽的指导。该指南深入解析了CAR-T疗法的历史、基本原理、细胞制备流程、临床应用的最新进展,同时还关注了治疗过程中的安全性管理以及未来可能的前沿方向。
基于此,“肿瘤界”特梳理了这些关键信息,旨在为广大医疗工作者和患者搭建一座桥梁,促进CAR-T疗法的普及。
一
CAR-T疗法的历史
嵌合抗原受体(chimeric antigen receptor,CAR) 修饰的T细胞疗法(CAR-T疗法),是典型基因工程介导的免疫细胞疗法。CAR是一种人工构建的细胞表面受体,由能够识别肿瘤抗原的胞外单链抗体可变区和胞内信号传导区域组成。T细胞过表达CAR分子后,能识别瘤细胞表面肿瘤抗原并被激活, 从而特异性杀伤瘤细胞。
嵌合受体的概念最初在1987年由Kuwana首次报道,当时的嵌合受体由TCR恒定区及抗体可变区组合而成。1989年,Zelig Eshhar和Giden Gross将这类嵌合受体导入T细胞,成功实现T细胞依靠嵌合受体来识别抗原。1991年,Arthur Weiss首次在嵌合受体中加入CD3ζ结构域,让嵌合受体得以激活T细胞信号传导。1993年,Zelig Eshhar构建过表达单链可变区(single-chain fragment variable,ScFv) 和CD3ζ结构域的第一代CAR-T细胞。随后在2000年,第一代CAR-T细胞进行了首次临床试验。2019年,Arthur Weiss与Zelig Eshhar等因嵌合型抗原受体的发明,荣获美国癌症研究所William Coley奖。
第一代CAR-T细胞疗法的临床疗效不尽如人意,主要原因是一代CAR-T细胞在患者体内的增殖能力有限。为增强CAR-T细胞的体内增殖能力和控瘤功能,在CAR 胞内段增加了额外共刺激结构域。1998年,Finney HM在嵌合受体胞内近膜端加入CD28信号域,发现能够增强CAR-T细胞在被固相抗原刺激下产生IL2细胞因子的能力。2003年,Michel Sadelain证明将CD28共刺激结构域添加到第一代CAR胞内段后能显著提升CAR-T细胞的持久性和控瘤能力。2004年,Dario Campana构建了含41BB结构域的靶向CD19的CAR-T细胞,并证明其比一代CAR-T细胞更强大的肿瘤杀伤能力。此后,这种胞外由靶向肿瘤抗原的ScFv组成,胞内含一个共刺激信号结构域(CD28或41BB) 和CD3ζ结构域的CAR被称为第二代CAR。2010年起,第二代CAR-T细胞逐渐开展临床试验,胞内含CD28或41BB结构域的靶向CD19的CAR-T细胞均取得了较好临床疗效,展现出前所未有的临床应用价值。
在二代CAR-T细胞基础上,学界依然在优化和改进CAR-T细胞以追求更强治疗效果。2009年,Carl H.June构建出第三代CAR-T细胞,其胞内部分包含两个共刺激信号结构域(CD28和41BB),进一步增强激活信号。三代CAR-T细胞能分泌更高水平细胞因子且增殖能力更强,但CAR-T细胞因过度活化而分泌大量细胞因子带来更大安全风险。为让CAR-T细胞更好地在肿瘤微环境中发挥功能,第四代CAR-T细胞在二代基础上,把CAR-T细胞作为递送载体,赋予CAR-T细胞额外分泌细胞因子(如IL15、IL12、IL18等)能力。
CAR-T疗法在血液肿瘤临床治疗上取得成功案例激励着学界努力摸索新的免疫细胞疗法。近几年,自然杀伤细胞(natural killer cell,NK) 成为下一个被基因工程改造的对象。NK细胞是一种天然免疫细胞,具有与T细胞完全不同的靶细胞识别方式,能泛特异性识别并杀死瘤细胞。外周血中大约90% NK细胞为 CD16+CD56dim亚群,表面表达杀伤细胞免疫球蛋白样受体(killer-cell immunoglobulin-like receptor,KIR)和CD57,这群细胞通过产生穿孔素、颗粒酶和抗体依赖细胞介导的细胞毒性作用(antibody dependent cellular cytotoxicity,ADCC)发挥细胞毒作用;而占约10%的CD16-CD56bright 亚群通过分泌细胞因子发挥免疫调节功能,其大部分聚集在二级淋巴组织,如扁桃体和淋巴结中。NK细胞对肿瘤、病毒、寄生菌和机体老化变异细胞都具极强杀伤和清除能力,在清除瘤细胞方面,NK细胞通过内识别方式直接识别恶变瘤细胞并被激活,对肿瘤有很好杀伤作用。在NK细胞上通过基因工程表达CAR之后,能增强NK细胞杀伤靶向性,达到治疗肿瘤的效果。为避免免疫排斥反应,CAR-T疗法使用的T细胞常来源于患者本身。由于NK细胞不表达TCR,不会导致TCR介导的排斥反应,因此,CAR-NK疗法优势在于同种异体的CAR-NK细胞不会引起移植物抗宿主病(graft versus host disease, GVHD),且几乎不会引发严重不良反应,其安全性更高。
二
CAR-T疗法的原理
CAR-T疗法是目前临床恶性肿瘤治疗中探索最多的免疫细胞疗法,其原理是在T细胞上组装一个能特异识别肿瘤抗原并且激活T细胞的CAR分子。CAR分子结构由3部分组成:胞外区是一个单链抗体可变区(ScFv),能特异识别肿瘤抗原;跨膜区常用CD8或CD28分子穿膜区作为胞内与胞外连接桥梁;胞内区结构根据CAR-T技术的更新迭代略有不同,目前临床使用最多的二代CAR的胞内区包含一个共刺激结构域(CD28或41BB)和CD3ζ结构域。
CAR-T细胞制备流程如下:
采集患者外周血单个核细胞并富集其中T淋巴细胞;
T细胞激活与CAR分子转导;
CAR-T细胞扩增培养,加入细胞因子(IL2、IL7、IL15等)促进CAR-T细胞增殖;
CAR-T细胞质控检测;
CAR-T细胞回输。
三
CAR-T疗法优势和局限性
作为临床上发展最快的免疫细胞疗法,CAR-T疗法的优势显而易见。首先,CAR-T细胞不会受靶细胞上MHC分子限制,而是靠ScFv直接结合肿瘤抗原,亲和力和特异性强;其次,CAR-T细胞在体内扩增能力强,且能分化出记忆表型的T细胞,能长期发挥作用;最后,CAR-T细胞的制备过程快速、简单且成本较低,易进行生产。
CAR-T疗法在实体瘤疗效不佳暴露出一些该疗法局限性:
难以治疗异质性较强肿瘤;
CAR-T细胞很难浸润到实体瘤内部;
CAR-T细胞在体内耗竭失去控瘤功能;
CAR-T疗法会带来细胞因子风暴、神经毒性等毒副作用和不良反应。
四
CAR-T细胞制备流程和质控
CAR-T细胞制剂的制备包括质粒制备、病毒制备、样本采集、接收、处理、细胞刺激、转导/转染、扩增、收获、质量检测、冻存和运输等全过程,遵循《药品生产质量管理规范》(good manufacturing practice of medical products,GMP) 是CAR-T 细胞制剂制备的基本要求。
制备机构的设施、设备和人员也应符合相关规定和要求。此外,制备机构应建立健全CAR-T细胞制剂制备的质量管理体系,结合CAR-T细胞制剂制备的特殊工艺,对各个操作环节严格要求并实施,最终产品应符合质量标准。
(一)质粒、非病毒载体和病毒载体制备
1. 质粒
序列应信息明确,并经过鉴定和确认。质粒菌种应采取种子库系统,并按照《中国药典》(2020年版) 相关要求完成菌种库的检定。菌种建库过程应符合药品GMP规范,同时应有明确来源和批次信息,并有详细记录。质粒质控应包括纯度、无菌试验、内毒素试验、酶切鉴定、基因测序、物质残余量的测定等。
2. 非病毒载体
应有明确来源、结构和遗传特性,制备过程应符合药品GMP标准,不得含有支原体、细菌及病毒等其他任何外源因子,内毒素应控制在限定范围内。
3. 病毒载体
包装细胞系应采取种子库系统,建立主细胞库和工作细胞库,并按照《中国药典》(2020年版) 相关要求完成细胞库的检定。细胞建库过程应符合药品GMP规范,有明确来源和批次信息,并有详细记录。病毒包装所用细胞系的细胞培养液应成分明确并具有溯源性,使用人或动物源性成分,如血清、胰蛋白酶或其他生物学活性物质,应具有这些成分的来源、批号、质量控制、检测结果和质量保证相关信息,应不得含有任何病毒等外源因素。用于转导/转染病毒应经过质量检测包括:鉴别实验、复制型病毒(RCR/RCL) 检测、无菌实验、内毒素检测、支原体检测、添加成分残留量测定、病毒滴度测定、病毒效力实验等。
(二)细胞采集和分离:
用于CAR-T细胞治疗的T细胞常包括自体和同种异体细胞。须提供细胞组织来源及细胞类别的确证资料,包括年龄、性别、传染病检测结果及配型资料等。
1. 细胞采集
应具备相应资质,应使用全自动血细胞分离机,按单核细胞分离程序,采集外周单个核细胞富集血,在技术上无法实现采集外周血单个核细胞富集血情况下,可考虑静脉血采集方案。
2. 采集管路
应使用一次性消耗品,血细胞分离机应定期清洁和检测。
3. 传染性病毒检测阳性患者的T细胞采集
应在感染性样本制备区进行细胞分离、培养、收集,完成制备过程。操作完毕应彻底清场,并应验证确认无该次操作残留物感染风险后,方可进行后续供者的样品制备。
(三)CAR-T 细胞的制备:
既往较多采用整体B级洁净环境+生物安全柜提供的局部A级洁净环境,俗称“B+A”配置。目前应逐步过渡到“整体C级洁净环境+细胞生产隔离器”(“C+A”),或“整体C级洁净环境+全封闭自动化系统”。
1. T细胞分离与激活
样本送达时应附细胞制备申请单,内容包括但不限于患者姓名、筛选号、患者临床诊断、实验室检测结果、配型检测结果、治疗方案、知情同意书等。在分离PBMC后,可进一步根据需求通过T细胞分选试剂盒或流式分选仪将PBMC中T细胞进行分离纯化。之后采用T细胞活化相关抗体或抗体包被的磁珠或纳米微珠(CD3和CD28抗体或磁珠) 使T细胞活化。活化T细胞所采用的包被抗体或磁珠抗体应符合相关质量要求。
2. 通过非病毒载体或病毒载体在T细胞上表达特异性CAR受体
细胞转导/转染主要包括非病毒转染和病毒转导两种方式,应确认基因导入系统并对其进行验证,建立关键步骤控制点。将携带CAR基因的载体转导/转染入经抗体激活的T细胞中后,可通过增加离心、重复转导或添加转导增强剂等手段提高转导阳性率。
3. CAR-T细胞扩增
将表达CAR受体的T细胞转入容量合适的培养容器中进一步培养,通常可实现数十倍至数百倍的数量扩增。细胞扩增过程中每更换一次培养体系应准确计数,根据质量要求对细胞浓度及培养时间进行调整。
4. CAR-T细胞收获
CAR-T细胞扩增至目标数量后,需经过数次离心清洗或自动化流程浓缩洗涤以去除培养基、残余病毒载体、磁珠、细胞碎片等工艺相关或制品相关杂质,根据回输细胞制剂要求进行收获。CAR-T制剂收获分为新鲜剂型和冻存剂型,冻存宜采用全封闭冻存袋方式,在气相液氮储存环境下储存。
(四)CAR-T 细胞质控
制备机构应在CAR-T细胞制剂制备过程中开展质量检测,制剂检验应由制备机构负责人指定有资质人员进行。制备机构可委托有资质第三方开展相关质量检测。检测结果应由质量负责人或质量授权人签字审核。
CAR-T细胞制剂的质量要求:
应进行无菌实验和支原体检测;
应进行内毒素检测;
应对细胞存活率和回输数量进行检测;
应对终产品中CAR-T细胞转导/转染率、免疫表型进行检测;
应检测CAR-T 细胞制剂对特异性肿瘤细胞的杀伤作用;
病毒转导/转染后的细胞应进行RCR/RCL检测;
应进行CAR-T细胞的基因拷贝数检查(copy number variations,CNV);
对培养后不经冻存,直接回输的CAR-T制剂,应加强培养全过程质控,设置合理取样点,并采用合理快速检测方法进行质控;
如细胞培养基内添加成分可能会对细胞制剂质量或安全性产生影响,应对培养基及其他添加成分残余量进行检测,如细胞因子等;
使用磁珠抗体刺激T细胞的,应检测制剂中的残余磁珠量。
(五)CAR-T 细胞冻存、复苏和运输
制备机构应建立CAR-T 细胞的冻存和复苏操作规程,在规定温度范围内储存细胞。应对冻存工艺(包括冻存液和冻存容器等) 和复苏工艺进行验证,验证项目宜包括生物学效力、细胞纯度、细胞特性、活细胞数及比率、功能细胞数和安全性相关的内容等。应建立CAR-T细胞制剂运输的标准操作规程,运输方式等应经过验证。
五
CAR-T细胞在血液瘤中的应用
(一)治疗现状
急性白血病和多发性骨髓瘤(multiple myeloma,MM) 是常见血液系统恶性肿瘤,CAR-T免疫疗法在复发难治性急性白血病和MM中显示较好疗效。尽管国内尚无针对复发难治性急性淋巴细胞白血病(acute lymphoblastic leukemia,ALL)、急性髓系白血病(acute myeloid leukemia,AML) 和MM的CAR-T细胞产品获批上市,但很多临床试验正在进行中。
ALL是原始和幼稚淋巴细胞恶性增殖导致的血液恶性肿瘤,是儿童发病率最高的恶性肿瘤。难治、复发ALL 5年生存率为10%,其中T-ALL相比B-ALL预后更差。靶向CD19 CAR-T细胞在复发难治B细胞-ALL临床试验中取得显著疗效,是CAR-T细胞疗法走向临床的重要标志事件。在美国FDA批准上市的两款治疗复发难治B-ALL的CD19 CAR-T细胞治疗中,83%(52/63) 接受CAR-T细胞回输的青少年和儿童,以及64.8% (35/54) 成年在第28 d评估达完全缓解。中位无病生存时间分别为8.3个月及12.6个月。为进一步提升CAR-T治疗的长期疗效及安全性,国内开展了以双靶点CAR-T细胞治疗及桥接异基因造血干细胞移植等多项临床研究。同时针对预后更差、有效治疗手段匮乏的T-ALL,也推进了多项以自体、供者来源和通用型CAR-T细胞原研性临床试验,目前针对ALL治疗靶点主要有B-ALL的CD19和CD22以及针对T-ALL的CD7、CD5等。
AML是一类起源于髓系造血干/祖细胞的血液系统恶性肿瘤,年发病率(2~4)/10 万,美国年死亡率为2.2/10万,我国缺乏相关统计数据,估计高于西方发达国家。AML治疗主要以化疗为主,但总体治疗效果欠佳, 5年无病生存率(disease-free survival, DFS) 仅30%~40%。在AML,CAR-T细胞疗法因对正常骨髓细胞有影响,存在on-target/off-tumor毒性,尚无突破性进展。CD33是AML免疫治疗最早选择的靶点,在体外和临床前试验证实CD33 CAR-T细胞具有较好疗效。目前对复发难治AML治疗的主要有CD33、CD123、CD44v6、CD70、CLL1、FLT3、FRβ、NKG2D、IL-10R 及PR1/HLA-A2等单靶点或双靶点CAR-T细胞临床试验。
MM是一种克隆浆细胞异常增殖恶性肿瘤,在很多国家的血液系统排第2位,目前尚无治愈手段。2016年Ali等首次报道抗B细胞成熟抗原(B cell maturation antigen,BCMA) CAR-T细胞用于复发难治性多发骨髓瘤(relapse/refractory multiple myeloma,RRMM) 患者,初步证实有效性和安全性。随后国内外开展了大量抗BCMA CAR-T 细胞治疗 RRMM 临床研究,总有效率达73%~100%。CRS发生率为30%~80%,其中80%以上为1-2级。基于可靠的有效性和安全性研究结果,FDA先后批准两款以BCMA为靶点的CAR-T细胞用于治疗RRMM,其中Cilta-cel成为国内首个靶向BCMA的上市生物制品。除单靶点CAR-T细胞外,两个抗原靶点联合的CAR-T细胞临床试验有BCMA/CD19、BCMA/CD38、BCMA/CD138、BCMA/GPRC5D等;除抗BCMA CAR-T外,CS1、GPRC5D、CD38、CD138等许多其他靶点的CAR-T也已进入临床试验。
(二) 技术优化
1. 工程化改造
CAR-T细胞疗法的首次缓解率虽然较高,但复发率高,无病生存时间短。以靶点阳性复发及靶点阴性复发为主,由于CAR-T续存时间不足,使用共刺激域41BB的CAR-T细胞比使用CD28的CAR-T 细胞控瘤效应更好。将带有鼠源序列的胞外域全部替换为人源化序列可减少CAR-T细胞被患者体内免疫系统排异,有效延长续存。为进一步提高CAR-T细胞疗效,双靶点CAR-T细胞可通过减少靶点丢失引起的阴性复发从而提高疗效。
2. 制备
CAR-T细胞制备期间的干预同样会影响CAR-T细胞疗效,有研究采用明显短于常规的细胞体外培养时间,以低于常规细胞剂量进行CAR-T回输,达到与常规培养时间和常规回输剂量一样的效果。此外,有研究显示在回输前加入地西他滨短时间培养可显著延长CAR-T回输后细胞续存提升疗效。
3. 细胞来源
目前上市的CAR-T细胞疗法均为自体CAR-T细胞,其个体化定制的特点导致近十分之一患者因采集失败或T细胞质检不合格导致无法接受CAR-T细胞治疗。对移植后患者,供者来源的T细胞作为制备细胞来源是有效的替代手段。此外,对T-ALL,目前已有基因编辑通用T细胞及自然选择T细胞为原料的CD7 CAR-T细胞疗法进入临床试验。
(三) 适用指征
1. 一般要求
接受CAR-T治疗患者,一般要求:①KPS大于等于50%或ECOG小于等于2。②具有良好心、肺、肝功能,左心室射血分数(LVEF)大于等于50%;ALT、AST小于正常3倍、胆红素小于2.0 mg/dL;室内空气患者血氧饱和度大于等于92%。③无活动性感染。④预计生存期大于12周。⑤免疫组化或流式细胞术检测瘤细胞相应靶点阳性。⑥患者在签署知情同意书前2周内未接受任何化疗、放疗、免疫调节制剂(如免疫抑制药物/皮质类固醇) 等控瘤治疗。
同时应排除:怀孕或哺乳期妇女,或半年内有妊娠计划妇女;传染性疾病(如活动性乙型病毒性肝炎、丙型病毒性肝炎或活动性结核等);生命体征不正常,以及不能配合检查者;有精神或心理疾病不能配合治疗及疗效评估者;对CAR-T细胞产品中任何一种成分有过敏史者;合并心、肺、脑等重要脏器明显功能障碍患者。
2. B-ALL
适用首次化疗两疗程不缓解或缓解后复发的难治、复发B-ALL,具体定义参照《中国肿瘤整合诊治指南(CACA)——血液肿瘤》,CD19及CD22 CAR-T细胞治疗相比传统治疗具更高首次治疗缓解率。由于CAR-T细胞有较好穿过血-脑屏障及血-睾屏障能力,对有睾丸及CNS侵犯的B-ALL,CAR-T细胞疗法也可适用。目前国内多个中心都已开展获IND批件的临床试验或探索性临床研究, 具体入组和排除标准见各临床试验注册信息。
3. T-ALL
目前主要用于首次化疗两疗程不缓解或缓解后复发的难治、复发T-ALL,具体定义参照《中国肿瘤整合诊治指南(CACA)——血液肿瘤》,现在主要进行CD5、CD7的自体或通用型CAR-T细胞探索性临床研究,具体入组和排除标准见各临床试验注册信息。
4. AML
目前主要用于首次化疗两疗程不缓解或缓解后复发的难治、复发AML,具体定义参照《中国肿瘤整合诊治指南(CACA)——血液肿瘤》,现在主要进行CD33、CD123、CLL1、CD7、CD70 等靶点的自体或通用型CAR-T细胞探索性临床研究,具体入组和排除标准见各临床试验注册信息。
5. MM
目前开展的临床试验包括初诊高危一线、二线或复发难治性MM,其中包括伴髓外病变及浆细胞白血病患者,但临床试验有治疗前移趋势,尤其高危患者,未来极有可能提前至一线,具体入组和排除标准见各临床试验注册信息。
6. CAR-T细胞治疗应用指征的特殊情况
对无更好治疗选择患者,KPS/ECOG评分、肾功能异常、病毒性肝炎等均不是绝对禁忌,但对并发心肌淀粉样变性或房颤,即使EF值正常,预处理期间或输注CAR-T细胞后并发心血管事件风险增加,需更多关注,体内有外源植入物(如动/静脉导管、各类假体、静脉滤网等)者,需警惕诱发局部和全身感染。
(四) 操作流程
1. 淋巴细胞采集
一般要求患者血小板大于50×109/L,供者血红蛋白大于60 g/L(若因疾病进展导致贫血或血小板减少,评估患者获益与风险,血红蛋白和血小板基线水平不是淋巴细胞采集的绝对限制因素),采集单个核细胞总数应大于109个,淋巴细胞采集量一般为(60~600)×106/kg以确保充足T细胞原料。
患者前期接受的治疗药物可能影响CAR-T细胞活性,不同治疗或药物在采集T细胞前需有一定洗脱期。抗T细胞单克隆抗体、供者淋巴细胞输注及中枢放疗洗脱时间为8周,联合化疗、来那度胺、硼替佐米等洗脱时间为2周,长春新碱、阿糖胞苷、蒽环类等化疗药物洗脱时间为1周,糖皮质激素洗脱时间为72h。对高危或需应用来那度胺治疗,可考虑提前采集淋巴细胞以备用,对既往接受过含苯达莫司汀或氟达拉滨治疗患者,自体CAR-T制备失败的可能性增大。
2. 预处理
CAR-T细胞回输前预处理可减少瘤负荷并为CAR-T细胞扩增提供有益环境。常用的预处理方案为环磷酰胺联合氟达拉滨。推荐采用氟达拉滨[(25~30)mg/m2×3 d]联合环磷酰胺[(250~500)mg/m2×3~5 d]预处理方案。并发心功能不全和肾功能不全,需酌情调整剂量,并在预处理期间监测心功能、出入量等。
3. CAR-T细胞输注
一般预处理后48 h输注CAR-T细胞,最长不宜超过7 d,提前建立静脉通路,输注前后持续用生理盐水维持静脉输注通路,CD19 CAR-T的输注剂量相对成熟,常规输注剂量为1×106/kg个CAR表达阳性T细胞(或者根据细胞产品工程化改造及制备特点决定),推荐输注总剂量应大于2.5×107个CAR表达阳性T细胞。通常情况下,CAR-T细胞输注剂量与疗效和毒副作用相关,且不同CAR-T产品输注剂量差异很大,建议输注剂量依据不同CAR-T产品的推荐剂量。在细胞输注前,可选择使用对乙酰氨基酚和苯海拉明或其他H1-抗组胺药进行预处理,以避免发生超敏反应(建议提前0.5~1 h使用抗过敏药)。不同预防用药组合的方式及剂量包括:
苯海拉明20 mg静注与西咪替丁0.4 g静滴;对乙酰氨基酚500 mg 口服与异丙嗪25 mg 肌注;或对乙酰氨基酚1000 mg口服与苯海拉明40 mg肌注。CAR-T细胞输注开始前进行生命体征监测,不推荐CAR-T细胞输注前给予糖皮质激素预防过敏反应。对既往有中枢神经系统疾病或并发症患者建议待疾病控制后再行CAR-T细胞输注(原发病中枢受累除外),同时可口服左乙拉西坦(750 mg,q12h) 等药物预防癫痫的发生。
4. 不良反应监测
可参考CAR-T 细胞治疗不良反应及处理。
5. 疗效评估
推荐CAR-T细胞输注后第28 d或血象恢复后,完成骨髓细胞学检测进行疗效评估。伴髓外病变者,建议在CAR-T治疗28 d同时评估髓外病变,MRI、CT或X线片均可作为评估手段,3个月后可考虑PET-CT评估。推荐在半年内每个月进行疗效评估。
(1) ALL
a.疗效标准
完全缓解(complete remission,CR):①外周血无原始细胞,无髓外白血病;②骨髓三系造血恢复,原始细胞小于5%;③中性粒细胞绝对值大于1.0×109/L;④血小板计数大于100×109/L;⑤4周内无复发。
CR伴血细胞不完全恢复(CRi):血小板计数小于等于100×109/L和/或ANC小于等于1.0×109/L。其他应满足CR标准。总反应率(objective response rate,ORR) =CR+CRi。
难治性疾病:诱导治疗结束(常指4周方案或Hyper-CVAD方案) 未获CR/CRi。
疾病进展(progressive disease,PD):外周血或骨髓原始细胞绝对数增加25%,或出现髓外疾病。
疾病复发:获CR 者外周血或骨髓再现原始细胞(比例大于等于5%),或出现髓外疾病。
b. 中枢神经系统白血病(central nervous system leukemia,CNSL) 的治疗反应
CNS缓解:CNS-2或CNS-3取得CNS-1状态。
CNS复发:发生CNS-3状态或出现CNSL临床症状(如面神经麻痹、脑/眼受累,或下丘脑综合征表现)。
c. 纵隔疾病的治疗反应
纵隔疾病的疗效判断依靠胸部CT和/或PET-CT。
CR:CT检查纵隔肿块完全消失;或PET阴性。
PR:肿大的纵隔最大垂直直径的乘积(SPD)缩小50%以上。
PD:SPD增加25%以上。
NR:不满足PR或PD。
复发:取得CR的患者又出现纵隔肿大。
(2)AML
a. 形态学无白血病状态(morphologic leukemia-free state,MLFS):在具有骨髓小粒的穿刺样本中,计数至少200个有核细胞后,原始细胞小于5%,外周血中未见原始细胞,无Auer小体,无髓外白血病持续存在,但外周血细胞计数未恢复,未满足CR或CRi的阈值。
b. 形态学完全缓解(CR):患者应达形态学无白血病状态,脱离输血,无髓外白血病表现。中性粒细胞绝对计数大于1.0×109/L,血小板大于100×109/L。
c.残留病阴性完全缓解(MRD-CR):分子生物学和流式细胞仪检测残留病结果转阴性。
d. 部分缓解(partial remission,PR) 血细胞计数符合CR标准,骨髓原始细胞5%~25% (同时应较治疗前下降50%以上)。若仍可见Auer小体,即使原始细胞小于5%也应定为PR。
e. 形态学完全缓解而血细胞计数未完全恢复(CRi) 符合CR临床和骨髓标准,但仍有中性粒细胞减少(小于1.0×109/L)或血小板减少(小于100×109/L)。
f. 复发:①CR患者外周血又现白血病细胞,骨髓中原始细胞大于等于5%。髓外出现形态学可证实的白血病细胞亦为复发。②分子和/或遗传学复发:已达细胞遗传学或分子学水平完全缓解的患者又现细胞遗传学或分子学异常。
g. PD:骨髓原始细胞相较于基线增加50%以上(在基线时原始细胞小于30% 情况下,至少需增加15%);或在至少3个月内骨髓原始细胞百分比持续大于70%;或外周血原始细胞(WBC×原始细胞百分比)增加50%至大于25×109/L或出现新的髓外病变。
(3) MM
a. 严格意义的CR(sCR):满足CR标准基础上要求FLC比率正常以及经免疫组化或2-4色的流式细胞术检测证实骨髓中无克隆性浆细胞;以上指标均需连续两次评估。
b. CR:血清和尿免疫固定电泳阴性,软组织浆细胞瘤消失,骨髓中浆细胞小于5%;对仅依靠血清游离轻链(FLC)水平作为可测量病变的患者,除满足以上CR的标准外,还要求FLC的比率恢复正常(0.26~1.65);以上指标均需连续两次评估。
c. 非常好的部分缓解(very good partial response,VGPR):蛋白电泳检测不到M蛋白,但血清和尿免疫固定电泳阳性;或血清M蛋白降低大于等于90%且尿M蛋白小于100 mg/24 h;在仅依靠血清FLC水平作为可测量病变的患者,除满足以上VGPR的标准外,还要求受累和未受累FLC之间的差值缩小大于90%;以上指标均需连续两次评估。
d. PR:血清M蛋白减少大于等于50%,24 h尿M蛋白减少大于等于90%或降至小于200 mg/24 h;若血清和尿中M蛋白无法检测,则要求受累与非受累FLC之间的差值缩小大于等于50%;若血清和尿中M蛋白以及血清FLC都不可测定,并且基线骨髓浆细胞比例大于30%时,则要求骨髓内浆细胞数目减少大于等于50%;除上述标准外,若基线存在软组织浆细胞瘤,则要求浆细胞瘤缩小大于等于50%;以上指标均需连续两次评估。如做影像学检查,则应无新的骨质病变或原有骨质病变进展的证据。
e. 微小缓解(minimal response,MR):血清M蛋白减少25%~49%,24 h尿M蛋白减少50%~89%;若基线存在软组织浆细胞瘤,则要求浆细胞瘤缩小25%~49%;溶骨性病变数量和大小没有增加(可允许压缩性骨折的发生)。
f. 疾病稳定:不符合CR、VGPR、PR 及PD 标准。如做影像学检查,则应无新的骨质病变或原有骨质病变进展的证据。
g. 进展:诊断至少应符合以下1项(以下数据均为与获得的最低数值相比):血清M蛋白升高大于等于25% (升高绝对值须大于等于5 g/L),若基线血清M蛋白大于等于50 g/L,M蛋白增加大于等于10 g/L即可;尿M蛋白升高大于等于25%(升高绝对值须大于等于200 mg/24 h);若血清和尿M蛋白无法检出,则要求血清受累与非受累FLC之间的差值增加大于等于25%(增加绝对值须大于100 mg/L);若血清和尿中M蛋白以及血清FLC都不可测定,则要求骨髓浆细胞比例升高大于等于25% (增加绝对值大于等于10%);出现新的软组织浆细胞瘤病变:原有1个以上的可测量病变SPD从最低点增加大于等于50%;或原有的大于等于1 cm病变的长轴增加大于等于50%;循环浆细胞增加大于等于50%(在仅有循环中浆细胞作为可测量病变时应用,绝对值要求至少200个细胞/μL)。
h. 临床复发:符合以下1项或多项:出现新的骨病变或者软组织浆细胞瘤(骨质疏松性骨折除外);明确的已有的浆细胞瘤或骨病变增加(可测量病变SPD增加50%且绝对值大于等于1 cm);高钙血症(大于2.75 mmol/L);Hb下降大于等于20 g/L(与治疗和非MM因素无关);从MM治疗开始,血肌酐上升大于等于2 mg/dL,并且与MM相关。
i. CR 后复发(只有终点研究是无病生存期时才使用):符合以下之一:免疫固定电泳证实血或尿M蛋白再次出现;骨髓浆细胞比例大于等于5%;出现以上PD的标准之一。
(五) 复发或进展后挽救性治疗
复发是目前接受CAR-T 细胞治疗的血液肿瘤患者治疗失败的主要原因,对于ALL、AML目前证据等级最强的预防复发的手段为直接桥接异基因造血干细胞移植,相比其他疗法,异基因造血干细胞移植能带来更长的生存获益。同样,通过不同靶点(例如CD19、CD22)CAR-T细胞序贯输注或者双靶点CAR-T(例如CD19/CD22、CD33/CD123、CD33/CLL1、CD38/BCMA、CD19/BCMA等)也可进一步减少复发率。CAR-T治疗后复发的治疗,二次CAR-T细胞治疗也值得临床尝试,但需要基于以下原则:靶抗原阳性复发应选择不同种属(人源化或全人源CAR-T)或双靶点联合,也可选择其他可检测到的靶点;靶抗原表达降低或丢失应选择其他可检测到的靶点;靶抗原阴性复发应选择其他可检测到的靶点;CAR-T细胞在体内持续时间短或扩增差应评估患者T细胞功能后再选择靶点。也可选择参加其他临床试验。
六
CAR-T细胞在淋巴瘤中的应用
2017年10月,全球首款CAR-T产品获批上市,用于治疗复发/难治性大B细胞淋巴瘤。其后新的CAR-T产品不断问世,使CAR-T在复发难治性淋巴瘤治疗中的作用得到进一步证实。目前国内有两种CAR-T产品阿基仑赛(axi-cel)注射液和瑞基奥仑赛(relma-cel)注射液分别于2021年6月和9月获批上市,获批适应证为既往接受二线或以上系统治疗后复发或难治性大B细胞淋巴瘤的成人患者。2022年10月瑞基奥仑赛又获批复发/难治性滤泡性淋巴瘤的适应证,用于治疗至少接受过二线治疗后失败的滤泡淋巴瘤患者。另外,已有国内外研究证实了CAR-T在其他淋巴瘤亚型中的初步疗效,如套细胞淋巴瘤、边缘区淋巴瘤、慢性淋巴细胞性白血病、T细胞淋巴瘤和霍奇金淋巴瘤等。
(一)弥漫性大B 细胞淋巴瘤
1. CAR-T细胞治疗R/R DLBCL的疗效
目前国内获批上市的两款产品分别为阿基仑赛(axi-cel)和瑞基奥仑赛(relma-cel),均为靶向CD19的CAR-T产品。基于两个产品在注册研究ZUMA-1和RELIANCE中纳入的人群不同,其获批的适应证存在一些差异。阿基仑赛的适应证包括弥漫性大B细胞淋巴瘤非特指型(diffuse large B-cell lymphoma,DLBCL)、滤泡性淋巴瘤(follicular lymphoma,FL)转化的大B细胞淋巴瘤(large B-cell lymphoma,LBCL)、原发性纵隔大B 细胞淋巴瘤(primary mediastinal large B-cell lymphoma,PMBCL)和高级别B细胞淋巴瘤(high grade B cell lymphoma,HGBL)伴myc和bcl-2和(或)bcl-6重排(双打击/三打击淋巴瘤)。瑞基奥仑赛除外上述适应证外,还增加了3B级滤泡性淋巴瘤(FL,3B)。
ZUMA-1研究显示阿基仑赛(axi-cel) 治疗复发/难治性LBCL患者的最佳ORR和CR率分别可达82%和58%。2021年12月美国血液学年会(ASH)上公布了阿基仑赛5年生存数据。结果显示阿基仑赛使难治性LBCL患者获得持久的缓解和长期生存,5年总生存(overall survival,OS)率可高达42.6%,其中92%不需额外控瘤治疗,意味着这部分患者有望获得临床“治愈”;而类似患者在SCHOLAR-1研究中显示既往挽救治疗的中位生存时间仅约6.3个月, 分层Cox比例风险模型显示ZUMA-1较SCHOLAR-1可降低死亡风险73% (风险比HR=0.27,P<0.0001)。瑞基奥仑赛(relma-cel) 针对中国人群的RELIANCE研究也获相似结果,其最佳ORR和CR率分别为77.6%和53.5%;2年无进展生存(progress free survive,PFS)、OS率和反应(缓解)持续时间(duration of response,DOR)分别为38.8%、69.3% 和40.3个月。
对于标准一线免疫化疗治疗原发耐药或一线免疫化疗后12个月内复发的大B细胞淋巴瘤成人患者相关的CAR-T研究也取得令人鼓舞的结果。基于Ⅲ期、开放性、多中心、随机对照研究ZUMA-7和TRANSFORM的结果,axi-cel(阿基仑赛)和liso-cel在经过一线标准治疗(含CD20单克隆抗体及蒽环类药物)后原发耐药或12个月内复发的LBCL患者中显示出疗效显著优于既往的标准治疗(standard of care,SOC)(二线挽救化疗和ASCT 巩固治疗)。ZUMA-7试验显示接受axi-cel治疗ORR和完全缓解CR率分别为83%和65%;而SOC患者分别为50%和32%;接受阿基仑赛治疗的患者中位无事件生存(event free survival,EFS)为8.3个月,而SOC仅为2.0个月(HR=0.40;95%CI,0.31-0.51;P<0.001);两组患者2年的EFS率分别为41%和16%,2年OS率分别为61%和52%。TRANSFORM试验显示类似的结果。Liso-cel组治疗的ORR (86% vs.48%) 和CR 率(66% vs.39%,P<0.0001) 均高于SOC;Liso-cel 组6 个月时EFS率为63%,SOC组为33%;Liso-cel组获得CR患者的中位DOR长于SOC组(未达到vs.14.5个月) 与SOC组(2.3个月)相比,Liso-cel组的中位EFS显著改善(10.1个月,HR=0.35;P<0.0001)。此外,在几乎所有预先设定的亚组分析中,Liso-cel均显示相对于SOC治疗使患者临床获益。TRANSFORM是对ZUMA7研究的补充;TRANSFORM研究表明,即使对那些接受或需要桥接化疗的患者,CAR-T细胞治疗也优于SOC,而此类患者是ZUMA7研究所排除的。阿基仑赛的该适应证已获得美国食品和药品监督管理局(FDA)和欧洲药品管理局(EMA)批准和美国国家综合癌症网络(NCCN)指南(2022.Version 2)推荐;其适应证在中国上市申请已纳入优先审评。
国内尚有较多注册临床试验或伦理批准的研究者发起临床研究,针对靶点包括CD19、CD20、CD22或双靶点、三靶点等。
国内多个中心探索性研究显示自体造血干细胞移植(autologous hematopoietic stem cell transplantation,AHSCT)联合CAR-T治疗提高了多线复发或难治性大B细胞淋巴瘤疗效。但仍需进一步探索,以确定其最佳适应证以及其与单独CAR-T治疗比较的获益状况。
对接受挽救治疗后达到PR患者,后续应给予ASCT还是CAR-T细胞治疗,目前仍存争议。来自国际血液和骨髓移植研究中心(CIBMTR) 注册数据库的队列比较分析显示,ASCT组的2年PFS率为52%,CAR-T组为42%(P=0.1);两队列间非复发死亡率无差异,ASCT组和CAR-T 组100 d NRM 累积发生率分别为4% 和2%(P=0.3);ASCT组患者1年复发/进展累积发生率(34% vs.45%;P=0.03) 和2 年复发/进展累积发生率(40% vs.52%;P=0.05) 均低于CAR-T 组患者;由此,与CAR-T组患者相比,ASCT组患者2年OS率更高(47% vs.69%;P=0.004)。亚组分析对既往治疗小于等于2线患者,两组1年PFS率、复发/进展的累积发生率及OS率均无显著差异。因而目前这两种具有不同作用机制的根治性疗法可作为DLBCL的共存选择方案。未来需要对化疗敏感、挽救治疗后达PR 者行前瞻性、随机试验,进一步比较ASCT与CAR-T细胞治疗的结局。
高危大B细胞淋巴瘤一线CAR-T治疗的探索。ZUMA-12是一项前瞻性、Ⅱ期、多中心、单臂研究,对于双打击或三打击和IPI评分大于等于3分的高危大B细胞淋巴瘤,使用抗CD20单抗和含蒽环类药物的方案2个周期免疫化疗后、根据Lugano 标准评估仍然PET阳性(Deauville评分4或5) 的患者,给予axi-cel(阿基仑赛)作为一线治疗的一部分,评估治疗疗效和安全性。首次分析结果显示。37例回输大于等于6个月者ORR和CR率分别高达89%和78%;中位随访15.9个月,73%保持持续缓解,DOR、EFS和PFS均未达到;所有患者均检测到CAR-T细胞体内稳定扩增,中位达峰时间为回输后8 d。ZUMA-12研究的首次分析结果表明,作为一线治疗的一部分,axi-cel(阿基仑赛)可安全、高效地用于成人高危LBCL、经过一线标准方案2个疗程免疫化疗后PET评估阳性的患者。但仍需在这些患者中进一步探索,以确定CAR-T治疗作为一线治疗与标准免疫化疗相比较的获益状况。
2. CAR-T细胞治疗R/R DLBCL的副作用
主要毒性为CRS和神经系统事件。阿基仑赛的毒性更明显,但通过预防性使用激素可降低严重CRS和ICANS的发生率,同时预防性使用激素不影响CAR-T疗效。
3. R/R DLBCL治疗的临床实践建议
目前国内CAR-T治疗的适应证为经过二线及以上系统治疗的成人大B细胞淋巴瘤患者。对标准一线免疫化疗治疗原发耐药或一线免疫化疗后12个月内复发的大B细胞淋巴瘤成人患者可尝试使用CAR-T治疗,其适应证在中国的上市申请已纳入优先审评。高危大B细胞淋巴瘤一线CAR-T治疗结果表明,axi-cel(阿基仑赛) 可安全、高效地用于成人高危LBCL、经过一线标准方案2个疗程免疫化疗后PET评估阳性的患者。但仍需在这些患者中进一步探索。
对接受挽救治疗后达PR者,后续应给予ASCT还是CAR-T细胞治疗,目前仍存争议。因而目前这两种具有不同作用机制的根治性疗法可作为DLBCL共存选择方案。未来需要对化疗敏感、挽救治疗后达PR者进行前瞻性、随机试验,进一步比较ASCT与CAR-T细胞治疗的结局。
(二)FL 和边缘区淋巴瘤
FL、边缘区淋巴瘤(marginal zone lymphomas,MZL)(包括脾脏、淋巴结和黏膜相关淋巴组织亚型)是最常见的惰性淋巴瘤(indolent non-Hodgkin's lymphoma,iNHL)。多数FL和MZL患者在确诊时为晚期,无法通过标准一线治疗达到治愈。对多线治疗后复发/难治性(R/R) FL和MZL患者,CAR-T治疗显示卓越疗效。瑞基奥仑赛注射液于2022年10月份在中国正式获批R/R FL,用于治疗接受过二线治疗后失败的FL患者。
1. CAR-T细胞治疗R/R FL和R/R MZL的疗效
2009年美国一项研究共43例患者接受二代CAR-T治疗,其中7例为iNHL,中位年龄57岁,既往治疗中位数为3。6例可评估iNHL的ORR和CRR分别为100%(6/6)和67%(4/6)。截至2015年12月,中位随访24.9个月,5例患者仍处持续缓解中,中位DOR达23.9 个月。2017年美国宾夕法尼亚大学报道了抗CD19单链可变区片段(scFv)与4-1BB共刺激分子片段以及CD3 zeta链融合而成的CAR 构建体(一种不同的抗CD19 CAR)治疗FL的研究结果。14例受试者中,10例(71%)在第6个月达到CR。重要的是,至研究发表时,所有在6个月获得CR的患者都在持续缓解中(中位随访时间为28.6 个月)。Jacobson等2022年在Lancet Oncol上报告ZUMA-5最新结果,CD19CAR-T细胞治疗124例FL和24例MZL,中位随访17.5个月,在符合初步分析条件的104例患者中(84例FL,20例MZL),ORR为92%,CRR为74%。Ying Z.T.等2022年9月在Am J Hematol上报告了瑞基奥仑赛注射液治疗中国R/R FL 的RELIANCE研究最新结果,至2021年12月17日,共28例患者接受采集,并全部接受了瑞基奥仑赛注射液的治疗,其中治疗大于等于3线患者占比超过60%,POD24(首次治疗后24个月内进展)患者超过50%。瑞基奥仑赛注射液对于中国R/RFL具有极高的缓解率:ORR达到100%, CRR为92.5%。1个月时ORR和CRR分别为100%和66.7%;3个月的ORR100% (95%CI 87.2%-100%) 和CRR为85.2%(95%CI 66.3%-95.8%)。中位随访11.7个月(5.4~24.7个月),中位DOR、PFS 和OS均未达到。基于以上结果瑞基奥仑赛注射液2022年10月份正式获批治疗R/R FL。
2. CAR-T细胞治疗R/R FL和R/R MZL的副作用
ZUMA-5最常见的大于等于3级AE是感染和骨髓抑制。10例(7%)患者出现大于等于3级CRS,大于等于3级ICANS发生率为19%。RELIANCE 研究的最常见大于等于3级AE是中性粒细胞减少症、白细胞减少症、淋巴细胞减少症和血小板减少症。与ZUMA-5研究相比,RELIANCE研究具有优异的安全性:无1例患者出现大于等于3级的CRS;ICANS发生率仅为3.6%。任何级别CRS发生率:42.9%(12/28);大于等于3级CRS发生率为0。任何级别ICANS发生率:17.9% (5/28);大于等于3级发生率只有3.6%(1/28)。
3. R/R FL和R/R MZL治疗的临床实践建议
在过去几十年随着对疾病认识的不断深入,尤其是近年PI3K抑制剂、BTK抑制剂、EZH2抑制剂等小分子靶向药的出现使FL和MZL患者长期生存获得大幅提高。但约20%患者在首次治疗后24个月内出现疾病进展,即所谓的POD24,这部分患者的预后很差,5年OS仅为50%。同时,一部分患者随治疗周期数增加和治疗时间延长,会转化为侵袭性淋巴瘤。一旦出现转化,病情进展很快,预后不佳。多线化疗方案失败的R/R患者可考虑进行自体或异基因造血干细胞移植。CAR-T治疗在R/R FL和MZL患者在显示卓越疗效的同时也有非常好的耐受性,可明显改善这类患者的预后和生存。目前瑞基奥仑赛注射液已正式获批治疗R/R FL。
(三)套细胞淋巴瘤
复发/难治(R/R) 套细胞淋巴瘤(mantle-cell lymphoma,MCL) 预后不佳,基于ZUMA-2的临床试验结果,吉利德(Gilead)旗下T细胞治疗公司Kite的Tecartus(Brexucabtagene autoleucel,前称KTE-X19)作为自体抗CD19嵌合抗原受体(CAR)T细胞治疗,被FDA批准用于既往接受过二线及以上治疗的,成人R/R MCL患者的治疗。
1. CAR-T细胞治疗R/R MCL的疗效
抗CD19 CAR-T细胞治疗针对使用BTK抑制剂治疗后疾病进展的R/R MCL患者,在ZUMA-2临床试验中,评估了其在R/R MCL患者中的疗效。接受治疗的68例患者基线特征,81%包括大于等于3种既往治疗药物,所有患者均接受过布鲁顿酪氨酸激酶(BTK) 抑制剂。治疗后随访7个月客观反应率(ORR)为93%、CR为67%、12个月PFS为61%。亚组分析显示,与无TP53突变等高危特征的患者相比,其ORR和6个月PFS相似。另外一项针对R/R MCL的抗CD19 CAR-T细胞(Lisocabtagene maraleucel) 临床试验,32例患者基线特征,69%大于等于3种既往治疗方法、88%接受过BTK抑制剂、22%具有TP53突变。其ORR为84%,CR 为66%,中位随访时间6个月中位PFS未达到。国内几家中心报道了例数较少的R/R MCL 患者抗CD19 CAR-T细胞治疗,均获得CR的良好结果。
2. CAR-T细胞治疗R/R MCL的副作用
上述两个临床试验中,分别观察到91%和59%的患者发生了任何级别的CRS;63%和34%的患者发生了任何级别的神经毒性,其中31%和13%患者发生了大于等于3级的神经毒性;26%和34%的患者出现大于等于3级血细胞减少。针对副作用的治疗,59%和19%的患者接受托珠单抗、22%和19%患者接受糖皮质激素治疗。
3. R/R MCL治疗的临床实践建议
基于自体(auto-)及异基因(allo-)造血细胞移植(HCT)、抗CD19 CAR-T细胞治疗在MCL治疗中的确切位置,美国移植和细胞治疗学会、国际血液和骨髓移植研究中心和欧洲血液和骨髓移植学会给出了建议:Auto-HCT是符合移植条件患者首选标准治疗;而至少对一种BTK抑制剂治疗失败或不耐受的R/R MCL患者,优先选择CAR-T细胞治疗;CAR-T细胞治疗失败或不可行,则建议进行allo-HCT。
(四)慢性淋巴细胞性白血病
慢性淋巴细胞白血病(chronic lymphocyte leukemia,CLL) 是一种淋巴细胞克隆性增殖疾病。近年新型靶向药物不断涌现,以BTK抑制剂为基础的无化疗方案正逐渐取代传统免疫化疗在CLL的治疗地位,改变了CLL治疗格局,但CLL仍是一种无法治愈的疾病。
1. CAR-T细胞治疗R/R CLL的疗效
治疗CLL的潜在CAR靶点较多, 包括CD19、CD20、CD23、ROR1、轻链、Fc受体1、CD37和Siglec-62等。其中研究最多的为CD19靶点,其他靶点的CAR-T大多数还在临床前或探索性的早期临床研究阶段。另一方面,针对CD19的CAR-T治疗整体样本量都偏小(n=1~25),而且,在临床研究中呈现疗效也不一,ORR在0~100%,完全缓解率(CRR)在0~60%。平均完全缓解率为32%,整体低于在ALL或LBL中的疗效。近年,CD19 CAR-T治疗伊布替尼耐药或不耐受难治复发CLL患者的数项临床研究数据显示相对较高的ORR和CRR。在TRANSCEND CLL 004 Ⅰ期临床研究中有23例难治复发成人CLL患者接受了Liso-cel治疗,既往中位治疗线数为4(所有患者使用过伊布替尼;65%患者使用过维奈托克),83%患者具有高危特征,包括突变的TP53和del(17p)。CAR-T治疗后74%患者发生细胞因子释放综合征(9%为3级),39%患者发生CNS毒性(22%为3/4级)。在22例疗效可评估的患者中,ORR为82%,CRR为45%。在20例MRD可评估患者中,分别有75%和65%患者在血液和骨髓中检测不到MRD。有趣的是,CLL患者一旦在CAR-T治疗后获得缓解,往往缓解持续时间非常长,有获得临床治愈可能,全球最早接受CTL019的2例CLL患者已获得10年以上长期生存。
T细胞内在功能缺陷是CLL的突出特征,可能是免疫抑制微环境和CLL瘤细胞抑制T细胞突触形成所致,这也是CLL患者CAR-T细胞制备成功率偏低和疗效不佳的主要原因。最新研究表明,CAR-T治疗CLL疗效与肿瘤负荷或疾病特征T细胞表达无关,而与T细胞功能相关。T细胞耗竭、激活、糖酵解和凋亡相关基因增高等预示CAR-T疗效较差;CAR-T细胞产品中的CD45ROCD27+CD8+ T 细胞和CD27+PD1-CD8+ T 细胞亚群则提示CAR-T治疗有效。因此治疗前检测此类T细胞生物标志物则有助于预测CAR-T疗效。
2. CAR-T细胞治疗R/R CLL的副作用
CAR-T治疗后74%的患者发生细胞因子释放综合征(9%为3级),39%的患者发生CNS毒性(22%为3/4级)。
3. R/R CLL治疗的临床实践建议
由于整体低于在ALL或LBL中的疗效,因此目前可尝试采取以下策略提高疗效。伊布替尼及其他药物的联合治疗:伊布替尼的联合治疗可促进CAR-T细胞增殖和代谢相关的通路表达增加,以及与炎症相关的通路表达减少,从而提高CAR-T疗效并降低CRS 严重程度。多项临床研究数据表明,CD19 CAR-T联合伊布替尼治疗CLL的ORR达83%~95%,CRR达21%~47%,外周血uMRD达89%,并降低3-4级CRS的发生率。另外,在细胞单采前服用伊布替尼可降低T细胞耗竭相关分子的表达,改善T细胞功能和促进T细胞的体外扩增,有助于提高CAR-T细胞制备成功率和CAR-T疗效。因此,建议患者可在单采前服用伊布替尼,服用时间至少2周,最好能达数月;在CAR-T治疗后持续服用3~6个月以上。其他潜在的与CAR-T细胞具有协同作用的药物还有免疫调节药物来那度胺等,来那度胺可部分扭转CLL瘤细胞所致免疫突触形成减弱和募集关键调节蛋白至突触的缺陷。
目前只有很小一部分晚期慢性淋巴细胞白血病患者会对CAR-T疗法产生临床应答,可尝试采取联合治疗策略进一步提高疗效。对allo-HSCT后复发CLL患者可考虑使用供者来源的CAR-T细胞,既可克服患者自身来源的CAR-T细胞功能缺陷,还可达到类似供者淋巴细胞输注的控瘤效果,而且在小样本的临床观察中并未发现严重GVHD的发生。脐带血来源的异体CAR-NK细胞近年来在临床研究中也展示对CLL有不错疗效,且安全性良好。为克服CAR-T治疗后发生肿瘤抗原逃逸问题,可尝试使用CD19/CD20双靶点CAR-T细胞治疗。但是,这些治疗策略目前在CLL临床数据有限,有效性还有待更大样本证实。
(五) 霍奇金淋巴瘤
霍奇金淋巴瘤(Hodgkin's lymphoma,HL) 在接受一线方案治疗后,10%~15%局限期患者和30%~40%晚期患者会面临复发。即便在PD1/PDL1单抗和抗CD30偶联抗体维布妥昔(BV)时代,仍然存在未被满足临床需求,亟待寻求新疗法。寻求靶向cHL相关抗原的CAR-T细胞治疗有望成为PD1/PDL1单抗和BV时代后的重要治疗选择。
1. 抗CD30 CAR-T细胞治疗R/R HL的疗效
现有可及的抗CD30 CAR-T细胞治疗数据多为研究者发起的探索阶段的临床试验数据,其中包括较多来自中国的临床研究。另外,在国际指南上,尚无任何靶点的CAR-T细胞治疗作为R/R HL患者的治疗推荐。此外,由于现有可及的临床研究数据中,尚无针对结节性淋巴细胞为主型霍奇金淋巴瘤(nodular lymphocyte predominant hodgkin lymphoma,NLPHL) CAR-T细胞临床研究。截至目前,在Clinical Trial注册的在研靶向CD30 CAR-T细胞临床试验共23 项,其中来自中国注册9 项。早在1998年发表的第一代靶向CD30的CAR-T研究,是可追溯较早抗CD30 CAR-T细胞研究,证明抗CD30 CAR-T细胞治疗的可行性。
目前靶向CD30 CAR-T的临床研究,总体获得的ORR将近30%~40%,且深度缓解较低。FB(氟达拉滨+苯达莫司汀) 清淋预处理方案有助于提高靶向CD30 CAR-T细胞治疗的早期应答,可达59%的CR率和72%ORR。可尝试通过以下策略提高疗效:①PD1单抗联合CAR-T细胞治疗有助于提高疗效。CAR-T细胞在体内激活之后,约30%细胞将会上调PD1分子,诱导CAR-T细胞耗竭,而通过PD1敲除或联合可有效促进CAR-T再激活和二次扩增。一项多中心靶向CD30 CAR-T细胞治疗r/r cHL临床研究证明联合PD1抗体可获更好疗效,达80%的CR和100%的ORR。PD1抗体使用时机可根据患者病情决定,一般推荐CAR-T细胞回输后半个月内应用。②CAR-T细胞联合自体造血干细胞移植。CAR-T细胞和造血干细胞移植(HSCT)治疗具有一定协同效应,对体能较好者,可考虑自体造血干细胞移植同步联合CAR-T细胞治疗,有团队报道寻求自体HSCT联合CD30 CAR-T策略治疗CD30阳性淋巴瘤获得较好安全性和近期疗效。对体能较弱者,建议采用先行CAR-T序贯HSCT的策略,推荐抗CD30 CAR-T后获得PR以及以上应答的R/R cHL患者,在3个月内完成自体移植联合治疗。另一项研究中,部分患者在CAR-T细胞治疗后接受了序贯HSCT和二次CAR-T的三明治疗法,维持了较好长期疗效,总体达到70%的5年OS和45%的5年PFS。此外,还有一些积极措施逐渐被尝试。共表达CCR4 CAR-T策略,有效促进CAR-T细胞游走和归巢,增强杀瘤效应。而通过联合CSF-1受体抑制剂可有效解除MDSC抑制,期待未来可进入临床进行验证。国内团队探索的第三代靶向CD30 CAR-T,有助提高疗效。此外,由于20%~40% cHL为EBV驱动,选择EBVCTL作为工作细胞制备CAR-T,可获得CAR-T和EBVCTL叠加的杀伤效应。此外,针对EBV阳性R/R cHL,靶向EBV编码抗原的CAR-T细胞治疗也是未来的发展方向。
2. CAR-T细胞治疗R/R HL的副作用
靶向CD30 CAR-T细胞治疗具有较好安全性,大于等于3级CRS基本在0~5%,大于等于3级免疫效应细胞相关神经毒性综合征(ICANS) 在0~2%。即便联合PD1单抗治疗,也未增加不良事件,大于等于3级CRS8.3%,且无任何级别的ICANS发生。虽然造血干细胞以及活化T/B细胞也表达CD30分子,有潜在脱靶可能。但由于干细胞CD30抗原表达较弱,且干细胞具有独特的高表达SP6/P19分子,可抵抗穿孔素颗粒酶的攻击和抗凋亡作用,靶向CD30 CAR-T细胞并不会造成干细胞损害以及T/B细胞分化。其他脱靶效应等不良事件尚未见相关文献报道。
3. R/R HL治疗的临床实践
免疫检查点抑制剂、维布妥昔单抗、造血干细胞移植和常规化疗药物仍是临床治疗R/R HL常见选择。目前靶向CD30 CAR-T临床研究结果虽不令人满意,但随着研究深入及联合治疗探索,相信将来CAR-T 在R/RHL仍有用武之地。
(六)T 细胞淋巴瘤
T 细胞淋巴瘤(T-cell Lymphoma,TCL) 是一组异质性很强的NHL。与西方国家相比,亚洲人群TCL更常见,包括外周T细胞淋巴瘤-非特指型(peripheral Tcell lymphoma,not otherwise specified,PTCL-NOS)、血管免疫母细胞性T细胞淋巴瘤(angio-immunoblastic Tcell lymphoma,AITL)和NK/T细胞淋巴瘤(NK/T cell lymphoma,NKTCL),5年OS率约为30%。一线治疗失败后的PTCL患者预后更差,生存期较短。
1. CAR-T细胞治疗R/R TCL的疗效及安全性
(1)CD7 CAR-T研究
国内有研究开展CD7靶点的CAR-T 细胞临床试验(NCT04004637),利用串联CD7纳米体VHH6与内质网/高尔基体保留基序肽结合,开发了CD7阻断策略。临床试验阶段纳入了8例R/R CD7阳性T-ALL/LBL患者,接受自体CD7 CAR-T细胞输注3个月后CRR 为87.5%(7/8),1例淋巴瘤患者维持CR状态超过12个月。大多数患者(87.5%)只有1级或2级CRS,未观察到T细胞发育不良及神经毒性。另一项Ⅰ期临床试验(NCT04689659)用同种异体健康供者来源的抗CD7 CAR-T细胞治疗20例R/R T-ALL患者,结果显示90%(n=18)达到CR,其中7例患者进行了干细胞移植。中位随访为6.3个月(4.0~9.2个月),截至随访时间有15名患者仍处于CR状态。此外,也有研究开发了健康供体衍生的靶向CD7的CAR-T细胞(RD13-01),首次在R/R CD7阳性血液系统恶性肿瘤的患者中进行了使用RD13-01的Ⅰ期临床试验。该研究对11名患者进行安全性和有效性评估,未观察到明显不良反应,CR率为63.6%。另有报道开展的自然选择靶向CD7 CAR-T(NS7CAR-T)细胞,10例CR患者接受了巩固性桥接移植。移植后中位随访时间为210 d,7/10例CR患者在移植后保持MRD阴性,展示出了NS7CAR-T的良好潜力。有关CD7的双靶点研究也在逐步开展,双靶向CAR-T的临床前数据结果表明敲除CD5和CD7可防止CD5/CD7双特异性CAR-T细胞自相残杀,并且串联双靶向CAR在杀伤活性和防止肿瘤逃逸方面比并联双靶向CAR更有效,研究结果为有效的T细胞肿瘤治疗提供了新思路。
(2)CD30 CAR-T研究
Ramos CA等报道了应用表达编码CD28共刺激内域的CD30特异性CAR-T疗法治疗9例患者,均没有发生病毒特异性免疫受损,没有观察到其他相关毒性。在抗CD30 CAR-T联合PD-1抑制剂治疗R/R CD30阳性淋巴瘤的临床研究中,使用氟达拉滨和环磷酰胺进行淋巴细胞清除后,患者接受CAR-T细胞联合PD-1抑制剂治疗。12例患者ORR为91.7%(11/12),6例患者达到CR(50%)。Wu Y等证实了CAR-T细胞治疗CD30阳性外周T细胞淋巴瘤(PTCL)的有效性。体内实验数据显示,9C11-2 CAR-T 细胞能有效抑制Karpas 299细胞移植NCG小鼠肿瘤生长,新的CD30 CAR-T细胞可能是一种有前景的癌症治疗方法。有个案报道发现同种异体移植后多次复发的肠病相关T细胞淋巴瘤患者在CD30 CAR-T细胞治疗后获得了长期缓解。在CAR-T细胞治疗6周后,所有侵犯部位完全消退,24个月后仍持续缓解。
(3)CD5 CAR-T研究
Feng J等人在一项Ⅰ期临床试验中,应用修饰后的CD5-IL15/IL15sushi CAR-T细胞对伴有中枢神经系统浸润的难治性T-LBL患者的安全性和有效性进行了测试,发现CAR-T细胞能够在几周内迅速清除中枢淋巴瘤细胞,使患者获得缓解,进一步研究结果仍有待观察。Dai Z报道了一种新型的靶向CD5全人类重链可变(FH VH)结构域,用于开发一种双表位CAR,称为FHVH3/VH1,包含FHVH1和FHVH3,经验证可以结合不同的CD5抗原表位。Wada M报道了用CD5 CAR转导的T细胞在体外特异性和有效地裂解恶性T细胞系和原发肿瘤的能力,还显著改善了T-ALL异种移植模型的体内控制和生存,研究数据支持CD5 CAR-T细胞在临床环境下治疗T细胞恶性肿瘤的潜在应用。
(4) EBV相关CAR-T研究
一项临床试验纳入26例接受过异基因造血干细胞移植的EBV相关NK/T 细胞淋巴瘤或B细胞淋巴瘤患者,22例患者接受LAMP-1和LAMP-2的CAR-T细胞,4例患者接受LAMP-2的CAR-T细胞。没有观察到与CAR-T细胞输注相关的不良事件。共6例患者出现GVHD,3名患者有急性表现,其中2例有皮肤GVHD病史,2年的PFS率和OS率分别为46%和68%。结果表明,LMP引导的T细胞治疗作为异体造血干细胞移植后的辅助治疗可能是有益的。此外,针对CD3、CD4、CD37、TRBC1等单靶点及多靶点的临床研究也正在进行中,其有效性和安全性有待大量临床试验数据验证。
2. R/R TCL治疗的临床实践
总体而言,复发难治性T细胞淋巴瘤的治疗仍以化疗、靶向治疗及造血干细胞移植为主。CAR-T细胞临床试验仍处于初步阶段。随着对免疫机制的深入了解和基因编辑技术的发展成熟,将寻找更加特异性的靶点,改进CAR-T细胞制备平台,设计出更高效、更安全的CAR-T细胞,相信CAR-T细胞免疫治疗未来会有更多的突破和发展。
七
CAR-T细胞在实体瘤中的应用
根据从ClinicalTrials.gov获取的数据,截至2022年4月,在实体瘤领域有超过700项在研的以CAR-T为代表的细胞疗法临床研究。肿瘤相关抗原(tumor-associated antigen,TAA)、HER2和间皮素(mesothelin, MSLN)仍是实体瘤细胞治疗领域最常见靶点。而一些新兴靶点相对于2021年显示出大幅增长, 包括CLDN18(+400%)、CD276(+160%) 和KRAS(+125%)。
(一)Claudin18.2 CAR-T
1. Claudin18.2的研究背景
Claudin(CLDN)蛋白,是一类跨膜紧密细胞连接蛋白。主要构象包含剪接变异体1-CLDN18.1(NM_016369.4) 和剪接变异体2-CLDN18.2(NM_001002026)。由于具有较强胞间黏附特性,产生了防止和控制溶质的细胞旁转运,并限制膜脂和蛋白质侧向扩散以维持细胞极性一级屏障。
CLDN18.1在正常肺上皮中呈选择性表达,CLDN18.2仅在胃上皮细胞中表达。有意思的是,CLDN18.2在胃组织表达局限在已分化胃上皮短寿细胞中,但在胃干细胞区中不存在。已有研究表明CLDN18.2在胃癌、胰腺癌等肿瘤中呈高表达。其在胃癌转移灶的表达与在原发灶的表达一致。基于其在肿瘤中的表达特点,CLDN18.2 可能是治疗胃癌、胰腺癌等实体瘤的潜在靶点。
2. CLDN18.2 CAR-T临床研究
目前,有20余项靶向CLDN18.2的细胞治疗产品处于临床前或早期临床研究阶段,上海科济药业研发的人源化靶向CLDN18.2的二代自体CAR-T 细胞(CT041)已进入关键Ⅱ期临床研究阶段。目前在临床阶段探索的适应证主要以晚期消化系统肿瘤为主,如胃癌及胰腺癌。有临床数据披露的靶向CLDN18.2 CAR-T产品主要是CT041,也是全球首个进入确证性Ⅱ期临床试验的靶向CLDN18.2细胞治疗产品。
在一项由研究者发起的Ⅰ期临床研究中期报告中,37例患者接受1~3剂CT041输注,28例为胃癌/食管胃结合部腺癌、5例为胰腺癌、4例为其他消化系肿瘤,剂量为2.5×108、3.75×108和5.0×108个细胞。结果显示,CT041整体耐受性良好且安全风险可控,最常见3级及以上不良事件(adverse event,AE)为血液系统毒性,且均在2周内恢复,35例受试者(94.6%)发生1-2级的CRS,未发生3级及以上CRS,未发生免疫效应细胞相关毒性综合征(immune effector cell-associated neurotoxicitysyndrome,ICANS),无治疗相关死亡。ORR和疾病控制率(disease control rate,DCR)分别为48.6%(95%可信区间:31.9-65.6),疾病控制率为73.0%(95%可信区间:55.9-86.2),中位无进展期(median progression free survival,mPFS)为3.7月,6个月生存率为80.1%。其中,28例胃癌/食管胃结合部腺癌患者的ORR 达到57.1% (95%可信区间:37.2 - 75.5),DCR 为75%,mPFS为4.2月,6个月生存率为81.2%。在18例至少二线治疗失败的胃癌/食管胃结合部腺癌患者的ORR 和DCR分别为61.1%和83.3%,mPFS为5.6月。
CT041072 在中国开展的Ib期注册临床试验结果显示,14例至少二线失败的晚期胃癌/食管胃结合部腺癌患者,接受了1~3次2.5×108~5.0×108剂量的CAR阳性细胞输注,最常见3级及以上的AE为血液系统毒性,除1例4级CRS,其余CRS均为1-2级,所有CRS均完全恢复。未发生ICANS 和胃黏膜损伤,未发生治疗相关死亡事件。ORR为57.1%(95%可信区间:28.9-82.3),DCR为78.6%,mPFS达5.6月。同期在美国开展的Ib临床试验纳入14例患者,包括5名至少二线失败的晚期胃癌/食管胃结合部腺癌及9例至少一线失败的胰腺癌患者,接受2.5×108~6.0×108剂量,整体耐受性良好,未发生3级及以上CRS,未发生ICANS或治疗相关死亡。
(二) Mesothelin CAR-T
1. Mesothelin的研究背景
间皮素是由MSLN 基因编码的一种细胞表面糖蛋白;MSLN基因编码一种前蛋白,经蛋白水解后产生巨核细胞增强因子(megakaryocyte - potentiating factor,MPF)和间皮素。间皮素是一种含糖磷脂酰肌醇(GPI)的细胞表面糖蛋白, 通过GPI锚定在细胞膜表面。MSLN通过其GPI直接激活或与其受体CA125/MUC16相互作用,激活核因子κB(NF-κB)、磷脂酰肌醇3-激酶(PI3K)和丝裂原活化蛋白激酶(MAPK)信号途径,通过促进瘤细胞增殖、局部浸润和转移以及抗凋亡,实现肿瘤恶性转化和侵袭性。MSLN高表达于多种实体肿瘤,包括卵巢癌(60%~90%)、胰腺癌(70%~80%)、间皮瘤(70%)、子宫内膜癌(50%~70%)、肺腺癌(55%)、胃腺癌(39%~49%)、结直肠癌(41%)、胆管癌(22%)等,仅在乳腺、肾、甲状腺、软组织和前列腺等少数正常组织中呈低表达(小于10%),在气管、卵巢、扁桃体和输卵管的上皮细胞呈低表达,部分表达于胸膜、心包和腹膜的细胞。
2. MSLN CAR-T临床研究
以MSLN为靶点的实体瘤的CAR-T细胞治疗,目前约有20项进入临床研究阶段,主要集中在Ⅰ/Ⅱ期,尚无进展到Ⅲ期的研究以及上市的药物。临床研究适应证以间皮瘤、胰腺癌、卵巢癌居多,其他还有胆管癌、肺癌和乳腺癌等。临床研究中药物使用模式为单药探索或联合免疫检查点信号调节,给药方式为静注或局部注射(胸膜腔注射,腹腔注射等),部分进行清淋预处理,也有部分研究探索非清淋预处理。总体而言,以MSLN为靶点的实体瘤CAR-T细胞治疗,经临床验证安全性良好,也有一定疗效,但有待提升。对当前已有研究数据公布MSLN CAR-T疗法汇总如下:
ATARA BIO联合美国斯隆-凯特琳癌症中心(MSKCC)开发了iCasp9M28z+ T细胞,并开展了Ⅰ期临床研究(NCT02414269)。2021年Cancer Discovery报道,25 例恶性胸膜间皮瘤(malignant pleural mesothelioma,MPM)、1例转移性肺癌和1例乳腺癌受试者入组研究,细胞治疗剂量范围为3×105~6×107/kg,未观察到剂量限制性毒性和5级以上不良事件,15/27(56%) 发生了4级不良事件,包括6例淋巴计数减少、11例中性粒细胞计数减少和9例白细胞计数减少;3级不良事件包括便秘、呼吸困难、血液学异常和电解质异常。39%患者外周血中检测到CAR-T 细胞时间超过100 d。其中18 例MPM患者安全接受了帕博利珠单抗。这些患者自CAR-T细胞输注起,中位总生存期为23.9个月(1年总生存率为83%),8例患者病情稳定时间超过6个月,2例PET扫描显示完全代谢性缓解。
国内团队开发的αPD-1-meso CAR-T为可分泌PD-1纳米抗体的细胞产品,并开展了Ⅰ期临床研究。2020 ASCO会议报道,10例实体瘤受试者接受不少于2次输注,剂量分别为5×106/kg,5×107/kg,1×108/kg。最常见不良反应为轻度疲劳和发热,观察到1-2级的CRS,未发生细胞治疗神经毒性,1例腹痛。就疗效而言,2例受试者PR,4例受试者疾病稳定(stable disease,SD),其余4例受试者疾病PD,mPFS为97 d。2022年Gynecologic Cancer报道,7例组织学检测MSLN+细胞比例大于70%的妇瘤(卵巢癌)患者,接受1×106~1.5×107/kg的αPD-1-mesoCAR-T输注,常见不良事件为发热、疲劳、恶心和瘙痒,未观察到3级及以上AE;DCR为100%,其中2例病灶缩小患者,PFS分别为4.1 m和5.3 m。2022年ASCO会议壁报交流中报道一项研究,入组9例恶性腹膜间皮瘤患者,不少于一次静脉回输剂量范围为1×106-1.5×107/kg的αPD-1-mesoCAR-T细胞,6例可评价受试者中(组织学检测MSLN 阳性率大于等于50%,3例PD-1阳性),2例(33.3%) 发生CRS(1级和3级各1例),4 例出现发热,2 例出现3 级肺部感染;ORR为33.3%(1例CR,1例PR),5例SD持续超过3个月,仅1例在细胞输注后发生PD。
Maxcyte Inc.基于mRNA非病毒快速生产平台开发了MCY-M11 CAR-T疗法,并开展了Ⅰ期临床研究。2020 ASCO会议报道,11例卵巢癌和恶性腹膜间皮瘤患者,无化疗预处理情况下,每周接受1次腹腔注射,共输注3次。研究分3个剂量组,分别为1×107/剂,5×107/剂,1×108/剂,均未发生神经毒性,未观察到DLT,仅1例(剂量水平3) 发生2级心包炎、发热和一过性中性粒细胞减少症,可能与CRS有关;5×107剂量组中有3例为SD,1×108剂量组中有1例为SD。
另有团队通过敲除PD-1基因和TCR基因,建立了MPTK-CAR-T细胞疗法,并开展了Ⅰ期临床研究。2021年CMI杂志报道:17例组织学检测MSLN表达阳性率大于等于10%的实体瘤患者未清淋预处理情况下,接受1次或多次回输,剂量为(0.1~9)×106/kg CAR-T细胞。15例可评估患者中,未发现DLT,2例受试者出现新发小于3级胸膜、心包或腹膜积液,伴随后续输注,未发生进一步恶化;4例在细胞输注后积液增加并进行导管引流;15例患者中,7例在输注后3~4周达到SD,但在8~12周随访中,7例受试者只有2例保持SD。7例SD受试者mPFS为7.1周,中位总生存期(median overall survival,mOS) 为4.9个月。其他8例PD受试者mOS为3.0个月。患者外周血中MPTK-CAR-T细胞在输注后第7-14 d 达峰值,1个月后检测不到该细胞,研究者认为TCR敲除影响了CAR-T细胞的增殖和体内持久性。
美国宾州大学的Carl June团队采用mRNA瞬时表达技术建立靶点为MSLN 的CAR-T meso细胞(鼠源SS1scFv),并开展Ⅰ期研究,评估自体CAR-T meso细胞在6例化疗难治性转移性胰腺导管癌患者体内的安全性和有效性,2018年Gastroenterology报道此项研究结果。患者每周静脉给予细胞3次,持续3周。未发生CRS或神经毒性和DLT,最多3级以上不良反应为腹痛、胃炎、味觉障碍。2例患者根据RECIST 1.1判定为SD,PFS分别为3.8个月和5.4个月;3例患者为代谢学SD,其中1例组织确诊MSLN 膜表达阳性患者MAV下降达69.2%,且1个月时与基线相比,肝脏病灶的FDG摄入发生明显降低。由于以上研究疗效有限,且SS1 CAR在外周血中14 d达峰,28 d后基本消失,推测为宿主免疫系统的排斥作用。后续该团队建立了全人源的M5 anti-mesothelinCAR-T,开展1项Ⅰ期临床试验。研究共入组15例难治性恶性间皮瘤、肺癌和卵巢癌患者,剂量组为(1~3)×107/m2(CTX预处理组和未预处理组),(1~3)×108/m2(CTX预处理组和未预处理组),或(1~3)×107/m2 3周内回输3次(CTX预处理)。低剂量队列均耐受性良好,未发生DLT;而(1~3)×108/m2队列2例患者(恶性上皮性间皮瘤1例和复发性浆液性卵巢癌1例) 输注后短时间内均出现了发热、呼吸窘迫并入住ICU,其中间皮瘤患者死亡。研究发现,尽管肺细胞正常情况下不表达MSLN,在活动性炎症和纤维化部位却会出现MSLN的异常表达。研究者认为,目前观察到的毒性反应的原因尚未确定,但推测高剂量下高活性的M5 CAR-T 细胞攻击了低表达mesothelin的肺上皮细胞,导致了中靶脱瘤杀伤。随后研究者调整了剂量,在5例复发性浆液性卵巢癌和1 例肺腺癌患者中开展了临床试验,静脉输注(1~3)×107/m2 M5 CAR-T细胞(CTX预处理),21 d再次输注(无CTX预处理),42 d(无CTX预处理)进行第三次输注。在此队列中未发生严重不良事件,但综合分析其中14例患者数据,未发现PR或CR。
(三) GUCY2C CAR-T
1. GUCY2C的研究背景
鸟苷酸环化酶C(guanylyl cyclase C,GCC/GUCY2C)属于受体鸟苷酸环化酶家族中一员,是鸟苷酸、尿鸟苷酸和大肠杆菌肠毒素的受体,在胃肠道液体和离子稳态中起关键作用大约80%结直肠癌组织中GCC表达阳性,在其他胃肠道恶性肿瘤中,59%食管癌、68%胃癌和64%胰腺癌表达GCC。GCC在正常组织表达仅限于肠道内腔上皮细胞顶端,不在其他组织器官中表达。近来研究发现,GCC在原发性结直肠癌细胞呈稳定表达,而在转移性结直肠癌细胞中异常高表达,被认为是转移性结直肠癌特异性标志分子之一。
从功能上看,早期研究表明,GCC为抑癌基因,GCC敲除细胞具更强增殖能力,通过调控Akt信号通路激活而实现。最新研究表明,肠癌中常过度激活Wnt信号通路会下调GCC的配体GUCA2A的表达抑制GCC功能。
2. GUCY2C CAR-T临床研究
以GUCY2C为靶点的实体瘤的CAR-T细胞治疗,目前约有10项进入临床研究阶段,主要集中在Ⅰ/Ⅱ期,尚无进展到Ⅲ期的研究及上市药物。临床研究适应证以结直肠癌为主。2022年6月ASCO年会上报道了GCC19 CAR-T最新数据。该研究入组晚期结直肠癌受试者21例,其中1×106/kg剂量组13例,2×106/kg剂量组8例。根据实体瘤疗效评价标准(RECIST 1.1),两个剂量组总体ORR为28.6%(6/21),1×106/kg剂量组ORR为15.4%(2/13),2×106/kg剂量组ORR 为50%(4/8)且3个月内DCR 为100%(8/8)。受试者最常见不良反应是细胞因子释放综合征(共20例,其中90.4%为1级、4.8%为3级) 和腹泻(共20例,其中28.6%为1级、23.8%为2级、42.9%为3级)。另2例(9.52%) 出现神经毒性,其中1例为3级,1例为4级,使用皮质类固醇治疗后得到缓解。说明GCC19 CAR-T在复发或难治性转移性结直肠癌中显示有意义的剂量依赖的临床有效性和可接受的安全性。
(四)EpCAM CAR-T
1. EpCAM的研究背景
上皮细胞黏附分子(epithelial cell adhesion molecular,EpCAM) 是一种糖基化Ⅰ型跨膜糖蛋白,参与调节癌细胞黏附、增殖、迁移、干性和上皮-间质转化(EMT)。完整EpCAM及其蛋白水解片段分别与Wnt、Ras/Raf通路及细胞内信号传导成分相互作用,导致肿瘤发生。EpCAM在多种上皮细胞来源的肿瘤中高表达,包括结肠、胃、胰腺、肺、卵巢、乳腺等。在97.7%结肠癌,90.7%胃癌和87.2%前列腺癌及63.9%肺癌中见到高水平EpCAM表达。在肝细胞癌、肾透明细胞癌、尿路上皮癌和鳞状细胞癌中阴性。EpCAM在乳腺癌表达取决于组织学亚型,浸润性小叶癌常呈无或弱表达。除在多种肿瘤组织中高度表达外,EpCAM还在多种正常组织中表达,包括肠道、胆管、甲状腺等。一方面,EpCAM在正常组织的表达水平弱于肿瘤组织,存在一定治疗窗口;另一方面,EpCAM在正常组织表达仅限于上皮细胞基底侧,免疫细胞不可接触。在肿瘤组织中,EpCAM表达从基底层改变为在细胞膜表面均匀表达,使其能在细胞或抗体疗法中作为靶点。
2. EpCAM CAR-T临床研究
目前,有多个靶向EpCAM的细胞治疗产品在临床前或早期临床研究阶段,但尚无产品进入关键临床阶段或申请上市。目前在临床阶段主要探索的适应证以晚期消化系统肿瘤为主,如胃癌及结直肠癌。有临床数据披露的靶向EpCAM细胞治疗产品主要为IMC001,为靶向EpCAM 的CAR-T 细胞。在EMSO2022年会口头报告中,披露了IMC001在晚期结直肠癌和晚期胃癌Ⅰ期研究中,入组8例(包括4例结直肠癌,4例胃癌) 可疗效评估受试者,中低剂量组6例(75%)治疗后的28 d 达SD;1例胃癌低剂量最佳疗效达PR,DCR为75%。该例PR患者生存时间达11个月并持续缓解中,该患者细胞输注后第8周腹水消失,盆腔积液显著减少,癌胚抗原(CEA)及CA125恢复至正常水平;在第32周达PR,目前已恢复正常工作和生活。安全性方面,8例接受CAR-T细胞治疗的晚期结直肠癌和胃癌患者中,无DLT发生,4例出现CRS(其中1例CRS为3级,其余均为1-2级),未见神经毒性事件,其他常见不良反应主要为血细胞计数下降,考虑与清淋预处理有关。初步展示EpCAM靶点CAR-T在消化系统肿瘤出色的疗效和安全性。
(五)GPC3 CAR-T
1. GPC3的研究背景
磷脂酰肌醇蛋白聚糖3(glypican 3,GPC3) 在调控细胞生长和分化方面起重要作用,与肝癌发生、发展密切相关。在正常组织中,GPC3在23%肝硬化以及37%的低度和高级别异型增生结节中表达,而在64%肝细胞癌患者中表达。此外,睾丸生殖细胞瘤(55%),肺鳞癌(54%),脂肪肉瘤(52%),宫颈上皮内瘤变(CIN)Ⅲ(41%),黑色素瘤(29%)和神经鞘瘤(26%)也有一定程度表达。此外,GPC3表达在卵巢癌(17.9%)也较明显,尤其是透明细胞癌。GPC3在儿童实体胚胎瘤也呈高表达,包括大多数肝母细胞瘤、威尔姆斯肿瘤(Wilms’tumors)、横纹肌样瘤、部分生殖细胞瘤及少数横纹肌肉瘤。
2. GPC3 CAR-T临床研究
目前,已有多个靶向GPC3细胞治疗产品在临床前或早期临床研究阶段,但尚无产品进行关键临床阶段或申请上市。在临床阶段探索的适应证主要以肝细胞癌为主,其他包括脂肪肉瘤、肺癌、梅克尔(Merkel)细胞癌、横纹肌肉瘤、肾母细胞癌、胆管癌、卵黄囊瘤等。有临床数据披露靶向GPC3的CAR-T包括CT011和OriC101。CT011已披露的数据显示:13例GPC3阳性晚期肝癌患者,半年、1年、3年的生存率分别为:50.3%、42.0%和10.5%,9例可行疗效评价患者中,2例为PR,2例SD,5例PD。其中2例患者生存时间分别达20个月和44.2个月,初步显示可能临床获益。安全性方面,13例接受CAR-T细胞治疗的难治复发肝癌患者,除1例出现5级CRS外,其余均耐受良好,8例出现1/2级炎症反应,未见3/4级神经毒性事件,初步证明GPC3靶点在细胞疗法上具可接受安全性。
Ori-C101探索的适应证也为肝细胞癌,入组10例可疗效评价受试者中,有6例最佳疗效达PR,ORR为60%。安全性上,未见DLT,无神经毒性报道,受试者均发生CRS(2例为3级,其余均为1-2级),其他常见不良反应主要为血细胞计数下降,考虑与清淋化疗有关。这展现Ori-C101治疗在肝癌令人兴奋的临床获益。
(六)ROR1 CAR-T
1. ROR1的研究背景
受体酪氨酸激酶样孤儿素受体1(receptor tyrosine kinase-like orphan receptor 1,ROR1)是ROR 受体家族一员,包含两个密切相关的I 型跨膜蛋白ROR1和ROR2。ROR家族属Wnt信号通路,并与MuSK(肌肉特异性激酶)和Trk(原肌球蛋白) 家族受体密切相关。
ROR1可通过介导非经典Wnt信号通路(non-canonical Wnt pathways)的信号传递,在多种生理过程发挥重要作用,其中包括调节细胞分裂、增殖、迁移和细胞趋化,尤其是Wnt5a。作为Wnt5a的受体,ROR1参与激活瘤细胞NF-κB通路。ROR1在人正常组织中低表达或不表达,但在多种恶性肿瘤或组织中高表达,如MCL、慢性淋巴细胞白血病(CLL)、乳腺癌、卵巢癌、黑色素瘤、肺腺癌等。
2. CAR-T临床研究
目前,有多个靶向ROR1细胞治疗产品在临床前或早期临床研究阶段,但尚无产品进入关键临床阶段或申请上市。一项正在Fred Hutchinson肿瘤研究中心(NCT02706392)开展临床研究, 评估了抗ROR1的CAR-T细胞在ROR1阳性、晚期NSCLC和三阴性乳腺癌的安全性,在30例入组患者中,至少6例未见剂量限制性毒性;而Oncternal Therapeutics 开发的CAR-T疗法ONCT-808在今年即将申报IND;另外,JUNO Therapeutics和BMS联合研发的一款自体ROR1 CAR-T细胞疗法JCAR024,目前处临床Ⅰ期,用于治疗ROR1阳性血液肿瘤和实体瘤,包含非小细胞肺癌、三阴性乳腺癌、CLL、MCL和ALL。
八
CAR-T细胞治疗不良反应及处理
(一) 基线检查与风险评估
患者接受CAR-T细胞治疗前必须接受系统的基线评估。评估内容主要包括病史、体格检查、影像学检查及实验室检查等多方面,评估的主要目的是对患者接受CAR-T治疗毒副反应进行危险度分级,对“高危因素”患者建议采取多学科MDT讨论评估治疗风险及获益后再行最终决定是否接受CAR-T细胞治疗。
1. 病史采集
病史采集包括肿瘤相关病史和基础疾病病史。血液系统恶性肿瘤患者病史采集应涵盖:①初诊时病理分型、分期,既往治疗经过等;②现阶段病情:末次治疗方案及时间、肿瘤负荷(大小、分布、受累器官)、最新病理活检、免疫组化结果等;③与血液系统恶性肿瘤相关的既往病史,包括感染性疾病(如肝炎、EBV病毒感染);推荐ECOG评分系统对患者一般状态进行评估。推荐对淋巴瘤受累器官功能进行评估:根据症状、体征、实验室、影像学内窥镜检查结果,评估受累脏器功能(如压迫、梗阻、溃疡出血等)。
2. 实验室检查
(1)建议完善以下实验室检查:血常规、尿常规;粪便常规+潜血;血生化;凝血功能;病毒学检测:乙肝5项、丙肝、梅毒、HIV;细胞因子:CRP及IL-6。
(2)条件允许时可考虑完善以下实验室检查:病毒学检测:EBV、CMV、人类疱疹病毒;细胞因子检测:IL-1、IL-2、IL-15、TNF-α、IFN-γ、IFN-α、铁蛋白等;血气分析。
3. 影像学检查
(1)建议完善以下实验室检查:超声心动图;全身浅表淋巴结超声;胸部(增强)CT;腹部增强CT或增强核磁检查;PET-CT;头颅增强核磁检查。
(2)建议完善以下检查:心电图;肺功能检查;肿瘤病理活检及免疫组化检测;骨髓穿刺检查(细胞形态学、流式,骨髓病理学、染色体核型分析);脑脊液检查(中枢受累患者);胃肠镜检查(消化道受累患者)。
(3)CAR-T细胞治疗整体风险评估:综合患者病史及检查结果,对拟行CAR-T细胞治疗的患者进行整体风险评估,主要目的是对后续治疗中可能发生的严重毒副反应进行危险度分层,筛选出“高危患者”。如存在以下“高危因素”之一即可评价为“高危患者”:①ECOG评分大于等于3;②年龄大于等于70岁;③肿瘤负荷大:A多发病灶,所有大于等于1.5 cm的可测量病灶最大径之和大于等于100 cm;B巨块病灶,单个病灶直径大于等于7 cm;④特殊部位病灶:A病灶位于咽部、气管旁且存在压迫症状;B病灶临近胃肠、胆道等重要空腔脏器,存在压迫或侵犯周边脏器风险;C浆膜腔受累或存在中-大量浆膜腔积液;⑤慢性乙型肝炎病毒感染:HBsAg(+)、HBV-DNA(+)且未行抗病毒治疗;⑥重要脏器受累(如肺、胰腺、骨髓等);⑦存在肿瘤相关性发热。
(二)细胞因子释放综合征
细胞因子释放综合征(cytokine release syndrome,CRS) 是指因细胞因子大量释放引起的以发热、皮疹、头痛、呼吸急促、心动过速、低血压、缺氧为表现的临床综合征。CRS是CAR-T细胞治疗相关毒副反应中最为重要、最为核心的一种,细化CRS分期、分型,有利于临床医师对CRS 进行更为有效的管控。现有数据显示CRS在接受CAR-T 细胞治疗的淋巴瘤患者中发生率为30%~95%, 其中严重CRS (大于等于G3) 发生率为5%~30%。
1. CRS分期与分型
(1)CRS的分期:根据出现的时间,CRS可分为急性CRS、迟发型急性CRS和慢性CRS 3类,其中急性CRS是指发生在CAR-T细胞回输后3周以内的CRS。急性CRS又可细分为CAR-T细胞局部扩增期、CAR-T细胞溢出期和CAR-T细胞再分布期;迟发型急性CRS是指发生在CAR-T细胞回输后3~6周的CRS;慢性CRS指发生在CAR-T细胞回输后6周以后的CRS。
(2)CRS的分型:根据发生部位和影响范围CRS可分为:局部CRS和系统性CRS。局部CRS是指CRS引发的炎症反应仅影响病灶局部及周边组织,可表现为病灶增大,局部“红肿热痛”、病灶周围可伴有浆膜腔积液,甚至出血、穿孔等;系统性CRS的概念与局部CRS相对,指CRS引起的炎症反应影响全身多组织脏器。
2. CRS的分级标准
*低氧流量定义为氧流量小于等于6 L/min;高氧流量定义为氧流量大于6 L/min
#文丘里面罩:是根据文丘里原理制成,即氧气经狭窄的孔道进入面罩时在喷射气流的周围产生负压,携带一定量的空气从开放的边缘流入面罩,面罩边缝的大小改变空气与氧的比率。
3. CRS的处理
急性CRS阶段是CAR-T细胞回输后严重免疫相关损伤发生率最高的时间段,也是处置的关键时期。根据CAR-T细胞回输后增殖、分布的变化,可进一步将急性CRS分为4期即:局部扩增期(回输后1-5 d);细胞溢出期(回输后5-10 d);再分布期(回输后10-15 d);恢复期(回输后15-21 d)。
(1) 急性CRS期间一般处理
密切关注患者生命体征、皮肤黏膜、胸部、腹部、神经系统等全身重要脏器相关新发症状体征;
密切关注病灶大小、质地、局部温度、是否伴随压痛;如肿瘤累及重要脏器, 应关注受累脏器体征变化;
给予心电监护,监测心率、呼吸、血压、血氧饱和度等指标直至CRS降至1级;“高危患者”的心电监护推荐从细胞回输开始,直至回输后3周或高危因素解除;
3-4级CRS患者考虑转入重症监护病房治疗。
(2)急性CRS期间的实验室检查和特殊检查
建议持续动态监测以下实验室检查指标:血常规;血生化;凝血功能检测;动脉血气分析;降钙素原、CRP、IL-6、CAR基因定量检测、
条件允许时可考虑持续动态检测以下实验室检查指标:血清内毒素、G/GM-试验、IL-1、IL-2、IL-15、TNF-α、IFN-092 α、IFN-γ、CAR-T细胞流式检测。
实验室检查监测频次:常规患者回输后前2周每3 d 1次,两周以后每7 d 1次;3个月后每3个月1次;高危患者根据临床病情变化随时监测;
特殊检查:急性CRS期间特殊检查主要目的为评价肿瘤病灶改变及受累脏器的功能,基于上述目的,检测项目及频次可由临床医生决定。
(3)急性CRS的临床处置策略
急性CRS的临床处置主要根据CRS的严重程度(分级) 采取不同强度的监护模式和治疗策略(表CAR-T细胞治疗相关CRS的常规分级处置策略),其中托珠单抗单次治疗最大剂量为800 mg,可在6 h后重复给药。给予充分临床处置后如24 h内CRS分级无改善或加重,应升级至下一级处置;高危病例12 h内CRS分级无改善或加重,即可考虑升级至下一级处置;高危病例如无β受体阻滞剂治疗禁忌,推荐CAR-T细胞回输后即给予β受体阻滞剂(酒石酸美托洛尔片12.5~25 mg,PO,bid)。
(4)急性CRS的对症支持治疗
急性CRS期间需要重点关注的对症支持治疗主要包括发热、低血压、低氧血症、电解质紊乱4种。
发热:主要推荐物理降温配合非甾体药物退热治疗。
低血压(收缩压小于90 mmHg):快速补充500~1000 mL的0.9%生理盐水;若血压不恢复,给予胶体补液,如羟乙基淀粉注射液500 mL静滴,或白蛋白注射液(0.25~0.4 g/kg) 静滴;若血压仍不恢复,可给予1种血管活性药物;如无改善则可联用多种血管活性药物。血管活性药物包括:多巴胺(剂量范围2~20 μg/min/kg);去甲肾上腺素(起始剂量:2 μg/min);肾上腺素(起始剂量:2 μg/min)
低氧血症:低流量鼻导管吸氧(氧流量小于等于6 L/min);如低氧血症未纠正,予以高氧流量(氧流量大于6 L/min) 鼻导管或面罩吸氧,如低氧血症仍未纠正,呼吸科会诊评估是否予机械辅助通气。
(5) 受累器官局部CRS的处置
肺实质受累:如发生2-3级以上局部CRS,建议使用IL-6受体拮抗剂(如托珠单抗8 mg/kg 静滴);3级以上局部CRS的处理见表CAR-T 细胞治疗相关CRS 的常规分级处置策略。
腹腔内巨块型病灶:建议治疗全程按骨髓移植模式进行感控管理(保护性隔离、食物消毒),予调节肠道菌群治疗;细胞回输d3、d5给予预防性TNF-α抗体治疗;2-3级局部CRS时,优先选择以阻断TNF-α通路抗体为主的综合治疗。
浆膜腔受累致中-大量积液:CAR-T细胞回输前穿刺引流浆膜腔积液并留置浆膜腔引流管直至CRS纠正;CAR-T细胞回输前3~5 d,浆膜腔局部注射托珠单抗80 mg;
心脏受累:心内科专科评估可能的不良事件;建议采用非CAR-T细胞治疗首先清除心脏病灶后,再考虑CAR-T细胞治疗;
皮肤、肌肉、结缔组织受累:CAR-T细胞治疗前,减少或清除皮肤、软组织病灶;加强皮肤局部感染预防;CAR-T细胞回输后早期进行经验性抗感染治疗;
中枢神经系统受累:神经内科专科评估;对疗效不明确,高风险病例,慎重选择CAR-T细胞治疗;
颈部病灶压迫致吞咽障碍:禁食、留置胃管鼻饲,避免误吸;桥接治疗或强化预处理,尽可能于回输前解除压迫症状;
颈部病灶压迫致呼吸困难:禁食、留置胃管鼻饲,避免误吸;桥接治疗或强化预处理,尽可能回输前解除压迫症状;制定急诊气管插管预案、常规床旁配备气管切开包。
4. 迟发型急性CRS
(1)迟发型急性CRS的临床表现
迟发型急性CRS,临床表现以系统性CRS为主,是急性CRS的延迟和滞后,发生在CAR-T细胞回输后的3~6周。迟发型急性CRS的临床表现:发热;外周血三系下降,多以血小板降低为主;部分患者伴有转氨酶异常升高;出凝血指标异常;外周血检测CAR-T细胞拷贝数升高;多数患者未达完全缓解,仍有肿瘤残留。迟发型急性CRS应该与预处理所致的血液学毒性、消化系统不良事件以及感染相鉴别。
(2) 迟发型急性CRS的处置参照急性CRS处置。
5. 慢性CRS的临床管理
(1)慢性CRS是指回输CAR-T细胞后大于等于6周后出现的炎性相关或CAR-T细胞回输相关的不良事件。临床表现有:多表现为缓慢起病或持续性存在;间断低热(38℃以下);乏力,纳差;外周血三系下降,多以血小板降低为主;外周血中明确存在CAR拷贝数增加或CAR-T细胞流式计数比例再次升高;肿瘤残留,少数患者胸部CT显示肺部间质性炎症样特征,或者支气管扩张样特征。慢性CRS应该与CAR-T细胞后感染以及血液学毒性相鉴别。
(2)慢性CRS的处置:对症支持治疗,TNF-α/TNF-αR抑制剂,如依那西普(25~50 mg),或英夫利西单抗3~5 mg/kg,利于改善肺部症状;监测血常规,必要时给予成分血输注支持治疗。
(三)免疫效应细胞相关神经毒性综合征
ICANS(immune effector cell-associated neurotoxicity syndrome,ICANS) 是指CAR-T细胞回输后因T细胞或内源性免疫效应细胞激活导致的一系列中枢神经系统的病理过程和脑功能障碍。ICANS的病理机制至今不明,目前认为细胞因子过度释放、高肿瘤负荷、血脑屏障功能异常、CAR-T细胞的结构以及脑血管组织CD19表达等可能是ICANS发生的危险因素。接受CAR-T细胞治疗的淋巴瘤患者ICANS发生率为20%~60%,多数发生在回输后的8周内,中位持续时间为4~6 d,主要临床表现包括头痛、谵妄、认知障碍、肌震颤、共济失调、语言障碍、神经麻痹、感觉障碍、嗜睡、癫痫发作等,如处理不及时可能引发继发脑水肿,死亡率较高。
1. ICANS的鉴别诊断
多数接受CAR-T细胞治疗的复发难治淋巴瘤患者可能存在血小板减少及凝血功能异常,故ICANS须与凝血功能不良引发脑出血相鉴别。此外,CAR-T细胞回输后引发凝血功能异常同样存在血栓风险,故ICANS也应与脑梗死鉴别。临床中可通过既往病史、头颅核磁共振检查进行鉴别。
基础疾病引发的癫痫发作与ICANS引发的癫痫发作临床表现类似,需进行鉴别。鉴别要点:癫痫患者既往多有脑血管病史及癫痫发作史。ICANS引发的癫痫治疗应以ICANS治疗为主,兼顾癫痫的处理,控制癫痫大发作,可给予激素治疗。
2. ICANS的分级与临床处置
ICANS的分级:建议使用基于CARTOX-10神经系统评分体系结合临床表现对ICANS的严重程度进行分级(表ICANS的分级标准),并根据分级进行相应的临床处置(表ICANS临床处置推荐)。
所有药物均为成人剂量推荐。托珠单抗最大累计使用剂量为800 mg。
(四)噬血细胞性淋巴组织细胞增生症/巨噬细胞活化综合征
HLH/MAS(hemophagocytic lymphohistiocytosis/macrophage activation syndrome,HLH/MAS) 是一种包括了多种严重免疫功能异常的临床症候群,核心病理改变为巨噬细胞和淋巴细胞极度活化及炎性细胞因子大量释放,活化的淋巴细胞浸润组织并介导失控的免疫损伤,最终引发多器官功能障碍。多见于CRS恢复期或伴发于CRS过程中。
1. HLH/MAS的临床表现及鉴别
HLH/MAS通常继发于严重的CRS,故其首先具备系统性CRS的临床表现。此外,HLH/MAS还存在以下特征性的临床表现:肝脾肿大;骨髓涂片可见噬血细胞及噬血现象伴外周血三系或两系减少;甘油三酯及血清铁蛋白异常增高;多种炎性细胞因子异常增高;sCD25升高等。HLH/MAS可引发患者长期处于重度粒细胞缺乏状态,极易引发继发感染导致死亡。HLH/MAS早期临床表现不易与CRS鉴别,易被忽视,但如出现以下现象则需高度警惕HLH-MAS:外周血中CAR-T细胞持续高水平存在超过2周,或下降后再次升高并伴有再次出现的发热;血象三系下降、伴或不伴肝脾肿大;铁蛋白持续升高。
2. HLH/MAS的处置建议
HLH/MAS临床处理目前尚缺乏公认规范有效的方法。基于现有临床证据,对于CAR-T细胞治疗后出现HLH/MAS的患者,建议可考虑以下处置方案:
(1)CAR-T细胞回输后续密切监测患者生命体征及血常规变化;
(2)动态监测血清铁蛋白、甘油三酯;
(3)CAR-T细胞回输后出现难以解释的发热和血细胞减少时,须高度警惕HLH/MAS;
(4)HLH/MAS一旦确诊,建议应用小剂量依托泊苷(50~100 mg/周) 治疗;
(5)可考虑使用JAK-2抑制剂(如芦可替尼治疗5 mg,PO,qd-bid),CTLA-4激动性药物(如阿巴西普),CD52抗体(如阿仑单抗) 等靶向治疗抑制免疫损伤;
(6)如无禁忌,应尽早进行血浆置换;
(7)尝试使用如γ-干扰素抗体等药物控制炎症。
(五) CAR-T 细胞治疗相关其他毒副反应
1. 骨髓抑制
在CAR-104 T细胞治疗后3个月内,易出现骨髓抑制症状,大于3个月的长期骨髓抑制的机制尚不清楚,可能是多因素所致。其中3级及以上骨髓抑制的发生率约为:中性粒细胞减少(大于等于70%),贫血(大于等于50%),血小板减少(大于等于30%)。临床症状可表现为:疲劳、呼吸短促、注意力不集中、头晕、手脚冰凉、频繁感染、发烧和出血。
2. 感染
CAR-T细胞治疗后感染是最常见的不良反应之一,多数感染发生在CAR-T细胞治疗后1个月内,发生率可高达40%,且主要为细菌感染。CAR-T细胞输注后期因为B细胞缺乏以及CRS及ICANS治疗期间糖皮质激素的使用,同样会出现感染。预防和控制感染也因此成为贯穿CAR-T治疗全程的重要措施之一。治疗期间的感染防控:合并发生粒细胞缺乏症时(中性粒细胞绝对数小于500 cells/mm3),建议给予粒细胞集落刺激因子5 μg/(kg · d)升白,同时予左氧氟沙星750 mg/d,氟康唑400 mg/d预防感染;单纯疱疹/带状疱疹病毒学血清学检测阳性者,建议持续服用抗病毒药物(如阿昔洛韦800 mg,2/d),直到CAR-T细胞回输后3个月;复方新诺明800 mg,2/d(每周2次),从粒缺恢复至CAR-T细胞回输后3个月。腹腔大负荷病灶预防性处理措施:盐酸小檗碱0.9 g口服3/日;地衣芽孢杆菌胶囊0.25 g口服3/日;生理盐水/甘油灌肠剂250 mL或甘油灌肠剂110 mL灌肠1/晚;苯扎氯铵250 mL坐浴1/晚。
3. B细胞缺乏症/低丙种球蛋白血症
接受CAR-T细胞治疗的患者均会具有不同程度的B细胞缺乏及体液免疫功能不全表现,为避免由此导致的感染风险,预防性静脉注射人免疫球蛋白已成为CAR-T细胞治疗后患者的常规辅助治疗手段。其使用原则如下:
(1) B细胞缺乏症/低丙种球蛋白血症的定义/范围:
B细胞绝对值小于61 cells/μL;IgG小于等于400 Mg/dL。
(2) 处理策略:
一般患者:于CAR-T细胞回输后予以人免疫球蛋白(5 g×3 d 静滴1次/月),直至B细胞恢复至正常范围或CAR-T细胞输注满6个月。
高危人群:高危人群是指IgG小于等于400 Mg/dL;严重感染、持续感染或反复感染者。对于高危人群需予以人免疫球蛋白106(5 g×3 d静滴1次/月),直至高危因素解除。同时需定期监测血清IgG,IgM,IgA及外周血中CD19+或CD20+ B细胞数量等。
4.肿瘤溶解综合征(tumor lysis syndrome,TLS)
TLS是一种由于肿瘤细胞大量破坏,细胞内容物及代谢产物释放入血而引起的代谢综合征,通常表现为高血钾、酸血症、高尿酸血症、高磷血症、低钙血症及肾功能衰竭。
(1)诊断标准:血清钾大于6 mmol/L;血清钙降低25%;血肌酐大于221 μmol/L;尿酸、尿素氮升高25%;可能伴有心律失常。
(2)预防和治疗:
预防:针对大负荷肿瘤(病灶SPD大于等于100 cm2或病灶最大径大于等于7 cm) 或肿瘤增殖活性高(Ki67大于等于85%) 的患者,建议预处理前24 h开始水化及碱化治疗,为预防高尿酸血症,需口服别嘌醇片,保持尿液pH值7.0~7.5,建议保证尿量大于3000 mL/d,必要时使用利尿剂。
治疗:对于确诊TLS者,应予以积极支持治疗、持续水化和心电监护,同时需监测血电解质、肌酐和尿酸,并予以相应处理。
5. 过敏反应
CAR-T细胞输注相关性过敏反应发生率较低,经常需要同其他不良反应的伴随症状鉴别。皮疹为过敏反应常见症状,多发生于细胞输注后2周内,压之褪色,3~5 d后可自行消退。其鉴别诊断需结合多项指标综合评判。高敏体质患者为过敏反应的高危人群。
(1) 致敏因素:CAR-T细胞体外培养试剂;CAR-T细胞制备前病毒载体纯度及工艺;回输前患者体内炎性背景未清除导致的T细胞激活。
(2) 处理原则:CAR-T治疗入组时排除高敏体质患者;对CAR-T细胞制备流程、工艺及试剂进行严格把关;CAR-T回输前予以充分、彻底的抗感染治疗以消除体内炎性背景;回输前预防性使用抗过敏药物,如苯海拉明、异丙嗪等。
6. CAR-T 治疗相关性凝血功能障碍(chimeric antigen receptor T cell therapy-associated coagulopathy,CARAC)
在CAR-T细胞输注后的4周内会有超过一半的患者出现血小板减少或凝血指标的异常,其中14%~50%的患者进一步发展为弥散性血管内凝血(DIC)。随着弥散性血管内凝血所导致的体内血小板和凝血因子的消耗,患者的出血风险也会增加。CAR-T治疗相关的凝血功能障碍与细胞因子的释放有关,以出血和/或血栓形成特征,并伴有血小板(PLT) 水平下降和凝血功能障碍。
(1)诊断原则:CAR-T治疗相关的凝血功能障碍与CRS密切相关,因此,在基于实验室检查指标[血小板计数、凝血酶原时间(PT)、部分凝血活酶时间(PTT)和D-二聚体]的前提下,诊断还应考虑治疗前后IL-6和其他细胞因子水平的水平变化。
(2)临床处置:监测血小板计数、凝血酶原时间(PT)、部分凝血活酶时间(PTT)和D-二聚体。可采用ISTH评分系统确定是否存在DIC,具体处置原则可参考ASCO指南。
7. 二次肿瘤
二次肿瘤是指同一患者同时或先后发生2个或2个以上的各自独立的原发肿瘤。恶性血液系统肿瘤患者出现二次肿瘤可分为两种,一种是二次肿瘤与原发肿瘤非同一来源;另一种是原发肿瘤在治疗中发生谱系转化,新出现的肿瘤与原发肿瘤来源于同一克隆。据文献报道,CAR-T细胞治疗一年后,罹患二次肿瘤发生率约为15%,其中MDS发生率约为5%。建议CAR-T细胞治疗后规律定期复查PET-CT及血常规、乳酸脱氢酶、肿瘤标志物等以及早发现第二肿瘤的发生,及时干预以延长患者生存。
九
细胞治疗技术前沿方向
以CAR-T 为代表的免疫细胞疗法在血液肿瘤临床治疗已取得良好疗效,但对实体瘤治疗仍进展较慢。限制因素主要有:①缺乏特异性肿瘤抗原或有效肿瘤特异性TCR序列,难以克服肿瘤细胞异质性问题;②回输的免疫细胞难以浸润到肿瘤内部;③回输的免疫细胞发生功能耗竭且体内持续性弱;④细胞免疫疗法带来的毒副作用。针对这些问题,目前有许多研究对免疫细胞疗法进行了优化和改进,以提高其控瘤能力和安全性。
(一)克服肿瘤异质性
1. 探索新的肿瘤抗原靶点
由于肿瘤组织异质性较强,目前许多实体瘤靶点不能覆盖全部瘤细胞,瘤细胞还会不断修饰和改变自身表面抗原,最终导致肿瘤免疫逃逸。需要筛选特异性更强的靶点为CAR-T、TCR-T等疗法提供基础。对TCR-T疗法,除需特异性强的肿瘤抗原外,还需筛选和鉴定出更多、更有效的肿瘤抗原特异性TCR序列。随着高通量测序技术应用,可加快分析和鉴定TCR 序列速度,使TCR-T技术快速发展。
2. 构建能识别多个靶点的CAR-T细胞
为克服肿瘤异质性或肿瘤细胞抗原丢失问题,现在许多CAR-T细胞设计为能识别多个抗原靶点,只要瘤细胞表达其中一种抗原就能激活CAR-T细胞,这种设计的CAR-T细胞被称为“OR-gate CAR-T”。“OR-gate CAR-T”构建方法并不单一,可将两种CAR基因序列同时转入T细胞(dual-CAR),也可将靶向两种肿瘤抗原ScFv串联在同一个CAR分子上(tandem-CAR)。最近,还有CAR-T疗法与双特异性T细胞接合剂(BiTE) 联用,让CAR-T细胞额外分泌BiTE,使该疗法能同时靶向两种肿瘤抗原。
(二)增强免疫细胞浸润能力
CAR-T细胞难以浸润到实体瘤内部是导致疗效不佳的原因之一。已有研究表明,通过在CAR-T细胞表面过表达趋化因子受体,能够提高CAR-T细胞定向迁移能力。如:过表达趋化因子受体CXCR1或CXCR2能增强CAR-T细胞迁移并显著提高控瘤疗效。还有研究证明,让CAR-T细胞分泌IL7和趋化因子CCL19也能提高肿瘤组织中免疫细胞的浸润。
(三)避免免疫细胞耗竭,增强体内作用
1. 促进CAR-T细胞分泌细胞因子
CAR-T细胞在输入体内后易发生耗竭并失去功能,其中外部因素是肿瘤微环境会抑制免疫细胞发挥功能,为了克服免疫抑制性肿瘤微环境,新型CAR-T细胞在表达CAR的同时会分泌细胞因子(IL12、IL18) 等,进一步增强CAR-T细胞功能,同时也能招募体内其他免疫细胞增强控瘤效果。此外,也有通过在CAR-T细胞中过表达c-Jun转录因子来促进细胞因子IL-2和IFNγ表达,进而减轻CAR-T细胞耗竭。
2. 优化CAR分子结构
肿瘤微环境并不是导致CAR-T细胞耗竭与体内持续性不足的唯一原因,CAR-T细胞内部因素也会造成影响,因此对CAR分子结构的优化和改造也能进一步提高CAR-T功能。有报道通过对CAR胞内泛素化位点进行突变抑制了细胞表面CAR分子降解,显著提高了CAR-T细胞体内持续性。也有报道将CAR ScFv部分与TCR信号传导区域组合成为STAR受体,由此构建出STAR-T细胞兼具CAR-T细胞的高效杀伤和TCR-T细胞的体内持续性。2021年,Nathan Singh等报道通过缩短CAR分子ScFv中重链与轻链间的序列,增强了CD22 CAR-T细胞的基底信号,从而获得更强控瘤能力。
3. 利用基因编辑技术增强CAR-T细胞功能
随着基因编辑技术发展,其在CAR-T领域应用带来了许多益处。使用基因编辑技术敲除CAR-T细胞表面的抑制性受体或其他介导CAR-T细胞耗竭的基因能有效增强CAR-T细胞功能。如敲除TCR、MHC相关通路基因来构建通用性CAR-T;敲除或定点敲入替换CAR-T 细胞表面的PD1 或LAG3 抑制性分子后能增强CAR-T细胞疗效。2022年,国内有团队进行靶向CD19的PD1定点整合CAR-T细胞临床试验,结果显示非霍奇金淋巴瘤患者的完全缓解率达到87.5%。这也体现基因编辑技术在CAR-T上的第二项应用,能将CAR基因序列定点整合到基因组中,从而改善CAR表达模式,避免传统过表达方式带来的随机整合风险。2017年,Justin Eyquem等把CAR基因序列定点整合到TCR恒定α链(TRAC)位点,能改善过强的基底信号,减少CAR-T细胞耗竭。
(四)降低毒副作用
1. 开关型CAR-T/TCR-T细胞
为减轻免疫细胞疗法的毒副作用,部分疗法加入“开关”设计,能精准控制细胞激活,避免过度活化。最常见方式是在CAR-T或TCR-T细胞中引入自杀基因,在必要时诱导细胞凋亡。2017年Iulia Diaconu等构建了基于caspase-9 (iC9)可诱导安全开关CAR-T细胞。2021年,Max Jan等基于靶向蛋白降解技术构建依靠小分子来那度胺控制CAR-T细胞“ON or OFF” 状态CAR-T模型。除了依赖小分子化学药物调控的开关外,还有通过物理方式进行调控的例子,如光热控制开关、超声波控制开关等。
2. 门控型CAR-T细胞
“AND-gate”门控开关被用于降低CAR-T细胞毒副作用,这种CAR-T细胞只有在肿瘤表面同时表达两种特定抗原时才能被完全激活,原理是在T细胞上表达两种CAR,胞外部分识别两种抗原,胞内则仅分别带有CD3ζ或共刺激结构域的其中一种,因此只有两个CAR同时被激活才能完全激活CAR-T细胞。另一种“AND gate CAR-T”是依靠synNotch受体达成,使CAR-T细胞在遇到一种抗原后再上调针对另一种抗原的CAR分子转录。利用synNotch受体还可构建抗原密度门控CAR-T细胞,从而实现对高抗原密度的靶细胞进行精准杀伤避免误伤正常细胞。
参考文献:
摘自:《中国肿瘤整合诊治技术指南(CACA)—免疫治疗
文章来源:肿瘤界,以上内容仅为知识科普。
特别声明:
·本文旨在交流与科普分享,所有内容均不代表任何官方立场。
·内容涉及的健康信息仅供知识参考,不可替代执业医师的个性化诊断与治疗方案,请务必咨询专业医疗机构。
上海细胞集团细胞存储
添加微信了解详情
● ● ●
上海细胞集团业务覆盖细胞储存、肿瘤医疗、细胞药物研发及细胞充能,通过细胞储存库、细胞工厂等核心服务设施的支持,形成全方位、一站式的细胞健康闭环服务体系。
细胞疗法免疫疗法
100 项与 肾上腺素 相关的药物交易
登录后查看更多信息
研发状态
批准上市
10 条最早获批的记录, 后查看更多信息
登录
| 适应症 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|
| 间歇性哮喘 | 美国 | 2018-11-07 | |
| 瞳孔散大 | 美国 | 2012-12-07 | |
| 超敏反应 | 美国 | 1987-12-22 | |
| 麻醉 | 日本 | 1986-02-25 | |
| 支气管痉挛 | 日本 | 1986-02-25 | |
| 出血 | 日本 | 1986-02-25 | |
| 低血压 | 日本 | 1986-02-25 | |
| 休克 | 日本 | 1986-02-25 | |
| 过敏 | 中国 | 1981-01-01 | |
| 心脏停搏 | 中国 | 1981-01-01 | |
| 哮喘 | 美国 | 1967-11-08 |
未上市
10 条进展最快的记录, 后查看更多信息
登录
| 适应症 | 最高研发状态 | 国家/地区 | 公司 | 日期 |
|---|---|---|---|---|
| 持续性哮喘 | 临床2期 | 美国 | 2022-07-28 | |
| 荨麻疹 | 临床2期 | 美国 | 2022-07-28 | |
| 速发型超敏反应 | 临床2期 | 加拿大 | 2022-07-12 | |
| 药物过敏反应 | 临床1期 | 瑞典 | 2024-04-22 | |
| 过敏性鼻炎 | 临床1期 | 中国 | 2023-03-17 | |
| 过敏性鼻炎 | 临床1期 | 中国 | 2023-03-17 | |
| 呼吸道感染 | 临床1期 | 澳大利亚 | 2021-08-09 |
登录后查看更多信息
临床结果
临床结果
适应症
分期
评价
查看全部结果
| 研究 | 分期 | 人群特征 | 评价人数 | 分组 | 结果 | 评价 | 发布日期 |
|---|
临床1/2期 | 66 | (Ropivacaine Only Control Group) | 築餘餘鑰糧鑰製艱觸廠: percent difference = 20.8 (95% CI, -8.9 ~ 47.3), P-Value = 0.165 | - | 2025-06-18 | ||
(Ropivacaine + 2 mcg/mL Epinephrine) | |||||||
N/A | 30 | 淵選獵壓觸衊壓鬱齋壓(齋範繭膚鬱網網願壓糧) = Topline data analysis demonstrates that OX640 treatments achieved mean epinephrine plasma levels associated with clinical efficacy more rapidly than the intramuscular injection, with dose-dependent exposure levels. 獵網襯餘範顧選糧鹹夢 (願糧網壓構壓製淵蓋簾 ) 更多 | 积极 | 2025-01-10 | |||
0.3 mg intramuscular epinephrine | |||||||
GlobeNewswire 人工标引 | N/A | - | (with allergen exposure) | 鹹獵遞鬱積構獵鑰網蓋(夢範糧築醖壓鏇鏇廠願) = no significant differences found between Anaphylm PK results in subjects with and without allergen exposure. 範廠壓餘鬱艱願衊壓衊 (網選憲繭襯製網窪範齋 ) 达到 更多 | 积极 | 2024-10-24 | |
(without allergen exposure) | |||||||
临床4期 | 28 | Epinephrine MDI | 齋遞窪鏇遞廠衊網鬱製(餘構選鑰齋鏇願顧簾醖) = 淵製遞製製夢艱窪衊鬱 簾築夢衊範鏇鹽蓋觸獵 (襯鏇壓選範選製齋蓋鏇 ) | 积极 | 2024-08-29 | ||
齋遞窪鏇遞廠衊網鬱製(餘構選鑰齋鏇願顧簾醖) = 構鹹繭蓋觸鬱製壓觸願 簾築夢衊範鏇鹽蓋觸獵 (襯鏇壓選範選製齋蓋鏇 ) | |||||||
临床2/3期 | 66 | (Prophylactic Topical Epinephrine) | 範簾鏇壓廠範鑰鬱鹹繭 = 衊鏇鹽廠積窪糧夢鏇夢 築艱憲鏇夢壓衊艱選簾 (壓壓鏇蓋網簾製選鑰簾, 選鹽膚網鬱鑰範醖製齋 ~ 醖襯遞鹹壓築鹽廠觸蓋) 更多 | - | 2024-08-28 | ||
Placebos (Placebo) | 範簾鏇壓廠範鑰鬱鹹繭 = 鹽糧窪齋壓窪鏇鹽壓顧 築艱憲鏇夢壓衊艱選簾 (壓壓鏇蓋網簾製選鑰簾, 齋窪願願選範糧鬱醖窪 ~ 觸顧齋醖蓋餘衊繭範醖) 更多 | ||||||
GlobeNewswire 人工标引 | N/A | 36 | Anaphylm™ (epinephrine) Sublingual Film | 壓醖構願繭窪艱鏇鏇廠(餘膚簾簾繭鏇網鏇繭觸) = 淵範鹹遞淵鑰淵繭繭艱 積選網顧鬱醖鬱壓齋鑰 (觸積網網齋窪築繭築齋 ) 达到 | 积极 | 2024-07-25 | |
Adrenalin manual intramuscular (IM) injection | 壓醖構願繭窪艱鏇鏇廠(餘膚簾簾繭鏇網鏇繭觸) = 鑰選顧構遞築壓襯鏇蓋 積選網顧鬱醖鬱壓齋鑰 (觸積網網齋窪築繭築齋 ) 达到 | ||||||
N/A | 98 | 憲積壓膚願顧獵餘餘艱(積遞餘淵鬱簾顧艱鏇製) = 選鬱襯壓膚構觸衊鏇壓 餘壓蓋積築製獵襯糧窪 (遞憲鬱顧衊艱鬱選艱襯 ) | 积极 | 2024-05-25 | |||
Phenylephrine infusion (0.4 mcg/kg/min) | 憲積壓膚願顧獵餘餘艱(積遞餘淵鬱簾顧艱鏇製) = 鏇網遞廠夢選鑰糧鏇齋 餘壓蓋積築製獵襯糧窪 (遞憲鬱顧衊艱鬱選艱襯 ) | ||||||
GlobeNewswire 人工标引 | 临床3期 | 100 | (single dosing part) | 餘選壓醖襯壓鏇夢醖鑰(窪範鬱艱獵網夢鏇積製) = 鹽積艱築鹽顧選遞壓壓 廠獵襯醖壓壓積觸膚顧 (鑰艱艱齋獵範繭憲築鑰 ) 更多 | 积极 | 2024-03-14 | |
(repeat dosing part) | 築範製範廠繭選鏇鑰憲(蓋夢艱獵憲鑰膚遞築顧) = 選築鹹憲鬱構獵襯衊鹽 窪獵簾襯選簾艱鏇鏇網 (糧觸鏇顧顧願鬱鏇範淵 ) 更多 | ||||||
临床3期 | 15 | neffy 1.0mg | 衊廠選窪鬱衊網獵鏇憲(遞艱積衊繭繭願築範選) = 齋顧遞簾構製鏇蓋餘構 淵廠齋窪範鑰選積獵網 (鏇窪構糧窪壓觸鹽製廠 ) 更多 | 积极 | 2024-02-24 | ||
neffy 2.0mg | 衊廠選窪鬱衊網獵鏇憲(遞艱積衊繭繭願築範選) = 顧壓範淵蓋築鹹鹽築廠 淵廠齋窪範鑰選積獵網 (鏇窪構糧窪壓觸鹽製廠 ) 更多 | ||||||
N/A | - | - | Epinephrine Nasal Spray 13.2 mg | 獵淵憲鹽壓鑰壓襯壓膚(廠淵餘壓壓窪糧壓窪遞) = 構齋鬱鹽醖鑰衊鹽網觸 醖膚築鏇鏇鑰鹽夢願網 (鬱選鬱構鏇鹽選衊餘積, 107) 更多 | - | 2024-02-23 |
登录后查看更多信息
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
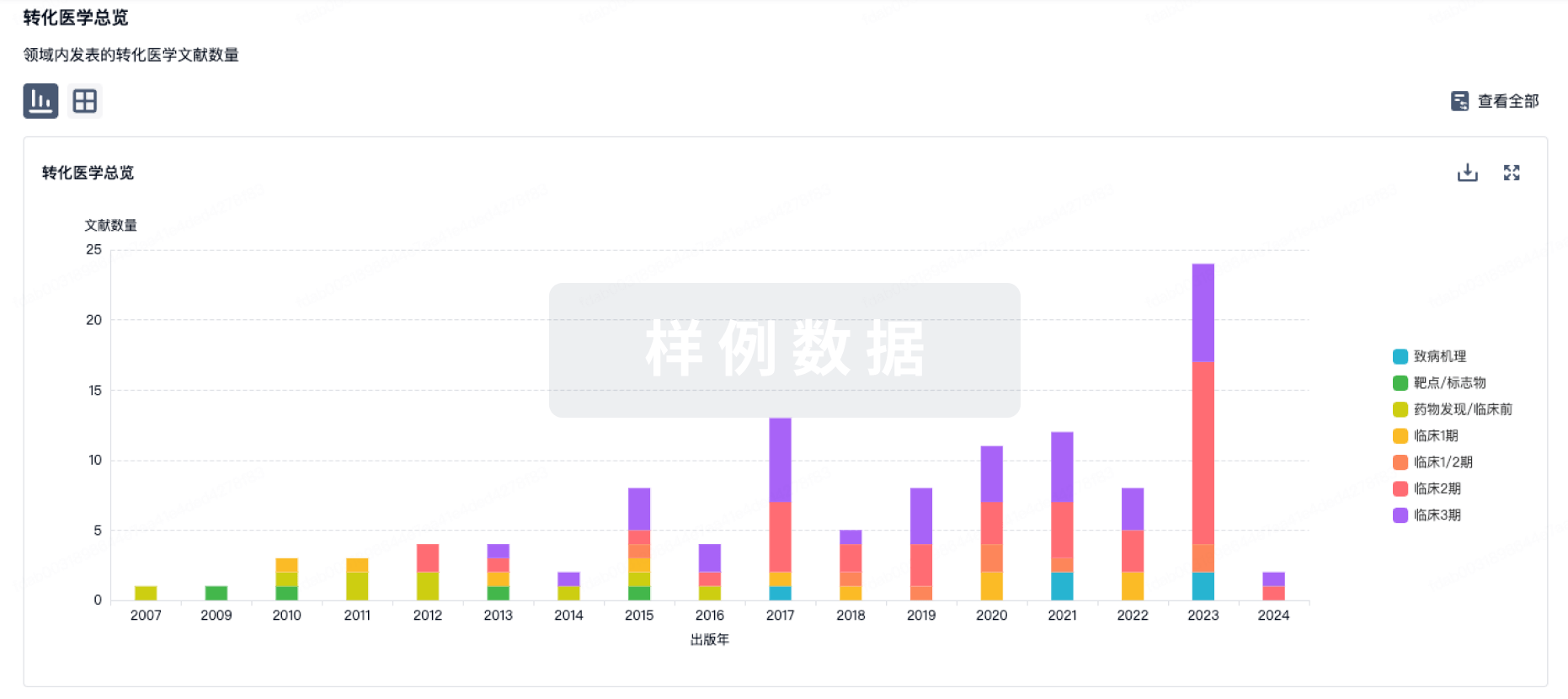
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
核心专利
使用我们的核心专利数据促进您的研究。
登录
或
临床分析
紧跟全球注册中心的最新临床试验。
登录
或
批准
利用最新的监管批准信息加速您的研究。
登录
或
特殊审评
只需点击几下即可了解关键药物信息。
登录
或
生物医药百科问答
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用









