预约演示
更新于:2025-05-07
绍兴第二医院
注销
| 注销
| 更新于:2025-05-07
概览
关联
15
项与 绍兴第二医院 相关的临床试验ChiCTR2500099313
Clinical study on ultrasound-guided suprascapular nerve radiofrequency combined with extracorporeal shock wave therapy for shoulder periarthritis
开始日期2025-05-01 |
申办/合作机构 |
ChiCTR2500099767
Clinical study on ultrasound-guided acupuncture of the sphenopalatine ganglion for the treatment of allergic rhinitis
开始日期2025-05-01 |
申办/合作机构 |
NCT06520163
A Prospective, Multicenter, Randomized Controlled Trial Comparing the Efficacy and Safety of Etoposide, Cytarabine, and PEG-rhG-CSF Combination Therapy vs. Disease-Specific Chemotherapy for Hematopoietic Stem Cell Mobilization in Lymphoma
This study utilizes a prospective, multicenter, randomized two-arm design to evaluate the efficacy and safety of the etoposide, cytarabine, and pegylated recombinant human granulocyte colony-stimulating factor (PEG-rhG-CSF) combination therapy (EAP regimen) in mobilizing hematopoietic stem cells in patients with non-Hodgkin's lymphoma (NHL). A total of 99 NHL patients will be enrolled as research subjects and will be randomly allocated in a 2:1 ratio to compare the EAP regimen versus disease-specific chemotherapy mobilization regimen. The primary endpoint is the proportion of patients achieving the ideal collection value after a single collection (CD34+ cells ≥5×10^6/kg).
开始日期2024-08-01 |
申办/合作机构 丽水市中心医院 [+10] |
100 项与 绍兴第二医院 相关的临床结果
登录后查看更多信息
0 项与 绍兴第二医院 相关的专利(医药)
登录后查看更多信息
105
项与 绍兴第二医院 相关的文献(医药)2025-05-01·Surgery
Letter to the editor: “The impact of frailty on long-term functional outcomes in severely injured geriatric patients”
Letter
作者: Shi, Xianwen ; Xu, Lingjia
2025-04-01·Surgery
Comment on: “Hospitals with decreasing cost-to-charge ratios bill greater surgical charges for similar outcomes”
Letter
作者: Huang, Yiqi ; Lin, Guobing ; Zhang, Yanling ; Xu, Yi
2025-04-01·European Journal of Internal Medicine
Refining metabolic health assessment in inflammatory bowel disease risk prediction
Letter
作者: Wu, Yinfang ; Xu, Weixing
4
项与 绍兴第二医院 相关的新闻(医药)2025-04-29
·医脉通
医保倒查数年! 医院注销、卖出,管理者仍被查!来源 | “看医界”微信公众号作者 | 肖湘大型医疗集团旗下多家医院停业继抚州东信第六医院暂停营业后,东信医疗集团旗下又一家医院暂停营业了。4月25日,江西鄱阳工业园区医院发布暂停营业公告,公告称,经集团董事会决议及县卫健委同意,医院决定于2025年4月25日起暂停收治住院病人,2025年4月28日零时起暂停门诊营业。在服务保障方面,公告透露,医院成立善后工作组,设有6名留守人员,处理后期相关工作。停业期间任何单位和个人不得以该医疗机构名义开展诊疗活动,违者将依法追究法律责任。公开资料显示,鄱阳湖第二医院(鄱阳工业园区医院)成立于2011年9月,占地面积40亩,拥有卫生技术人员220人,隶属于东信医疗管理集团,是一家二级综合性民营股份制医院。此前,同样隶属于东信医疗管理集团旗下的抚州东信第六医院也发布了医院停业公告,据看医界了解,该医院关停时发布的内部员工信透露,该院暂停是由于遭遇“医保支付冰封期”。业内人士认为,所谓的医保支付冰封期,大概率是医保支付被暂停。该医疗集团旗下还有一家贵溪东信医院(贵溪第二医院),也于近日发布暂停执业的公告,公告称,医院将于4月11日起暂停执业1年,暂停期间停止所有门、急诊、住院诊疗服务。网络流传的视频资料显示,医院此前已经进入空置状态,医院大门上锁,门诊大厅空荡荡,已经早就进入无人状态,堪称冷清。当地一位知情院长告诉“看医界”,东信医疗管理集团旗下的医院,已经关停了五家,目前只剩三家还在正常开业。“抚州的第六医院,贵溪的第二医院、弋阳的东信医院,广丰的东信医院,还有鄱阳工业园区医院,这些都是规模比较大的医院,(营收)都快达到一个亿,现在已经关了5家。目前只剩下3家没关了。”该院长透露,由于集团董事长涉案,正常营业的三家医院可能面临药品供应商、资金链、银行等多种负面影响,未来几个月也会有不小的考验。一度奔上市,当地医保官员落马引发行业“地震”“东信医疗集团是奔着上市去做的,没想到这两年被搞成这样。”代理江西一家医院医保违规案件的知名医疗律师邵颖芳向“看医界”表示,近期以来,江西民营医疗界多位医院管理者因牵涉到前任医保局领导贪腐案,身陷囹圄。据悉,东信医疗集团奔着上市的目的也有迹可循。2023年2月,为抢抓全面注册制改革机遇,上饶市政府金融办联合上交所资本市场服务江西基地举行重点拟上市企业座谈会暨全面注册制改革培训会,上交所市场发展部执行经理文全胜现场授课,红睿马股份、东信医疗、盖亚环保等重点拟上市企业参加培训座谈。而2019年的招聘信息也显示,东信医疗管理集团是江西省内最大的股份制医疗管理连锁集团,集团旗下有六家在运营的综合医院,年总收入8亿余元,员工总计达2846人,总开放病床超过3000张。“集团的长期目标是创立东信全科医疗的百年品牌,并在2025年实现综合医院10家以上。作为江西省重点扶持的拟上市公司之一,东信医疗管理集团正在以前所未有的速度向前发展。”多位业内人士向“看医界”透露,因当地医保局官员涉贪腐入狱,江西多家民营医院管理者或是配合调查,或是立案被捕。公开资料显示,江西上饶市连续两任医保局局长被调查。4月19日,上饶市原医疗保险局局长郑寿庆涉嫌严重违纪违法,主动向组织交代问题,目前正接受上饶市纪委监委纪律审查和监察调查。而2024年11月25日,据“廉洁江西”消息:上饶市医疗保障局一级调研员付荣鹏涉嫌严重违纪违法,主动向组织交代问题,接受上饶市纪委监委纪律审查和监察调查。据悉,付荣鹏于2019年1月任上饶市医疗保障局局长,2023年6月免去职位。医保倒查数年! 医院注销、卖出,管理者仍被查邵颖芳律师透露,自己代理江西贵溪的另一医院,因几年前医保违规被处罚过,已经缴清罚款,处罚完毕,医院经营者将医院转让,法定代表人变更已公示,但如今,医院再次被倒查此前医保违规案件,公安机关直接将案件定性为骗保,前任经营者被捕。网络公开信息显示,2023年4月,贵溪市医疗保障局公示了对该医院骗保行为的检查结果,该医院住院情况基本属实,疾病及治疗情况基本属实,未发现假病人、假治疗等虚假住院情况。但该院存在违反诊疗规范检查过度的违法违规行为,对无相关临床表现或辅助检查提示需要进行心肌酶谱的住院病人,常规进行心肌酶谱检查,违规金额32880元,造成医疗保障基金损失29592元。邵颖芳律师表示,自己代理的另一家医院情况更奇特,该医院此前也被医保局判定医保违规,违规金额加起来不到5万,医院已经缴清罚款,处罚完毕。医院投资经营者在审视局势后,决定注销医院,但没想到医院注销两年后,再次被重新立案,定性骗保60万。“警惕打击骗保扩大化”,邵颖芳律师表示,江西此前涉事的医保官员被判了三年,弄死了当地四家民营医院,也提示行政部门更合理审视违规使用医保基金与骗保行为的届定,以及行政、刑事案件的衔接,“宽严并济在医保案件中不仅仅是一句口号,应当被落到实处,对公立和民营医院应当一视同仁对待。”“另一方面,也提示企业真的很有必要前期合规,不然怎么死的都不知道”。邵颖芳律师表示,言辞中不乏遗憾与心痛。责编|亦一封面图来源|视觉中国三明医改2025年首站!“一把手”亲自抓医改,改革薪酬分配制度,提高医务人员固定收入占比民营医院“爆雷”,公立医院降薪,医生如何选择?医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。☟戳这里,更有料!
高管变更
2025-03-22
点击上方蓝字 关注我们
引用本文
中国抗癌协会肿瘤标志专业委员会,中国抗癌协会整合肿瘤学分会.淋巴上皮癌诊断与治疗中国专家共识(2025版)[J]. 中国癌症防治杂志, 2025, 17(1): 1-10.
作者:中国抗癌协会肿瘤标志专业委员会,中国抗癌协会整合肿瘤学分会
【摘要】淋巴上皮癌(lymphoepithelioma carcinoma,LEC)是一种罕见的上皮源性恶性肿瘤,与EB病毒(epstein-barr virus,EBV)感染密切相关。LEC组织学上类似低分化或未分化型鼻咽癌,癌巢周围见大量淋巴及浆细胞浸润。由于LEC发病率低,临床实践中尚缺乏对其临床特征、病理学特点、诊断及治疗方法的规范化指南,限制了对该疾病精准诊治的系统实施与应用研究。为了提供更加明确、规范的诊疗依据,中国抗癌协会肿瘤标志专业委员会,中国抗癌协会整合肿瘤学分会组织了临床、病理、分子检测和生物信息分析等领域专家,综合国内外LEC临床相关的重要文献、共识、指南及临床实践经验,共同制定了本共识,期望为临床医生提供LEC的诊疗指导意见,规范LEC的诊疗流程,提高疗效并改善预后。
【关键词】 淋巴上皮癌;病理;诊断;治疗;专家共识
Volume17 Number 1 February 2025
淋巴上皮癌(lymphoepithelioma carcinoma,LEC)既往被称为淋巴上皮瘤样癌(lymphoepithelioma-like carcinoma,LELC),2004版WHO胸部肿瘤分类将LEC归类为大细胞癌,在2015版WHO胸部肿瘤分类中,LELC被归类为“其他和未分类癌”,2021版WHO胸部肿瘤分类将LELC更名为LEC,归类于鳞状细胞癌分类目录下,ICD-O编码为8082/3。LEC可原发于全身多个系统及器官,其中以肺、胃、涎腺等较为多见,肝脏、胸腺、膀胱、宫颈及中耳等器官亦有少量报道。LEC具有独特的病理学特征,常与EB病毒(epstein-barr virus,EBV)感染相关。LEC具有高度异质性,不同患者在病因、发病机制和临床病理特点及分子病理特征方面均存在差异。LEC预后相对优于原发部位的其他恶性肿瘤,深入了解LEC流行病学、影像学、临床及及分子病理特征,有助于LEC诊断,降低误诊及漏诊率,提高疗效。然而,目前尚缺乏LEC的标准化诊治指南,临床上多按照原发部位其他癌种的治疗策略进行诊疗,标准化诊治指南的空缺为临床工作带来巨大的挑战。为此,中国抗癌协会肿瘤标志专业委员会、中国抗癌协会整合肿瘤学分会组织领域内相关专家,综合国内外LEC临床相关的重要文献、共识指南及临床实践经验等制定本共识,以期为临床医生提供指导。
本专家共识已在国际实践指南注册平台(http://www.guidelines-registry.cn)注册,编号为PREPARE-2025CN055。专家组成员来自全国13个省、2个自治区、3个直辖市,共59名成员。证据来源于PubMed、Medline、Cochrane Library、Clinical Trials.gov、EM-BASE等英文数据库及中国知网、中国生物医学文献数据库和万方数据库等中文数据库,英文检索词:“lymphoepithelioma carcinoma”OR “lymphoepithelioma-like carcinoma” OR “epstein-barr virus”;中文检索词:“淋巴上皮癌”或“淋巴上皮瘤样癌”或“EB病毒”。检索时间为建库至 2024 年12 月31日。首选国内外公开发表的 Meta 分析、系统性综述和大样本的随机对照试验,若无则纳入病例报道、队列研究等。通过对文献进行分析总结,并结合临床医师经验,初步拟定专家共识。本专家共识的循证医学证据等级及定义参考牛津循证医学中心证据等级(表1)。对初拟的推荐建议进行专家函询,投票设置同意、不确定、不同意3个选项,专家可对每条推荐建议提出修改意见。每次调查结束后,根据专家的反馈意见对推荐建议进行修改或增补。推荐等级根据专家投票分为强推荐、推荐和未达成共识 3个级别,若投票同意率(即选择“同意”的专家人数比例)≥70%则认为该条推荐建议达成共识,同意率>90%为强推荐,同意率为70%~90%为推荐,否则为未达成共识。
01
LEC的流行病学
LEC可在任何年龄段发病,不同研究中位发病年龄不一致,男性LEC的发病率高于女性,而且不同原发部位的LEC中位发病年龄、性别分布有所不同。例如,在中国人群中上消化道、头颈部及呼吸系统LEC中位发病年龄为44~59岁,且好发于涎腺以及肺部等。来自德国的一项回顾性研究显示膀胱LEC中位发病年龄较大,为62~75岁。原发性肺淋巴上皮癌(primary pulmonary lymphoepithelioma carcinoma,PPLEC)好发于亚裔中年(51~55岁)患者,多数为非吸烟者,女性发病率高于男性。欧洲PPLEC患者的发病中位年龄高于亚洲人群,中位诊断年龄为65(范围:15~86)岁,男性占 58.1%,白人患者占 64.4%。消化系统LEC较为罕见,常见于近端胃,胃窦部偶发,胃LEC主要发生于中老年男性,男女比例接近2∶1,发病年龄 55~58 岁。胃LEC分为两种亚型,即EBV阳性型和高度微卫星不稳定(high-altitude microsatellite instability,MSI-H)型,约80%原发性胃LEC与EBV感染有关。膀胱LEC在膀胱恶性上皮性肿瘤中占比为0.3%~1.3%,男性多见,男女比例为10∶3,发病年龄一般为44~90岁,平均年龄为69岁。EBV感染是LEC发生的一个重要因素,但不同原发部位LEC患者的EBV感染情况不同。原发于直接暴露在外界环境的器官(如涎腺、肺)的LEC患者EBV感染较多,其EBER原位杂交检测多为阳性;而原发于内部器官的患者与EBV感染并不显著相关。可见,EBV在LEC的发生机制中并不是一个必要因素。EBV阳性率还与种族和地区发病有关,亚裔PPLEC患者EBV多为阳性,西方患者阴性居多。
△上下滑动查看更多
【专家共识1】
LEC好发于中老年人群,不同部位LEC发病年龄不同,PPLEC女性发病率高于男性,胃及膀胱LEC男性发病率较高。EBV感染是LEC的重要致瘤因素,上呼吸道及消化道LEC与EBV感染密切相关。(证据级别:5级;推荐等级:强推荐)
02
LEC的临床表现
LEC的临床症状和实验室检查结果通常并不具有特异性,往往与该部位其他肿瘤症状相似。PPLEC主要表现为咳嗽、咳痰、胸闷、胸痛、咯血、乏力及颈部淋巴结肿大,也可见体重减轻、盗汗、关节痛和发热等非特异性症状。胃LEC患者就诊时常表现为腹痛、腹胀、呕血、黑便、吞咽不适等消化道症状,与普通胃腺癌相比症状无明显差异,但与胃腺癌多位于胃窦部不同的是,胃LEC原发灶位置多发生于近端胃。在直肠中,患者可能因腹泻而进行结肠镜检查时偶然发现LEC。早期宫颈LEC通常无特殊表现,部分患者表现为接触性出血或绝经后阴道出血,与宫颈鳞癌相似。发生于腮腺或下颌下腺的LEC患者通常以头颈部无痛性肿块就诊。泌尿系统LEC较为罕见,多见于膀胱,也可发生肾盂、输尿管及尿道等部位,患者多因间歇性无痛肉眼血尿而就诊,少数患者伴有腰痛症状。肝脏LEC患者的临床症状和体征无特异性,多因腹部超声提示肝脏占位就诊,部分患者可有乙型肝炎病史,少有淋巴/血行转移或微血管侵犯。中耳LEC患者十分罕见,通常会出现耳鸣或耳道流水或流脓、耳闷塞感、耳痛、不同程度的听力下降等症状,这些症状往往掩盖了肿瘤的存在。眼部LEC主要表现为单眼发病,通常为单发肿瘤,位于球结膜或角结膜缘,肿瘤呈红色,肿瘤最大径在4~20 mm之间,镜下观察可能发现肿瘤呈未分化癌巢。唾液LEC常见于腮腺和下颌下腺,表现为局部包块,活动度差,并伴有疼痛,影像学上肿瘤可能呈现实性、囊性或浸润性生长模式。
△上下滑动查看更多
【专家共识2】
LEC症状无特异性,多表现为与原发部位其他肿瘤相似的临床表现,难以根据患者的临床表现进行鉴别诊断。(证据级别:4级;推荐等级:强推荐)
03
LEC的影像学
CT、MRI、超声检查、PET-CT等放射学检查对 LEC 的定位诊断、临床分期、治疗反应评估、随访监测非常重要,必要时也可根据病灶累及部位选择内镜等检查。
胸部平扫或增强CT是PPLEC主要的影像学检查手段。PPLEC患者的影像学常表现为中央型肿块,肿块易包绕支气管,多靠近纵隔,肿瘤边界清楚,分叶征明显,纵隔及肺门淋巴结多见肿大,易包绕血管及支气管,“血管包埋征”是其CT影像特征之一,增强后多呈均匀强化或明显均匀强化,常伴有阻塞性肺炎(41.5%),胸腔积液(12.2%)及钙化(4.9%)相对少见,少数病例有肺部空洞。肝脏LEC一般采用MRI等影像学检查手段,肿瘤呈结节样或类圆形,T1WI呈低信号、T2WI呈高信号,强化方式多样,表现无特异性。增强扫描时肝 LEC 可呈现多种强化表现,但动脉期病灶以非环状显著强化最为多见,环状强化次之,无明显强化表现最少;延迟期病灶信号以相对等或高信号为主,相对低信号者最少见。肝脏原发LEC与肝细胞癌的影像学表现具有一定重叠性,需仔细判断。
△上下滑动查看更多
【专家共识3】
LEC影像学无特异性,多为相应解剖部位肿瘤影像学表现,如PPLEC影像学多表现为中央型肿块,易包绕血管,肝LEC 影像学多表现为圆形或类圆形大肿块。(证据级别:5级;推荐等级:强推荐)
04
LEC的病理组织学及免疫表型特征
4.1 病理样本的类型
病理样本的类型包括以下方面:⑴手术切除样本;⑵空芯针穿刺活检样本;⑶内镜活检样本;⑷内镜指引下的刷检、针吸和脱落细胞学样本。值得注意的是,由于细胞学样本无法提供组织结构的全貌,可能会给诊断带来一定挑战。
4.2 组织学特征
LEC镜下形态具有特征性,大部分肿瘤由低-未分化的肿瘤细胞和显著的淋巴细胞间质组成,类似鼻咽部非角化性癌,有些肿瘤仅在部分或局灶区域保留显著的淋巴间质,少数病例缺乏显著的淋巴细胞间质。早期肿瘤边界相对清晰,呈合体细胞样、片状或小巢状生长方式。消化系统(如胃、肝脏)LEC可表现为巢状分化不良管腔样结构。瘤细胞呈多边形,具有大的空泡状核和嗜酸性核仁,胞浆丰富,核分裂像多少不等。伴随非肿瘤性的淋巴间质反应,包含成熟的淋巴细胞和浆细胞,可见淋巴滤泡形成,坏死不常见。胃部LEC上皮成分可以是合体状低-未分化癌,也可以是分化性的管状癌,部分LEC间质淋巴组织少,纤维成分多,此时小活检或穿刺组织诊断有一定的挑战,需要借助EBER检测明确诊断。肝脏LEC主要为EBV相关的胆管细胞癌,少数呈肝细胞癌分化(EBV阴性)。膀胱LEC根据病理成分可分为单纯型(LEC为唯一成分)、优势型(LEC成分>50%)及混合型(合并有其他类型的癌,如尿路上皮癌,且LEC成分<50%)。
△上下滑动查看更多
【专家共识4】
LEC形态学具有特征性,丰富的淋巴间质背景中散在分布差分化的上皮性肿瘤细胞是其重要的形态特征,但该特征在部分病例并不明显甚至缺乏。对于头颈部、上呼吸道及消化道LEC,当形态学不典型时进行EBER检测有助于辅助诊断。(证据级别:4级;推荐等级:强推荐)
4.3 免疫组织化学及分子特征
LEC表达CK pan、EMA等广谱上皮标记。涎腺、肺、宫颈LEC常呈现鳞状细胞癌分化,表达p40、p63。胃、肝的LEC常为低分化腺癌,膀胱LEC呈尿路上皮分化,表达CK7和其他低分子CK。PPLEC中Ki-67增殖指数较高,PD-L1表达上调,同时存在TP53突变。LEC间质及癌巢内淋巴细胞包含T细胞多个亚群和B淋巴细胞,显示不同比例CD4、CD8、CD3及CD20阳性。
不同部位LEC发生的遗传背景、环境因素以及肿瘤与周围组织的相互作用不同,其分子改变也有所差异。目前PPLEC变异谱研究数据相对丰富,而其余部位的LEC研究数据仍有限。除TP53和CDKN2A外,PPLEC的基因谱与非小细胞肺癌的变异谱存在很大差异,经典肺癌驱动基因突变率低,但常见CISH和PTPRD突变。CISH蛋白通过细胞因子信号抑制子(suppressors of cytokine signaling,SOCS)家族抑制JAK/STAT信号,而PTPRD通过STAT3去磷酸化消弱JAK/STAT通路,提示JAK/STAT信号通路存在异常调控。
晚期PPLEC存在广泛基因组拷贝数变异,包括染色扩增如1p32.1(MDM4)、6p21.32 (DAXX)、7p11.2(EGFR)、9p24.1(CD274/PD-L1、JAK2)、11q13.3(CCND1、FGF3、FGF4、FGF19)、11q13.2(RPS6KB2)、12q13-q15(CDK4、MDM2)和17q21.2 (STAT3)等,其中11q13.3扩增是最常见的分子事件。染色体拷贝数缺失主要包括3p21.31-p25.3(BAP1、VHL)、5q12.3-q14.1、5q22.2 (APC)、 9p21.3(CDKN2A、CDKN2B、MATP)、11q23.3(KMT2A)、13q14.2(RB1)、14q11.2(SUPT16H、CHD8)、14q32.32(TRAF3)、16q12.1(CYLD)和17p13.1(TP53)等。除CDKN2A/B、和MATP基因外,染色体9p21.3纯合缺失常导致一群I型干扰素相关基因失活,包括IFNA1、IFNA2、 IFNA4、IFNA5、 IFNA6、 IFNA7、 IFNA8、 IFNA10、IFNA13、IFNA14、 IFNA16、 IFNA17、IFNA21等。因此,携带9p21.3缺失的PPLEC中,淋巴细胞浸润减少,预后不良。类似的是,14q和16q的缺失亦导致NF-κB 通路的多个负调节因子失活-,包括TRAF3(14q32.3)、NFKBIA(14q13)、NLRC5(16q13)和CYLD(16q12.1)等,这些基因的变异频率分别高达80%、52%、52%和48%,提示NF-κB通路过度激活在PPLEC中极为常见。更重要的是,绝大多数PPLEC存在表观遗传调控相关基因突变,如BAP1、BCORL1、CREBBP、KDM5A、KDM6A 、BCOR、CHD1、CHD4、CTCF、CUL3、KMT2A、MEN1、PBRM1等,这些表观遗传调控相关基因功能异常将改变肿瘤细胞基因表达水平。
胃LEC属于TCGA胃癌分子分型中的EBV阳性型胃癌,分子改变主要表现为EBV-CpG岛过甲基化,PD-L1/2、JAK2和ERBB2过表达,PIK3CA、ARID1A、BCOR突变,CDKN2A缺失,但罕见TP53突变。膀胱LEC中高肿瘤突变负荷和PD-L1的上调表达是其显著的分子特征。
△上下滑动查看更多
【专家共识5】
LEC常伴随PD-L1/2基因上调表达,但整体上缺乏特异性分子特征。PPLEC可出现11q13.3扩增、NF-κB通路激活及表观遗传调控基因改变等相应的分子通路改变。(证据级别:3级;推荐等级:强推荐)
05
诊断及鉴别诊断
不同部位LEC尚缺乏特异性的临床症状,其影像学检查通常也无明显特异性。对于LEC累及的部位,选择增强CT检查或MRI检查有助于诊断。CT检查可以发现占位性病变,明确肿瘤的大小、形态、边界,还能观察肿瘤是否侵犯周围组织和器官以及肿瘤对颅骨、眼眶等结构有无侵蚀等。MRI检查对软组织分辨力高,有助于更准确地显示肿瘤的范围、与血管和神经的关系等,在评估肿瘤浸润深度和周围软组织受累情况时作用明显。PET-CT检查可帮助进一步明确LEC分期。
病理诊断目前是LEC的金标准。典型的LEC主要由低分化上皮样细胞及丰富的淋巴细胞间质组成,诊断并不困难,但不典型患者与其他低分化细胞癌难以鉴别,需要进行EBER检测辅助诊断。LEC通常表达上皮标志物,如细胞角蛋白(CK),包括CK5/6、CK8/18等。大多数PPLEC患者的CK5/6和P63阳性,而TTF-1、CK7和CD56阴性,其组织病理学特征与未分化鼻咽癌相似,需与转移性鼻咽癌、低分化肺鳞癌、肺淋巴瘤等进行鉴别。
△上下滑动查看更多
【专家共识6】
LEC的临床症状及影像学表现无特异性,诊断主要依靠病理学。PPLEC的诊断需要与转移性鼻咽癌、淋巴瘤、黑色素瘤以及大细胞神经内分泌癌相鉴别。我国PPLEC患者EBV几乎均为阳性。(证据级别:5级;推荐等级:强推荐)
06
LEC的治疗
LEC可发生于全身各类脏器组织中,目前暂无特定的分期系统,可采用美国癌症联合会(AJCC)最新分期系统,与相应部位的其他种类肿瘤相同。本共识主要依据LEC相关文献、LEC临床实践经验以及专家组意见,总结了LEC治疗原则:早期LEC患者,外科手术治疗是首选的治疗方法,对于不可手术或需术后辅助治疗的患者,可根据具体情况采用系统性全身治疗,包括化疗、免疫治疗、靶向治疗及局部治疗(如放疗等)。临床上应根据LEC的临床病理特点及免疫组织化学结果进行诊断,并在明确分期后进行个体化治疗。
6.1 外科治疗
早期PPLEC患者以手术治疗为主,该类患者单纯根治性切除术后复发率较低,但Ⅲa期患者推荐行新辅助或术后辅助化疗。LEI等纳入了72例Ⅱ~ⅢB 期PPLEC患者,其中24例在围手术期接受PD-1/PD-L1抑制剂联合化疗治疗 (IO-化疗组),48例接受单纯化疗(化疗组),结果发现IO-化疗组获得主要病理缓解的患者比例明显高于化疗组(54.2% vs 12.5%,P<0.001),病理完全缓解率也高于化疗组(33.3% vs 4.2%,P=0.002);IO-化疗组未达到中位 PFS,化疗组为 35.0个月(P=0.031)。
对于Ⅰ和Ⅱ期胃LEC患者,手术切除是主要的治疗手段。对于病灶局限于T1a、病灶<2 cm、分化良好的早期胃 LEC,内镜黏膜下剥离术是一种安全且有效的治疗手段。无法进行内镜黏膜下剥离术的早期胃LEC患者需进行外科手术治疗,切除范围依据肿瘤部位和患者一般情况决定,包括近端胃癌根治术、远端胃癌根治术及全胃切除的根治术。
膀胱LEC患者的手术方式包括经尿道肿瘤切除术、膀胱部分切除术、全膀胱根治术。单纯型或优势型膀胱LEC患者的预后较好,考虑患者的生存质量,主张采用经尿道肿瘤切除术,辅助以顺铂为基础的化疗及放疗,尽量避免根治性膀胱切除术;而对于混合型膀胱LEC,其治疗则取决于合并的恶性肿瘤类型的分化程度和临床分期,从而考虑是否行根治性膀胱切除术联合辅助治疗。
宫颈LEC少见,其治疗策略多参照宫颈鳞癌,以外科手术切除为主,根据肿瘤浸润情况辅以术后放化疗等。一项研究纳入了8例分期为Ⅰa1~Ⅰb3期的宫颈LEC病例,均行手术治疗,随访38~50个月,无复发及死亡病例,预后优于宫颈其他恶性肿瘤。
对于其他罕见LEC,如中耳LEC、肝脏LEC以及胸腺LEC等,临床治疗主要根据疾病分期以及结合发病部位,早期患者多以手术治疗为主,中晚期患者采用放疗以及化疗等综合治疗。
△上下滑动查看更多
【专家共识7】
适宜手术的LEC患者应首选外科手术作为主要的治疗手段,根据术后TNM分期、病理、切缘等因素决定后续是否行辅助放疗、化疗。(证据级别:4级;推荐等级:强推荐)
6.2 系统治疗
6.2.1 化疗 PPLEC术后辅助治疗及晚期姑息治疗一般采用联合化疗模式。PPLEC组织病理学特征与未分化鼻咽癌相似,以铂类为基础联合其他化疗方案成为首选,紫杉醇、吉西他滨、氟尿嘧啶、培美曲塞、多西他赛联合铂类药物等治疗PPLEC均有报道且表现出一定疗效。一项回顾性队列研究纳入59例转移性PPLEC患者,发现吉西他滨联合顺铂组(GP,n=21)的治疗效果明显优于培美曲塞联合顺铂组(AP,n=38),表现为GP方案显著改善ORR(76.19% vs 23.68%,P<0.001)和PFS(8.80个月 vs 6.53个月,P=0.009),而且在多变量分析中,GP方案与改善PFS(P=0.024)和总体反应(P=0.001)显著相关。另一项研究纳入127 例PPLEC患者,一线化疗方案包括GP方案(n=19) 、紫杉烷类联合铂类方案(TP,n=70)和AP方案(n=38),3种方案的ORR分别为63.2%、30.0%和21.1%,中位 PFS分别为8.8个月、7.9个月和6.4 个月,与其余两种方案相比,GP方案ORR最高(P=0.005),中位 PFS也显著延长(P=0.031)。
胃LEC患者术后辅助化疗选择替吉奥联合奥沙利铂或5-氟尿嘧啶、亚叶酸钙联合奥沙利铂均可以获得较长的DFS。SHAO等报道1例晚期胃LEC患者在接受包括替吉奥联合奥沙利铂方案治疗2周期后疗效评估达到PR。
△上下滑动查看更多
【专家共识8】
LEC 的化疗方案建议参照其原发部位的常见病理类型肿瘤方案,选择合适方案进行化疗,其中PPLEC化疗方案主要参照非小细胞肺癌,吉西他滨联合铂类方案可作为首选。(证据级别:4级;推荐等级:强推荐)
6.2.2 免疫治疗 免疫治疗在LEC中的报道有限,目前主要聚焦在PPLEC,其他部位LEC的免疫治疗相关研究较少或未见报道。PPLEC患者中PD-L1表达率高,PD-1/PD-L1抑制剂治疗PPLEC在既往研究报道中已初显疗效。一项研究纳入 27 例晚期或复发转移的PPLEC患者,根据主治医生的判断,患者接受了化疗或免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)治疗,结果ICIs组的PFS较化疗组延长(15.0 个月 vs 7.9 个月,P=0.005),ICIs 组的1年PFS率明显升高(40.0% vs 5.9%,P=0.047)。即使PD-L1表达阴性,PPLEC患者也可以从ICIs治疗中获益。EBV阳性胃癌以胃LEC为主,EBV阳性的胃癌患者常有PD-L1高表达,提示该类患者可能适合ICIs治疗。KUBOTA等发现患者接受PD-1抑制剂治疗后,EBV阳性进展期胃癌患者的ORR为33%,但仍需进一步研究验证。
△上下滑动查看更多
【专家共识9】
PPLEC患者PD-L1常阳性表达,大多可从免疫治疗中获益。但其疗效可能不仅取决于PD-L1表达水平,还与肿瘤微环境中免疫效应细胞浸润情况有关,因为部分低表达或不表达PD-L1患者仍能从免疫治疗中获益。其他部位LEC患者的免疫治疗尚缺乏研究。(证据级别:5级;推荐等级:强推荐)
6.2.3 靶向治疗 靶向治疗在LEC中的报道主要为PPLEC,其他部位LEC的靶向治疗相关研究极少。PPLEC中EGFR突变率较低,CHANG等报道46 例PPLEC中EGFR突变率为17.4%(8/46)。YIN等回顾了PPLEC 患者的遗传谱,发现EGFR突变率仅为2.9%,其中多数EGFR突变为非经典突变,ALK融合变异率仅为2.1%。靶向治疗在具有驱动基因突变的 PPLEC 患者中反应有限,多数患者在短期内出现疾病进展。一项回顾性研究共纳入21例PPLEC患者,其中6例EGFR突变患者使用厄洛替尼和吉非替尼作为姑息性治疗,结果发现,3例患者没有表现出治疗反应,1 例患者病情稳定 6 个月,2 例患者病情稳定 3 个月。另一项研究中,1例PPLEC患者在检测到-EGFR外显子-19 缺失阳性后接受了厄洛替尼治疗,另1例-ALK-阳性患者接受克唑替尼治疗,2例患者均在1个月后出现疾病进展。胃LEC患者 PIK3CA突变率(65.0%)较高,针对PI3K/AKT通路的靶向药物对这类患者可能有潜在价值。其他罕见部位LEC患者目前暂无靶向治疗相关临床研究或病例报道。
△上下滑动查看更多
【专家共识10】
PPLEC患者中经典肺癌驱动基因突变率较低,有条件的患者可考虑二代测序以选择合适的靶向药物,但效果欠佳。其他部位LEC的靶向治疗尚缺乏研究证据。(证据级别:4级;推荐等级:强推荐)
6.3 放射治疗
LEC的放射治疗尚缺乏充分研究和明确方案推荐,现有研究大多以报道PPLEC为主。多项研究表明,PPLEC对放射治疗的敏感性较高。姑息性胸部放疗序贯化疗可改善PPLEC患者的OS,诱导化疗后再放疗的方案也得到推荐。HOU等的一项针对Ⅲ~N2 期PPLEC患者的研究为胸部放疗的有效性再添新证据。该研究将103例-Ⅲ~N2 期患者分为G1根治性放化疗组、G2根治性手术+辅助放化疗组、G3根治性手术+辅助化疗组,生存分析表明G1组和G2组的PFS及OS无显著差异,但两组的PFS均明显优于G3组(P<0.001;P=0.039),OS较G3组也有所改善(P=0.081,P=0.092)。该研究结果表明放疗在Ⅲ~N2期PPLEC患者治疗中起着至关重要的作用。然而,也有研究显示,对于Ⅰ~Ⅱ期患者,辅助放疗的效果仍不明确;对于Ⅲ期患者,辅助放疗可以获得更长的DFS,但对OS 影响不大。《中华医学会肺癌临床诊疗指南(2024版)》推荐根治性放射治疗临床肿瘤灶的放射剂量为60~70 Gy。
部分罕见LEC患者在治疗上可选择放射治疗作为辅助治疗手段,预后较好。SHOJI等报告了1例93岁的左侧眼睑LEC女性患者,接受手术切除后进行了左上眼睑重建和辅助放疗(总剂量为60 Gy),随访1年未见复发临床证据。另1例无远处转移的原发性眼睑LEC患者在接受手术治疗后,共获得4年的无瘤生存期,之后患者出现单侧腮腺转移,在转移灶行手术切除并辅以术后辅助放疗后,患者再次获得1年的PFS。SALEHIAZAR 等报道了1例分期为ⅢB期的三阴性乳腺LEC患者,患者接受左乳完全切除术后序贯8周期的同步放化疗(具体剂量不详),术后10个月未见疾病复发证据。
△上下滑动查看更多
【专家共识11】
PPLEC对放射治疗敏感性较高,辅助治疗中,对Ⅰ、Ⅱ期患者的治疗作用尚未明确,Ⅲ期患者可获益,Ⅳ期行姑息治疗亦有价值,值得进一步开展临床研究探索最佳治疗方案。其余部位LEC的放射治疗尚缺乏充分研究和明确方案推荐。(证据级别:4级;推荐等级:强推荐)
07
LEC的预后
LEC患者的预后通常优于该病灶所在器官的其他恶性肿瘤患者。既往研究显示,PPLEC预后总体优于肺腺癌、鳞癌和大细胞癌,患者1年、3年和5年OS率分别为85.6%、68.9%和59.5%。PPLEC的主要预后因素包括肿瘤分期、淋巴结转移、是否手术、血清乳酸脱氢酶水平和白蛋白水平、EBV-DNA拷贝数以及治疗前单核细胞与淋巴细胞的比值。有研究显示,高基线 EBV-DNA 浓度是PPLEC患者的独立不良预后因素 ,治疗前单核细胞与淋巴细胞比值和乳酸脱氢酶水平是PFS和OS独立的预后因素。
胃 LEC 预后优于普通胃癌,可能与机体对肿瘤的免疫反应、肿瘤细胞浸润受限、淋巴细胞浸润程度密切相关。但由于胃LEC发病率较低,其预后还需进行大样本研究证实。IEZZONI 等报道了33例胸腺LEC患者,发现其平均生存期仅有16个月,近年来随着治疗水平的提高,中位生存时间提高36个月。发生于儿童的胸腺LEC恶性程度更高,多数儿童在发病后1.0~1.5年内死亡。分期为早期的胸腺LEC患者,接受根治性切除术,术后给予辅助放化疗可带来更好的预后。既往研究报道了4例胸腺LEC患者,其中1例接受根治性切除术及辅助放化疗后,DFS达73.5个月。根治性同步放化疗可能是局部中耳LEC可行的治疗选择,尤其对于不能接受手术切除的患者。既往1例中耳LEC患者在进行中耳改良根治术后辅以多西他赛+奈达铂+氟尿嘧啶方案化疗及根治性放疗(计划放疗剂量为60 Gy/30 F),DFS达17个月。
肝LEC较为罕见,AOSASA等报道了1例肝LEC伴淋巴结转移的患者,接受肝脏部分切除术及肝门淋巴结清扫术,术后20个月未见肿瘤复发,同时总结了先前报道的16例肝脏LEC,中位随访时间范围为2 ~ 96个月。晚期肝LEC患者手术治疗效果较差,易在短期内复发。但是,既往报道1例术后局部复发肝LEC患者,单纯再次手术亦可取得较好的效果,术后9个月未见复发。宫颈LEC具有分期早、淋巴结转移率低等特点,预后优于其他类型的宫颈癌。
△上下滑动查看更多
【专家共识12】
LEC患者的预后通常优于该病灶所在器官的其他恶性肿瘤患者。PPLEC患者中血清EBV-DNA高拷贝提示预后不良,胃LEC预后较好。(证据级别:4级;推荐等级:强推荐)
08
小结
LEC 预后优于同原发部位其他恶性肿瘤,目前缺乏标准化诊治方案。本共识在编写过程中,始终秉承“兼顾证据和临床经验,力求全面系统”的原则,旨在推动我国LEC的规范诊疗,以期为患者带来更多获益。纳入LEC患者进行大样本、前瞻性的临床研究,将有利于加深对 LEC的认知,以便在未来提出针对该疾病更精准的诊断和治疗方案。相信在未来随着越来越多临床医师、病理医师、影像医师和肿瘤生物学专家更深入和广泛地了解LEC,LEC诊断及治疗水平会逐步提高,让更多LEC患者获益。
△上下滑动查看更多
利益冲突:专家组所有成员均声明不存在利益冲突。
[编写专家组成员]
编写专家组学术顾问
邢金良 空军军医大学
聂勇战 空军军医大学西京医院
毛伟敏 浙江省肿瘤医院
编写专家组组长
卢红阳 浙江省肿瘤医院(组长)
苏 丹 浙江省肿瘤医院(副组长)
陆元志 暨南大学附属第一医院(副组长)
魏 嘉 南京大学医学院附属鼓楼医院(副组长)
申 鹏 南方医科大学南方医院(副组长)
赵 征 陕西省肿瘤医院(副组长)
执笔专家
李美慧 绍兴第二医院
龚佳黎 宁波市第二医院
尹文娟 浙江省肿瘤医院
余 昶 浙江省肿瘤医院
樊 滢 丽水市中心医院
编写专家组成员(按姓氏拼音排序)
陈治宇 复旦大学附属肿瘤医院
董 超 昆明医科大学第一附属医院
段建春 中国医学科学院肿瘤医院
高 静 北京大学深圳医院
谷建钟 浙江省中医院
郭凌川 苏州大学附属第一医院
韩荣波 南京医科大学第四附属医院
何 朗 成都中医药大学附属第五人民医院
黄小兵 福建医科大学附属福州市第一总医院
纪 蓉 绍兴第二医院
贾永峰 内蒙古医科大学
江海涛 浙江省肿瘤医院
蒋 喆 陕西省肿瘤医院
柯立霞 北大荒集团总医院
李 荣 南方医科大学南方医院
李伟平 大连医科大学附属第二医院
李文斌 中国医学科学院肿瘤医院
廖前进 湖南省人民医院
刘兆喆 北部战区总医院
马秀敏 新疆医科大学附属肿瘤医院
辇伟奇 重庆市中医院
潘月芬 湖州市中心医院
彭 敏 武汉大学人民医院
钱素英 宁波市第二医院
秦文星 复旦大学附属肿瘤医院
曲秀娟 中国医科大学附属第一医院
苏海川 空军军医大学唐都医院
谭煌英 中日友好医院
王 芳 新疆维吾尔自治区人民医院
王 红 中国人民解放军总医院
王 萌 哈尔滨医科大学附属肿瘤医院
王树滨 北京大学深圳医院
王 颖 中国医学科学院肿瘤医院深圳医院
吴宏成 宁波市医疗中心李惠利医院
肖 莉 厦门大学附属中山医院
谢艳茹 丽水市中心医院
闫金松 大连医科大学附属第二医院
杨 军 昆明医科大学第一附属医院
杨 丽 空军军医大学西京医院
杨 柳 浙江省人民医院
叶 庆 中国科学技术大学附属第一医院
张红梅 空军军医大学西京医院
张 俊 上海交通大学医学院附属瑞金医院
赵 红 延安大学附属医院
郑华川 锦州医科大学附属第一医院
//
End
(来源:中国抗癌协会肿瘤标志专业委员会)
声 明
凡署名原创的文章版权属《肿瘤瞭望》所有,欢迎分享、转载。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
2025-01-23
·动脉网
在科技飞速发展的当下,人工智能技术已成为推动各领域变革的重要力量。而作为中华民族传统瑰宝的中药,承载着数千年的智慧与实践经验。当古老的中药遇上前沿的人工智能,一场前所未有的创新变革正在悄然酝酿。两者的深度融合,将如何重塑未来医药领域的格局,无疑成为了当下备受瞩目的焦点话题。
2024年12月底,以“AI与人类健康”为主题的2024(第六届)健康大会在杭州举行,寿仙谷副董事长、寿仙谷植物药研究院院长李振皓博士现场发布了应用AI与大数据技术开发的新品“仙芝3号”去壁灵芝孢子粉。据介绍,此次新品仙芝3号是“仙芝2号”去壁灵芝孢子粉的升级款,应用AI和大数据技术,通过品种升级、栽培技术升级、去壁智造技术升级,使产品吸收更好,安全性更高,功效更确切,适用人群更广泛。
会后,动脉网与李振皓博士围绕新品仙芝3号及AI助力中药现代化的相关话题进行了简短的对话。以下为其主题演讲及专访内容整理。
01
两次产品突破性迭代,持续领衔灵芝行业创新
中国传统医学文化中,灵芝被认为具有强身健体、益寿美颜的作用。在现代医学研究中,灵芝的这些功效也得到了一定程度的科学验证和进一步的拓展。
灵芝孢子粉作为灵芝在生长成熟时释放出来的种子,一直被国人认为是“仙草”灵芝的“精华所在”。研究发现,灵芝孢子含有的灵芝多糖具有促进血液微循环、降低血压的作用,可以预防心血管疾病,以及提高机体免疫力,杀死或抑制癌细胞。另一活性成分灵芝三萜不仅是一种有效的癌细胞凋亡诱导剂,还具有镇痛、镇静、解毒、保肝和健胃等作用。
不过,每一个灵芝孢子只有4-6个微米,是活体生物体,具有双壁结构,外被坚硬的几丁质纤维素所包围,导致灵芝孢子的营养成分被锁在耐酸碱的双层壁壳里,不溶于水,人体很难充分吸收。
市面上,多数企业售卖的灵芝孢子粉均要通过破壁技术,释放出里面的营养物质。但破壁技术虽然释放了部分有效成分,其孢子壁壳仍占比60%以上,有效成分纯度较低,功效相对较弱。
基于此,寿仙谷在8年前进行了其第一次产品突破性迭代——利用其自有专利第三代去壁技术,在破壁灵芝孢子粉基础上,去除灵芝孢子粉壁壳,使得多糖、三萜等有效成分含量提升十倍以上。换句话来说,同样含量下,1g去壁灵芝孢子粉等于10g破壁灵芝孢子粉,且去壁后的灵芝孢子粉更易被人体吸收。
如今,寿仙谷对这款拳头产品进行了再次升级——覆盖灵芝袍子的选、育和产,并通过高质量循证证据证明了其安全性和有效性。
具体而言,在育种方面,寿仙谷通过空间组学技术,精准定位了与多糖、三萜等有效成分相关的基因,并通过“高内涵模型”(High-Content Model)等技术对其免疫活性进行评估,而这也就成就了全国第一个以免疫活性为导向的灵芝新品种。
在栽培技术方面,寿仙谷基于数字大棚积累的农业大数据,通过关联分析生态环境因子(如温度、光照)与灵芝产量和品质之间的关系,建立农业大模型。利用反馈控制,确保灵芝全生长周期处于最佳环境,从而保障产量并提升品质。通过三年的持续比较,发现数字大棚里的中药产量可以比普通大棚的产量提高50%到80%。
在去壁智造技术方面,结合“质量源于设计”(QbD)和“精益生产”理念,提升生产效率并降低成本,并进一步提高灵芝孢子粉中多糖和三萜等药效成分的含量。通过比较研究去壁灵芝孢子粉(仙芝3号)和破壁灵芝孢子粉的体内ADME过程,发现核心成分灵芝三萜的体内吸收提高4-50倍,大幅提升了产品吸收。
经过上述技术升级的产品,在国家浙江新药安全评价研究中心开展的系统毒理学研究中表现出极高安全性,未见有害作用剂量(NOAEL)折合成人每天摄入40克以上。
02
开展循证医学研究,推动中药现代化和国际化发展
在传统中医药的发展历程中,一直面临着药效成分不明确、作用机制不清晰的问题,这不仅限制了中药的现代化进程,也成为了其国际化道路上的重大阻碍。
基于此背景下,在作用机制方面,寿仙谷对灵芝孢子粉的药效作用及机制进行了系统的研究,已经形成相对完整的免疫调节作用证据链,从体液和细胞免疫,到对免疫检查点的抑制作用,再到对T细胞形成的调控,研究成果发表在Nature Cancer等高质量期刊上。
在循证医学发展方面,寿仙谷与浙江大学医学院附属第一医院、第二医院、浙江医院等国内多家医院合作,系统开展了循证医学研究。研究发现,灵芝孢子粉对肿瘤、睡眠紊乱、亚健康以及免疫佐剂方面都有显著作用,获得了高质量的循证证据。这些研究不仅提升了灵芝孢子粉的科学价值,也为其中药现代化和国际化提供了有力支持。
在AI技术的推动下,灵芝孢子粉的研究效率得到了显著提升。例如,通过AI技术挖掘与多糖、三萜等药效物质相关的功能基因,显著降低了优良品种选育的工作量。此外,结合网络药理学以及构效关系研究,研究人员能够更快地识别出中药的药效物质,将原本如同“大海捞针”的中药药效研究,转变为更加精准的“碗里捞针”,显著提高了研究的准确性。
当然,寿仙谷也这正在积极推动国际化研究,正在与美国梅奥医学中心(Mayo Clinic)共同开展中药药效物质筛选和临床等研究。这一合作不仅提升了灵芝孢子粉的研究水平,还为中药的国际化和现代化提供了有力支持。
李振皓博士认为,有了AI技术,可以助力中药药效成分和作用机制的研究,质量控制水平也会得到明显提升,有利于中药的现代化、产业化和国际化。在寿仙谷牵头下,浙江省已发布5个中药ISO国际标准,其中第一个和第二个就是灵芝和铁皮石斛的国际标准,也推动了浙产道地药材的国际化发展。
“中药国际化确实面临诸多挑战,尽管浙江等地的中药企业以及国内众多中药企业在海外布局取得了一定进展,但总体上,由于中西医在医学体系上存在差异,中药要获得国际认可还需从多方面入手。这包括建立符合国际标准的质量控制体系,提升产品的质量,确保药效的稳定性。同时,通过科学研究,深入探究中药的作用机制和药效物质,用现代科学语言阐述中医药理论,从而增强国际社会对中药的接受度。此外,加强知识产权保护,推动中药在国际医疗体系中的地位提升,也是实现中药国际化的重要途径。”李振皓博士说。
*封面图片来源:123rf
如果您想对接文章中提到的项目,或您的项目想被动脉网报道,或者发布融资新闻,请与我们联系;也可加入动脉网行业社群,结交更多志同道合的好友。
近
期
推
荐
声明:动脉网所刊载内容之知识产权为动脉网及相关权利人专属所有或持有。未经许可,禁止进行转载、摘编、复制及建立镜像等任何使用。
动脉网,未来医疗服务平台
100 项与 绍兴第二医院 相关的药物交易
登录后查看更多信息
100 项与 绍兴第二医院 相关的转化医学
登录后查看更多信息
组织架构
使用我们的机构树数据加速您的研究。
登录
或

管线布局
2025年07月17日管线快照
无数据报导
登录后保持更新
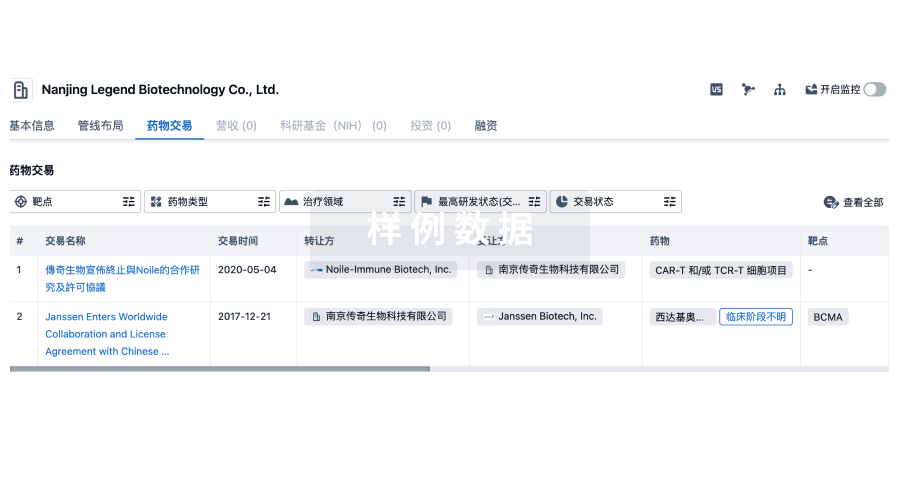
药物交易
使用我们的药物交易数据加速您的研究。
登录
或
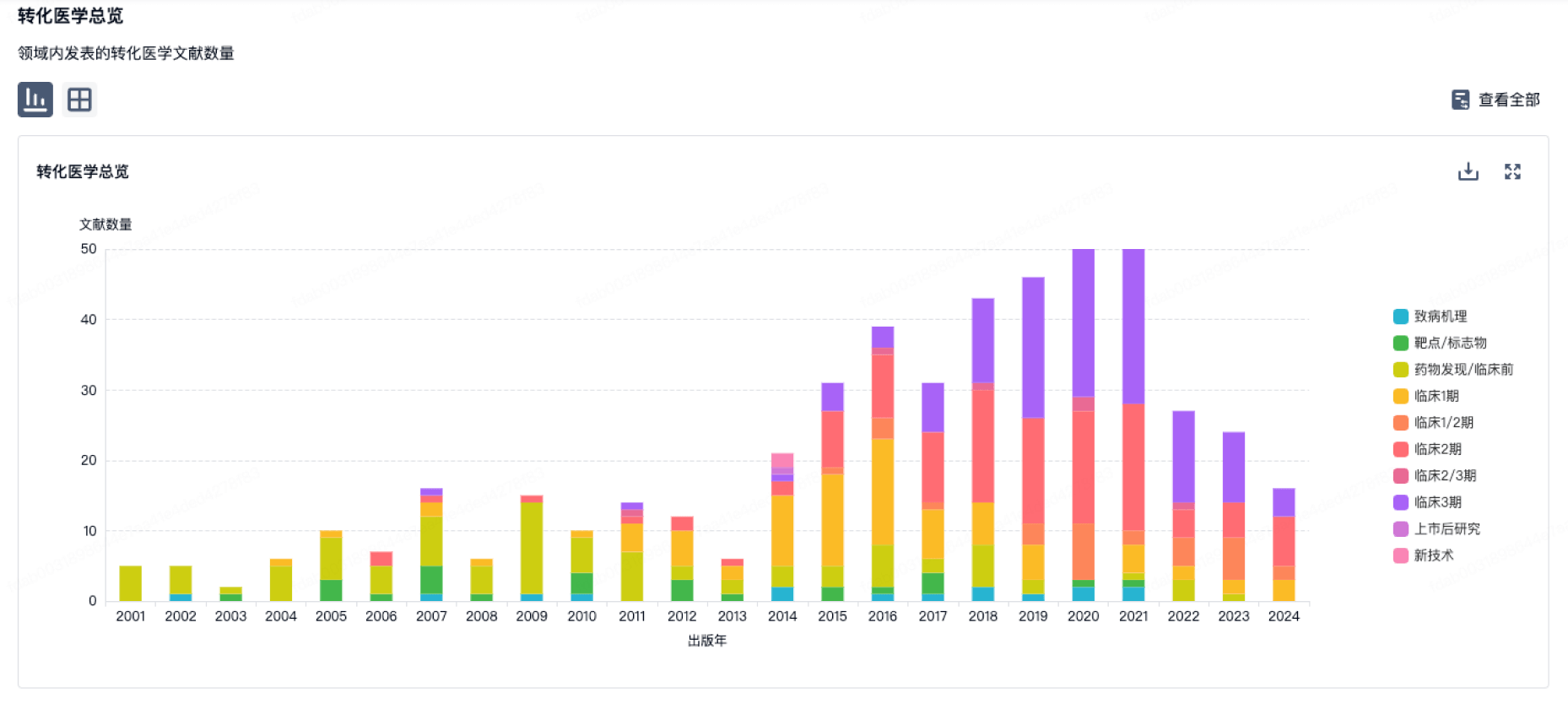
转化医学
使用我们的转化医学数据加速您的研究。
登录
或
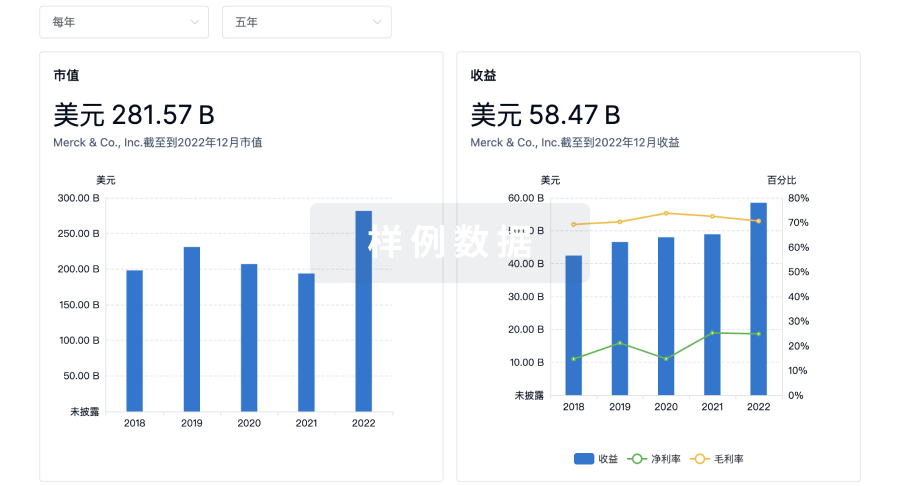
营收
使用 Synapse 探索超过 36 万个组织的财务状况。
登录
或
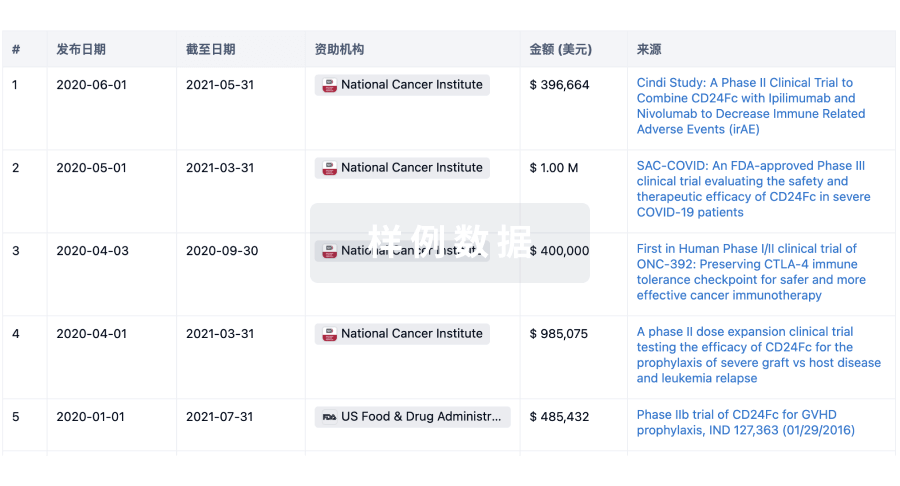
科研基金(NIH)
访问超过 200 万项资助和基金信息,以提升您的研究之旅。
登录
或
投资
深入了解从初创企业到成熟企业的最新公司投资动态。
登录
或
融资
发掘融资趋势以验证和推进您的投资机会。
登录
或
Eureka LS:
全新生物医药AI Agent 覆盖科研全链路,让突破性发现快人一步
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用