7
项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的临床试验Immunogenicity and Safety Study of GSK Biologicals' Quadrivalent Influenza Vaccine (GSK2282512A) Compared to Fluzone® Quadrivalent in Children 6 to 35 Months of Age
The purpose of this study is to assess the immunogenicity and safety of GSK Biologicals' quadrivalent influenza vaccine (GSK2282512A) compared to Sanofi Pasteur's Fluzone® Quadrivalent in children 6 to 35 months of age.
Immunogenicity and Safety Study of GSK Biologicals' Quadrivalent Influenza Vaccine (GSK2282512A) in Children 6 to 35 Months of Age
The purpose of this study is to evaluate the immunogenicity and safety of the new influenza vaccine GSK2282512A (FLU Q-QIV) and compare its activity to Sanofi Pasteur's Fluzone® (TIV) in children 6 to 35 months of age.
A Phase IIIA Study of Immunogenicity and Safety of GSK Biologicals' Quadrivalent Split Virion Influenza Vaccine FLU-Q-QIV in Adults Aged 18 Years and Older
The purpose of this study is to evaluate the immunogenicity and the safety of GlaxoSmithKline (GSK) Biologicals' investigational quadrivalent split virion influenza vaccine FLU-Q-QIV in adults 18 years of age and older.
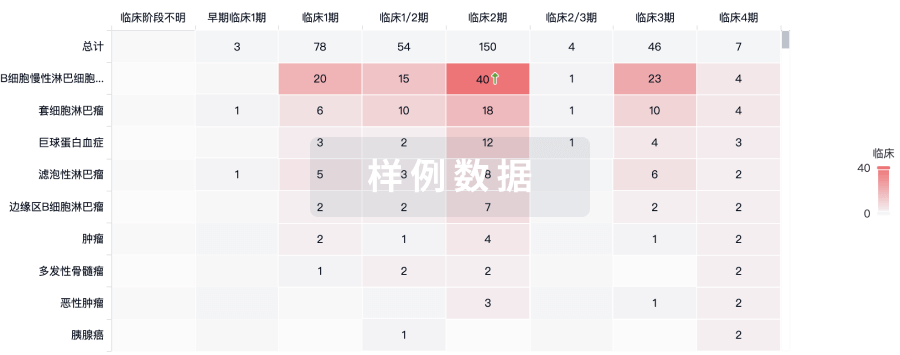
100 项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的临床结果
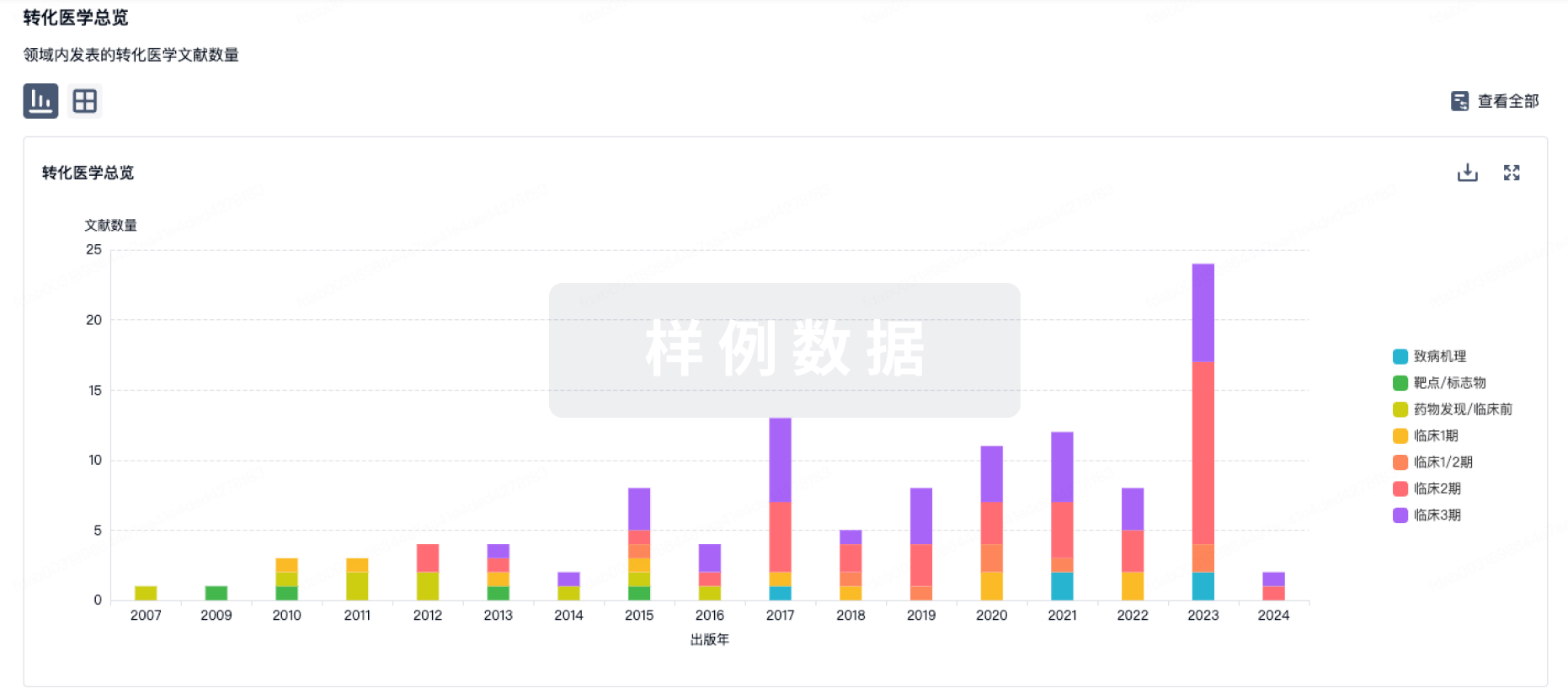
100 项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的转化医学
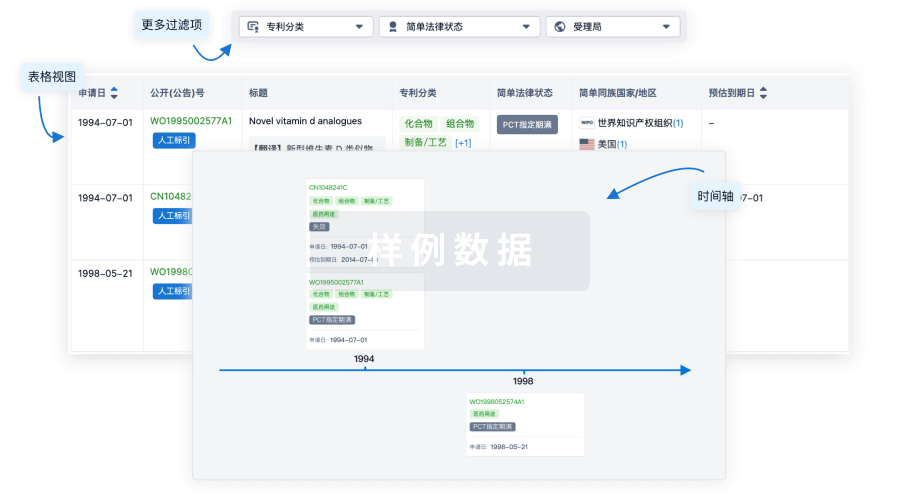
100 项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的专利(医药)
246
项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的新闻(医药)摘要:每年接种流感疫苗是预防季节性流感的重要手段,但流感病毒不断变异,使得疫苗需每年更新。近年来,一些研究表明重复接种流感疫苗可能会降低后续疫苗的效果。本文回顾了相关研究证据,探讨重复接种对疫苗反应的影响,并分析其潜在的免疫机制,旨在研究这些机制是否可被改变以提高季节性流感疫苗的效力。一、引言自 1918 - 1920 年大流感疫情以来,流感病毒一直备受关注。2010 年起,美国免疫实践咨询委员会建议 6 个月以上的人每年接种流感疫苗 。然而,由于流感病毒的抗原漂移,疫苗的有效性存在差异,这使得每年都需要重新调整疫苗配方 。目前,全球每年仍有大量因流感导致的重症和死亡病例,同时高致病性禽流感病毒向哺乳动物的传播也对未来构成潜在威胁 。人体对流感病毒的抗体反应主要针对血凝素(HA)糖蛋白,它是流感疫苗的主要靶点,神经氨酸酶(NA)酶引发的免疫反应在保护中也发挥作用 。自 1960 年以来,人们认识到儿童时期接触流感病毒会影响日后对其他毒株的抗体反应,即 “原始抗原罪” 学说,如今这一概念已发展为 “免疫印记” 。这一现象表明,既往流感病毒暴露会改变后续免疫反应,可能产生积极或消极的疾病结果 。因此,每年接种流感疫苗的政策受到了质疑,本文将探讨重复接种流感疫苗的利弊及相关免疫机制 。二、支持每年接种疫苗的案例研究多项研究表明,与安慰剂相比,接种流感疫苗能降低上呼吸道疾病的发生率 。例如,1983 - 1988 年的一项为期 5 年的研究发现,重复接种疫苗与成年人流感病毒脱落和感染减少有关,支持了每年接种的建议 。在加拿大进行的一系列研究也发现,在某些季节,多次接种疫苗对 A/H1N1 亚型流感的疫苗有效性有所提高 。总体而言,支持每年接种疫苗的原因主要有两点:一是抗原漂移需要每年更新疫苗以应对疫情,每年接种更安全;二是重复接种者仍比未接种者受到更好的保护 。不过,当 HA 抗原在多个季节保持相对保守时,重复接种的优势更为明显,否则,与仅在当前季节接种的人相比,重复接种者在疫苗有效性或抗体滴度方面可能并无显著优势 。三、重复接种的负面后果证据1972 年、1974 年和 1976 年英国一所寄宿学校的三次流感疫情研究发现,未接种疫苗的男孩和之前接种过疫苗的男孩在流感病毒感染率上没有显著差异,且无接种史的男孩在接种疫苗后的感染率表现优于有重复接种史的男孩 。此后,多项研究也发现重复接种存在一些问题 。例如,在威斯康星州社区进行的一项研究发现,无接种史的个体对 A/H3N2 亚型流感的当前季节疫苗有效性最高 。在加拿大和中国进行的研究也表明,重复接种疫苗会降低疫苗有效性 。此外,一些研究还发现,重复接种可能会导致免疫反应减弱 。不过,需要注意的是,血凝抑制(HAI)滴度降低并不总是与疫苗有效性降低相关,非中和抗体也可能对流感病毒感染起到保护作用 。重复接种的缺点似乎与 HA 糖蛋白的抗原变化有关,A/H3N2 亚型受影响最大,因为它的抗原变异性比 A/H1N1 或 B 型流感病毒更强 。四、抗原距离与流感疫苗为了解释重复接种疫苗效果不一致的现象,Smith 等人提出了抗原距离假说 。该假说认为,疫苗之间以及疫苗与流行病毒株之间的抗原距离会影响重复接种的效果 。当疫苗 1(v1)和疫苗 2(v2)的抗原距离较低时,v1 产生的抗体与 v2 发生交叉反应,称为负干扰;当疫苗 1 与流行病毒株(e)的抗原距离较低时,v1 产生的抗体与 e 发生交叉反应并有助于清除病毒,称为正干扰 (图 1:Reduced efficacy from annual influenza virus vaccination,帮助读者理解抗原距离对疫苗效果的影响,包括不同抗原距离情况下抗体的交叉反应以及对疫苗效力的作用)。这一假说强调,季节性流感疫苗的有效性可能因疫苗株与流行株之间的抗原相似程度以及疫苗 / 流行株与免疫印记株之间的抗原距离复合效应而有很大差异 。五、流感疫苗反应减弱的免疫机制预先存在的抗体滴度:预先存在的流感病毒特异性抗体滴度是重复接种后疫苗有效性降低最常被提及的潜在免疫机制。即使未接种疫苗,人们在一生中接触季节性流感病毒也会产生一定水平的循环抗体。然而,研究表明,当接种者之前接种过疫苗,尤其是同源病毒株疫苗时,再次接种疫苗对抗体滴度的提升效果会减弱。例如,1990 - 1992 年在芬兰进行的一项研究显示,自然感染产生的预先存在抗体可抑制接种后的 HAI 滴度提升;后续接种也不太可能提高 HAI 滴度 。多项队列研究也证实了预先接种状态和抗体滴度与接种后 HAI 滴度显著相关 。此外,研究还发现,重复接种会降低抗体分泌细胞的频率,减少抗体亲和力成熟,这表明循环抗体可能直接或间接抑制了流感病毒特异性 B 细胞的增殖 。免疫复合物对体液免疫反应的抑制:循环中的抗原特异性抗体可通过与免疫原结合形成免疫复合物,进而影响后续的疫苗反应 。一种可能的机制是免疫复合物捕获和清除流感病毒疫苗抗原,使低亲和力的记忆 B 细胞难以接触到抗原,从而限制了回忆抗体滴度的产生 。不过,在动物模型中也发现免疫复合物可能增强抗原向淋巴结的递送和被抗原呈递细胞捕获的能力,但在人类中,现有数据更支持免疫复合物主要通过捕获和清除抗原来抑制后续 B 细胞反应的假说 。此外,免疫复合物还可能通过 FcR 介导的机制抑制后续反应。例如,特定的 HA 特异性抗体糖型可调节 B 细胞表面 FcγRIIB(一种抑制性 I 型 FcR)的表达,从而抑制接种后的抗体反应 。记忆 B 细胞库和抗体格局:抗原距离假说预测,重复接种会使抗体库向加强接种的疫苗病毒株偏移。由于记忆 B 细胞克隆在多次免疫后会在循环中保留,且存在 “抗原优势” 现象,即对早期遇到的病毒株的中和滴度最高且会随时间增加 ,这导致每个人都有独特的 “抗体格局” 。重复接种可能会使记忆 B 细胞库倾向于有限的克隆,这些克隆可能无法提供广泛的交叉反应性。当疫苗株与循环株的抗原距离较大时,这种情况会使宿主处于劣势,因为免疫反应会偏离有益的交叉反应克隆型 。实际上,当前的流感疫苗可能只能激活有限的记忆 B 细胞库,使得预先存在的记忆 B 细胞在回忆反应中占据主导,“淹没” 了可能具有保护作用的新产生的克隆型 。T 细胞表位和 T 滤泡辅助(Tfh)细胞库:虽然 B 细胞介导的机制在重复免疫后保护作用降低中起主要作用,但 T 细胞介导的效应也不容忽视 。Tfh 细胞在生发中心反应中为抗原特异性 B 细胞提供共刺激和生存信号,对控制 B 细胞反应至关重要 。研究表明,CD4 Tfh 细胞可以识别 HA 和 NA 表位,并且与抗体反应直接相关 。多次免疫可能会使 Tfh 细胞库偏向有限的 T 细胞表位,从而影响记忆 B 细胞和生发中心 B 细胞的激活和分化,限制了抗体的产生 。例如,研究发现流感病毒疫苗诱导的 GC Tfh 细胞克隆谱系可以在淋巴结中持续多年,这表明多次免疫可能会 “固定” Tfh 细胞库,进而影响 B 细胞库的回忆反应能力。六、结论众多案例研究表明,与单次接种相比,重复接种季节性流感疫苗可能会降低疫苗的有效性。抗原距离假说认为,当疫苗株与循环病毒的抗原差异较大时,这种风险可能会增加 。可能的免疫机制包括预先存在的抗体通过捕获和清除疫苗抗原或直接抑制 B 细胞来限制未来的反应;重复接种可能使记忆 B 细胞库偏向有限的克隆,无法提供广泛的交叉反应性;此外,重复免疫还可能使 Tfh 细胞库发生偏差,限制了能够获得共刺激并产生抗体的 B 细胞数量 。当前季节性流感疫苗可能无法广泛刺激可保护机体免受循环毒株侵害的 B 细胞和 T 细胞克隆,这是导致疫苗有效性降低的关键,而非 “每年接种” 这一行为本身 。未来,或许可以考虑对近期(约2-3年)未接种过疫苗的人群提供涵盖所有类型(A/H1、A/H3 和 B)的流感疫苗,而对前一年接种过疫苗的人群提供包含主要抗原变异株的单独单体疫苗,这可能有助于减轻重复接种导致的免疫优势或抗原表位聚焦效应 。虽然这在当前公共卫生政策实施和疫苗生产中可能不太实际,但可以在较小的队列中进行实验测试,以确定其是否能提高疫苗效果。同时,还需要评估新型疫苗平台,如 mRNA 疫苗、包含多种毒株 HA 蛋白的多价疫苗或嵌合 HA 抗原疫苗等,是否能在提高针对疫苗和变异株的抗体滴度的同时,激活更广泛的记忆 B 细胞和 Tfh 细胞库,从而扩大循环抗体群体的交叉反应性,有望缓解因循环毒株与疫苗毒株差异大而导致的疫苗效力降低问题,推动 “通用” 流感疫苗的发展 。识别微信二维码,添加生物制品圈小编,符合条件者即可加入生物制品微信群!请注明:姓名+研究方向!版权声明本公众号所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,不希望被转载的媒体或个人可与我们联系(cbplib@163.com),我们将立即进行删除处理。所有文章仅代表作者观不本站。
-01-引言全球每年有约61万新生儿因感染性疾病死亡,其中低收入国家占比高达97%。即便是医疗资源充足的国家,感染导致的住院负担也严重威胁新生儿健康。如何在生命早期为婴儿提供免疫保护?孕期接种疫苗的重要性日益凸显。-02-一、新生儿的免疫脆弱性新生儿免疫系统曾被认为“不成熟”,但最新观点认为这是一种进化保护的适应性机制。通过降低对无害环境抗原的过度反应,避免生命早期的免疫系统过载。但这也带来挑战:抗体生成能力弱:出生后6-8周才启动自主抗体生成,对初次接触的病原体难以有效反应;免疫记忆缺失:既往研究显示,新生儿对非蛋白类疫苗(如B型流感嗜血杆菌多糖疫苗)的应答显著低于成人;屏障功能未健全:皮肤黏膜屏障和肠道菌群定殖尚未完善,病原体易通过脐带、呼吸系统等途径入侵;-03- 二、母胎联动的免疫传递机制新生儿免疫系统脆弱,其固有免疫细胞(如中性粒细胞、NK细胞)功能尚未成熟,适应性免疫的T/B细胞库多样性不足;这时,母体通过胎盘和母乳传递的抗体成为关键保护屏障。母体通过两种途径为新生儿提供被动免疫:1. 胎盘跨膜运输FcRn主导的IgG运输:胎盘绒毛膜合胞体通过FcRn受体介导的跨细胞转运,在孕晚期实现IgG浓度梯度从母血到胎血的50%传输效率。亚型选择性:IgG1传输效率最高(达70%),IgG4次之,IgG2/IgG3不足20%,直接影响疫苗亚型设计策略。时间窗口:孕23-34周为抗体传输峰值期,因此百日咳疫苗接种建议在孕16-32周完成。2. 母乳分泌型抗体母乳中以分泌型IgA(sIgA)为主,同时存在少量IgG和IgM。循环中的IgG通过FcRn运输到母乳中,但效率低于胎盘的转运。-04-三、母胎免疫应答的复杂性母体抗体在提供被动保护的同时,可能抑制新生儿自身免疫应答,即“母体抗体干扰”(MASI)现象。例如,麻疹疫苗在母体抗体>50 mIU/mL时接种效果显著下降。解决方案包括:优化接种时间:推迟疫苗接种时间,待婴儿体内的母源性抗体自然衰退到某临界值以下,以克服母源性抗体对婴儿预防接种的影响。目前,B 型嗜血流感杆菌预防接种时间在2月龄以上,脊髓灰质炎疫苗于2月龄口服,百白破三联疫苗于3月龄以后注射,麻疹疫苗在发展中国家一般在6~9月龄接种,甲肝疫苗接种一般推迟至1~2岁。佐剂创新:使用TLR激动剂等佐剂可突破抗体干扰,增强Th1型应答。-05-四、孕期接种疫苗的开发已获批的疫苗:百日咳疫苗(Tdap):孕晚期接种可使新生儿抗体滴度提升3倍,有效预防百日咳导致的婴儿窒息。流感疫苗:降低孕妇住院风险40%,新生儿6月龄内流感相关住院率降低72%。COVID-19疫苗:母体接种后脐带血中和抗体水平与母血清相当,对Delta和Omicron变异株均有保护。呼吸道合胞病毒(RSV)疫苗:Pfizer的孕晚期RSVpreF疫苗III期试验显示,婴儿出生后90天内重症预防效力达81.8%。研发中的前沿疫苗:B族链球菌(GBS)疫苗:B组链球菌(GBS)是全球新生儿和婴儿败血症和脑膜炎的主要原因。目前疫苗开发最初集中在荚膜多糖疫苗上。在I/II期研究(C1091002)中,覆盖与疾病相关的主要血清型的六价多糖CRM197偶联疫苗显示出可接受的安全性,在妊娠期和经胎盘抗体转移的浓度下,其免疫反应强烈,可降低婴儿侵袭性GBS疾病的风险。目前正在计划进行一项III期关键性全球研究(C1091009)。巨细胞病毒疫苗:先天性巨细胞病毒感染是听力损失、视力受损和神经发育迟缓的主要原因。病毒采用的广泛免疫逃避策略阻碍了疫苗的开发,但一种候选mRNA疫苗目前正在进行III期试验(NCT04232280)。寨卡病毒疫苗:寨卡病毒是一种蚊子传播的病毒,在赤道非洲和亚洲流行。由于先天性感染,婴儿会出现了小头畸形和脑部异常。目前,有四种候选疫苗正在或已进入II期临床试验。拉沙病毒疫苗:拉沙病毒是一种西非特有的人畜共患疾病,可引起出血热。妊娠与拉沙病毒感染死亡风险增加相关。一种以水疱性口炎病毒为载体的候选疫苗于2024年进入II期试验(NCT05868733)。戊型肝炎病毒疫苗:戊型肝炎病毒通过粪口途径传播,导致急性肝炎。妊娠期感染与死亡风险增加相关。一种针对戊型肝炎的病毒样颗粒疫苗已获准在中国使用。由于安全性和有效性方面的信息不足,世界卫生组织尚未建议广泛采用该方法,但2024年公布的十年三期试验结果可能会改变这一情况。结核疫苗:婴儿患结核病的风险更大,但卡介苗接种的潜在危害,加上这种疫苗的有效性相对较低,意味着开发新疫苗是当务之急。一种新的佐剂亚单位疫苗(M72/AS01E)在非妊娠成年人中的试验于2024年在南非开始,在受孕前接种疫苗可能会为新生儿提供一些保护。-06-结语孕期疫苗接种是成本效益最高的新生儿健康干预措施之一。通过医学科普、政策支持与技术创新,孕期疫苗接种将成为守护生命起点的核心防线,实现“一人接种,两代受益”的公共卫生愿景。参考资料:1.Vaccination in pregnancy to protect the newborn. Nat Rev Immunol.2025 Apr 23.公众号内回复“ADC”或扫描下方图片中的二维码免费下载《抗体偶联药物:从基础到临床》的PDF格式电子书!公众号已建立“小药说药专业交流群”微信行业交流群以及读者交流群,扫描下方小编二维码加入,入行业群请主动告知姓名、工作单位和职务。
由于每年需要分别接种1剂流感疫苗和新冠疫苗,这种接种程序的不便利导致美国两款疫苗的接种率日益下滑。为了解决这一难题、稳住新冠疫苗需求下降导致业绩持续滑坡的风险,mRNA疫苗巨头Moderna公司于昨日在美国医学会杂志(JAMA)上发表了其研发的新冠&流感病毒mRNA联合疫苗的III期临床结果。这项 3 期随机、观察者盲法试验于2023年10月、11 月在美国146个试验点开展,研究对象为≥50岁的成年人,数据提取于2024年4月9日完成。目的是评估在2023~2024年流感季下,研究性mRNA-1083疫苗针对季节性流感病毒和SARS-CoV-2病毒的免疫原性和安全性。为了与美国ACIP推荐的疫苗种类进行平行对照,研究设置了两个对照组:A对照组为50~64岁人群,接种Moderna公司生产的新冠疫苗和GSK生产的四价流感疫苗Fluarix(常规剂量)。B对照组为≥65岁人群,接种Moderna公司生产的新冠疫苗和巴斯德生产的四价流感疫苗Fluzone(高剂量)。主要观察结局目标是证明这款mRNA-1083联合疫苗接种后的体液免疫反应与对照组在第29天对疫苗匹配菌株的非劣效性,并评估mRNA-1083的反应原性和安全性。次要目标包括证明mRNA-1083在第29天相对于对照组引发的体液免疫反应的优越性。免疫反应结果喜人:与两个对照组接种现有疫苗的人群相比,接种联合疫苗的人中 针对Covid和两款流感疫苗的3种流感毒株(H1N1/H3N2/BV,除BY型外)的抗体水平更高。简单来说,新疫苗产生的体液抗体水平比现有疫苗高20~40%。安全性可接受:在两个年龄组中,mRNA-1083 疫苗接种后引发的不良反应的频率和严重程度在数值上高于对照组 (≥65岁:83.5%vs. 78.1%;50-64岁:85.2%vs. 81.8%)。大多数为严重程度为1级或2级,持续时间短,未发现严重安全问题。联合疫苗能够使人们更容易接种Covid和流感疫苗,特别是因为这两种疫苗通常在秋季接种。一些专家表示,需要一种能提供更好的保护的新疫苗,因为现有的疫苗在阻止感染方面效果不佳。这些数据预计将用于支持 Moderna 向 FDA 申请批准。上周Moderna 表示,预计其联合疫苗要到2026年才会获得监管部门的批准,此前该机构表示需要显示该疫苗对流感的疗效的后期数据。这项研究的价值和市场启发性还在于以下3点:1、当前疫苗犹豫情绪严重,两款疫苗1次注射有助于提高针对两种疾病的接种率。2、当前流感疫苗主要由生产效率较低、成本较高的鸡胚生产,mRNA技术有助于提高生产效率,将革新流感疫苗市场格局。3、如果可行,未来可以在其中加入RSV或人偏肺病毒等抗原,进一步提高针对呼吸道病毒的综合预防能力,彻底改变单一的流感疫苗市场格局。资料来源:Immunogenicity and Safety of Influenza and COVID-19 Multicomponent Vaccine in Adults ≥50 Years. JAMA. Published online May 7, 2025. doi:10.1001/jama.2025.5646
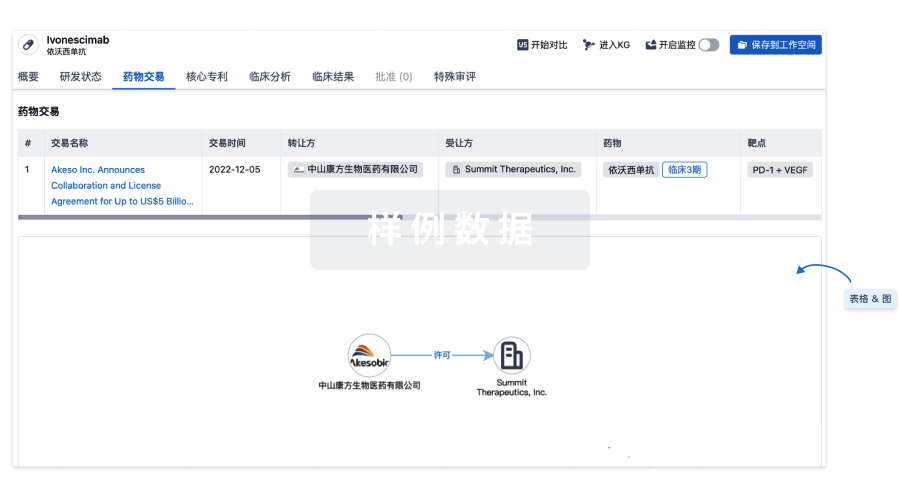
100 项与 流感疫苗(ID Biomedical Corporation of Quebec) 相关的药物交易