预约演示
更新于:2025-01-23
Bickerstaff Brainstem Encephalitis
Bickerstaff脑干脑炎
更新于:2025-01-23
基本信息
别名 Bickerstaff brainstem encephalitis、Bickerstaff encephalitis、Bickerstaff's brainstem encephalitis + [7] |
简介 Bickerstaff's brainstem encephalitis (BBE) is a rare post-infectious neurological disease characterized by the association of external ophthalmoplegia, ataxia, lower limb arreflexia, extensor plantar response and disturbance of consciousness (drowsiness, stupor or coma). |
关联
2
项与 Bickerstaff脑干脑炎 相关的临床试验JPRN-UMIN000021271
The examination of our five Bickerstaff's brainstem encephalitis, treated with immunoadsorption plasma pheresis - The examination of our five BBE, treated with IAPP
开始日期2016-03-31 |
申办/合作机构- |
JPRN-UMIN000018739
Epidemiological studies on pediatric Guillain-Barre syndrome, Fisher syndrome, and Bickerstaff brainstem encephalitis - Epidemiological studies on pediatric Guillain-Barre syndrome, Fisher syndrome, and Bickerstaff brainstem encephalitis
开始日期2015-08-27 |
申办/合作机构- |
100 项与 Bickerstaff脑干脑炎 相关的临床结果
登录后查看更多信息
100 项与 Bickerstaff脑干脑炎 相关的转化医学
登录后查看更多信息
0 项与 Bickerstaff脑干脑炎 相关的专利(医药)
登录后查看更多信息
506
项与 Bickerstaff脑干脑炎 相关的文献(医药)2025-02-01·Radiology Case Reports
First case report on Bickerstaff brainstem encephalitis in a young adult from Syria: Bridging clinical knowledge and practice
Article
作者: Kazkz, Waddah ; Atia, Mohammad ; Alsamman, Haifa ; Qatza, Ayham ; Ali, Almaya Mhd ; Tamer, Rahaf ; Almohamed, Ahmad ; Hamsho, Suaad
2024-12-31·Emerging Microbes & Infections
Tribbles pseudokinase 3 promotes enterovirus A71 infection via dual mechanisms
Article
作者: Yan, Haiyan ; Cui, Boming ; Jiang, Jiandong ; Li, Ke ; Wang, Huiqiang ; Yang, Ge ; Wang, Kun ; Wu, Shuo ; Li, Yuhuan
2024-12-01·Respirology Case Reports
Central sleep apnea as an initial presentation of small cell lung carcinoma with anti‐Hu antibody‐related paraneoplastic neurologic syndrome
Article
作者: Su, Yi‐Tse ; Kuo, Chin‐Wei ; Lee, Jen‐Chieh
2
项与 Bickerstaff脑干脑炎 相关的新闻(医药)2025-01-15
·小药说药
关注小药说药,一起成长!
前言
2025年1月7日,FDA 发布公告,要求辉瑞和GSK对其已被批准上市的RSV疫苗的标签进行修改,添加有关吉兰-巴雷综合征 (Guillain-Barré syndrome,GBS) 风险的新警告。早在2024年6月时,美国CDC的美国免疫接种咨询委员会(ACIP)针对成人RSV疫苗的接种建议进行了投票 ,基于GBS的风险与较低的获益,不建议对50-59岁高风险人群接种RSV疫苗。那么,吉兰-巴雷综合征到底是怎样的一种疾病?这种疾病对疫苗的接种到底有怎样的影响呢?
GBS是一种罕见且可能危及生命的免疫介导性多发性神经根病变。该综合征以发现者George Guillain和Jean-Baptiste Barré的名字命名。GBS是一种典型的感染后疾病,由细菌或病毒感染引发,例如空肠弯曲菌或寨卡病毒感染。GBS通常表现为感觉异常、疼痛或四肢无力,在几天内迅速发展。大约20%的患者可能会出现四肢瘫痪和呼吸衰竭,需要机械通气。GBS也可能影响颅神经,导致面瘫、眼肌麻痹或延髓无力。
GBS的流行病学
GBS是全球急性弛缓性麻痹最常见的原因。全球年发病率估计为每10万人每年1-2例,主要基于北美和欧洲进行的研究数据,中低收入国家(LMIC)无相关数据。男性受影响的频率是女性的1.5倍,年龄也可能受到影响,年龄每增加10岁,GBS的风险就会稳步增加20%。在北美和欧洲的老龄化人口中,60岁以上人群的发病率最高。然而,在LMIC中,GBS最常见于20-40岁的年轻患者。GBS的死亡率大约在2%至10%之间,并且因地区和护理条件而异。GBS的发病率随季节波动,可能与引发疾病的感染有关。在北半球,冬季(1月至3月)发病率增加,这可能是由于呼吸道感染频率的增加。相比之下,在中国和印度次大陆,夏季(6月至8月)的发病率有所上升,这可能是由于腹泻的频率增加。
几种感染与GBS有关,包括空肠弯曲菌、肺炎支原体、巨细胞病毒、EBV、戊型肝炎病毒或寨卡病毒感染。空肠弯曲杆菌是一种引起腹泻的细菌,是全球最常见的GBS感染原因,约30%的GBS患者感染。肺炎支原体主要在儿童中引起呼吸道感染,是仅次于GBS的第二常见感染,约占10%的患者。此外,感染其他几种病原体,包括登革热病毒、RSV病毒、水痘带状疱疹病毒和人类免疫缺陷病毒,以及疫苗接种、恶性肿瘤、创伤和手术,特别是骨骼和消化器官手术,都与GBS有关。
20世纪70年代末,疫苗首次与GBS联系起来,当时美国H1N1流感疫苗接种活动后,GBS的风险增加了7.3倍。GBS和其他疫苗之间的潜在联系已经得到了彻底的研究。对于这些疫苗中的大多数,与GBS的发展没有关联。对于某些疫苗,包括其他季节性流感疫苗、麻疹和麻疹-腮腺炎-风疹(MMR)疫苗、人乳头瘤病毒疫苗和四价脑膜炎球菌疫苗,每百万接种疫苗的人群中可能会增加<1 GBS病例的风险。一般来说,目前推荐的疫苗的益处远远超过了发生GBS或既往GBS患者复发的风险。免疫接种甚至可以降低发生GBS的风险,因为它可以预防可能引发GBS的感染。
GBS的发病机制
GBS的病理生理学始于先前的感染,该感染在易感患者中引发免疫反应,导致周围神经髓鞘、轴突或两者受损,从而导致随后的进行性神经功能缺损。在这种免疫反应中,靶向神经节苷脂和其他未知抗原的自身抗体是针对感染触发的免疫反应和对神经的自身免疫攻击的特异性效应机制。
GBS患者血液中短暂存在的抗神经节苷脂抗体是由空肠弯曲菌感染引发的,空肠弯曲菌是全球GBS中主要的感染类型。弯曲杆菌的脂寡糖(LOS)和人类神经的神经节苷脂之间的分子模拟导致交叉反应性抗体反应。LOS中神经节苷脂模拟物的生物合成取决于唾液酸转移酶Cst II的活性,具有单功能的唾液酸转移酶Cst II(Thr51/Asn51)活性的菌株LOS可诱导对神经节苷脂如GM1和GD1a的抗体,而具有双功能的唾液酸转移酶CstⅡ(Asn51)的菌株LOS可诱导对神经节苷脂如GT1a和GQ1b的抗体。结合神经的抗体引起局部补体激活,导致膜攻击复合物(MAC)的形成和随后的神经损伤。肺炎支原体也可能引发外周神经对糖脂半乳糖苷的交叉反应性抗体反应。导致自身抗体产生的因素尚不清楚,但先天免疫细胞和受体(树突细胞、Toll样受体)以及参与糖脂抗原呈递的分子(如CD1)被认为与疾病发病机制有关。此外,有证据表明T细胞对周围神经抗原有反应,并涉及Th17和相关细胞因子,T细胞在GBS发病机制中的作用尚不明确。
GBS的临床表现
GBS最常见的亚型为急性炎性脱髓鞘多神经根神经病变(AIDP)和急性运动轴索性神经病(AMAN),其次为 Miller-Fisher 综合征(MFS)。另外还有咽-颈-臂变异型(PCB)、Bickerstaff 脑干脑炎(BBE)等等。
GBS 是急性、亚急性起病,一般单相病程,以四肢对称性弛缓性瘫痪为特征,病情常在 4 周内达到高峰。感觉症状如感觉减退或麻木,常起始于远端肢体,也呈对称性表现。下图为GBS病程的曲线图,蓝色曲线是 GBS 的病程进展,渐进性肢体无力在4 周内达到高峰(常在 2 周内),恢复期可持续数周、数月甚至数年。红色曲线代表多数 GBS 患者在肢体无力出现之前常有前驱感染;黄色曲线表示常可测及抗神经节苷脂抗体,但其水平随时间而降低。
2/3 的 GBS 患者在发病前有呼吸系统或胃肠道感染症状。近半数 GBS 患者可发现存有某种特异性前驱感染。GBS 发生机制的重要环节为感染后产生抗体与特异性神经节苷脂交互反应,但交互反应性抗体只在易感个体中产生。一些抗体与特异性的 GBS 亚型及神经功能缺损有关,反映出人类周围神经中不同神经节苷脂的分布。例如GT1a 抗体主要分布在口咽和颈臂肌肉组织的神经,并且在舌咽和迷走神经的表达明显强于 GQ1b,在眼球运动神经中的表达与 GQ1b 相似,故 GT1a 抗体的出现表现为口咽和颈臂肌肉无力,研究认为 GT1a 是咽颈臂型(PCB)的特异性抗体,而 GQ1b 是 MFS 和 BBE 的特异性抗体。
GBS的治疗
目前,血浆置换(PE)和静脉注射丙种球蛋白(IVIg)是GBS急性期唯一被证明有效的免疫治疗形式。没有证据表明皮质类固醇或其他免疫治疗对GBS有效。IVIg和血浆置换都旨在防止免疫系统对周围神经的进一步损伤,在GBS中被认为同样有效。一般来说,对血浆置换或IVIg没有偏好,实践中的决定在很大程度上取决于当地的可用性和成本。
静脉注射丙种球蛋白
对于那些无法独自行走的患者(GBS-DS分级3或更高)强烈建议在出现无力症状的前2周内尽早开始IVIg治疗。强烈建议预后不佳的患者只接受一个标准IVIg疗程(每天0.4g/kg,连续5天),而不需进行第二个5天的IVIg疗程。
在发病4周内,即使仍能独自行走(GBS-DS分级2)但存在病情迅速恶化、有呼吸支持风险、吞咽困难、自主神经紊乱或预后不佳因素的患者,建议尽早开始IVIg或PE治疗。建议在发病2-4周内无法独自行走的患者使用PE或IVIg治疗。在发病后2周内仍能独自行走的GBS患者(GBS-DS分级2),如果病情稳定或缓慢加重,出现GBS的其他特征(如手臂无力或颅神经受累),建议考虑使用IVIg或PE治疗。不建议在发病前2周内病情非常轻微的患者(GBS-DS分级1)且病情稳定的患者使用IVIg或PE治疗,因为没有证据表明IVIg或PE在这种情况下能带来获益。
血浆置换
强烈建议在无法独立行走的GBS患者(GBS-DS分级≥3)中尽快开始PE,并在发病后的4周内进行。强烈建议在严重残疾的患者(无法独立行走、卧床或需要呼吸机)中进行四到五次置换,持续1-2周,总置换体积为12-15升。
建议在仍能行走但病情迅速恶化、需要呼吸支持、吞咽困难或具有其他不良预后因素的GBS患者中进行PE(四到五次置换,持续1-2周),早期启动治疗可能预防进一步的恶化。不建议在病情非常轻微(GBS-DS分级1)且发病后的前2周内病情稳定,或者在发病后2-4周内仍然轻度受影响的患者(GBS-DS分级1或2)中进行PE,因为在GBS的病情进展时程内(最长4周内),这些患者不太可能进一步恶化到更高的GBS-DS分级。不建议指定PE的具体类型(通常使用连续流动机器)以及使用特定的置换液。
小结
吉兰-巴雷综合征是一种罕见的神经系统疾病,对患者的生活质量造成严重影响。GBS通常发生在感染性疾病后,如呼吸道或消化道感染,以及疫苗接种等事件之后。该病主要影响运动神经,导致肢体无力、肌肉萎缩、感觉障碍等症状。
GBS的发病机制目前尚不完全清楚,但研究认为与自身免疫反应有关。病原体感染后,机体免疫系统可能会错误地攻击自身的神经髓鞘,导致神经传导功能障碍。GBS免疫治疗主要包括静脉注射免疫球蛋白和血浆置换等,通过抑制自身免疫反应来缓解病情。尽管GBS是一种严重的疾病,但大多数患者经过及时有效的治疗,病情可以得到缓解,甚至完全康复。
总的来说,吉兰-巴雷综合征虽然是一种严重的疾病,但通过及时的诊断和治疗,大多数患者可以得到良好的预后。让我们共同努力,提高对GBS的认识,关注患者的身心健康,期待着未来的研究成果,为GBS患者带来更多的希望。
参考文献:
1.Guillain-Barré
syndrome. Nat Rev Dis Primers.2024 Dec 19;10(1):97.
公众号内回复“ADC”或扫描下方图片中的二维码免费下载《抗体偶联药物:从基础到临床》的PDF格式电子书!
公众号已建立“小药说药专业交流群”微信行业交流群以及读者交流群,扫描下方小编二维码加入,入行业群请主动告知姓名、工作单位和职务。
疫苗临床研究
2024-06-13
深度聚焦多肽、多肽偶联药物研发、质控、工艺开发,展位咨询&免费入场券:联系电话181 1603 6798,扫码立即获取免费入场券:
文章来源:ImmunoEra 作者:ImmunoX
本系列文章简要介绍100种自身免疫性疾病的流行病学特点,临床表现,和发病机制(免疫机制为主),如可能,尽量提供机制图,方便理解。
1.贲门失弛缓症(Achalasia)
流行病学:一种罕见疾病,年发病率为1.07-2.2/10万,患病率为10-15.7/10万,发病率和患病率与性别、种族无关,不同年龄段个体均可患病,但高峰为40-60岁人群。
临床表现:90%的患者出现吞咽困难。76-91% 患者出现唾液及未消化食物的反流,反流可导致患者出现烧心(18-52%)、呕吐、胸痛(25-64%),以及咳嗽、声嘶、喘息、吸入性肺炎等,常好发于夜间平卧睡眠时。
发病机制:目前仍不明了,可能与感染、自身免疫及遗传因素相关。
具有遗传易感个体受病毒或其他环境因素的影响,随后引发自身免疫反应,涉及许多介质,如细胞因子、趋化因子、自身抗体、补体和细胞外蛋白水解酶。相应的,肥大细胞、嗜酸性粒细胞和T淋巴细胞相互交叉作用,介导炎症,导致肌间神经丛抑制性神经元的变性或丢失。
Xingyu Jia, et al,J Neurogastroenterol Motil 2023,doi.org/10.5056/jnm22176
2.阿狄森氏病(Addison’s disease)
流行病学:罕见病,发病率约1/10万人,30-50岁为高峰,女性多于男性。
临床表现:缺乏糖皮质激素和盐皮质激素的表现,如:肌无力、虚弱、极易疲劳、心动微弱、经常恶心、呕吐、低血糖、体重减轻、血Na+降低、血K+升高、失水、低血容量、低血压、肾功能障碍及抵抗力降低等。
发病机制:自身免疫和肾上腺皮质结核,其他为感染、炎症、破坏性肿瘤和肾上腺的淀粉样变等。21-羟化酶的自身抗体破坏类固醇合成,是其中一种机制。
3.成人斯蒂尔病(Adult-Onset Still’s Disease,AOSD)
流行病学:AOSD全球发病率为0.16~0.4/10万,20~40岁发病率最高,约70%,女性发病率稍高于男性。
临床表现:发热、皮疹、关节炎或关节痛、咽痛、肝脾及淋巴结肿大、外周血白细胞总数及中性粒细胞比例增高等为主要表现。
发病机制:病因不明的全身性自身炎症性疾病。
M. Gerfaud-Valentin et al. Pathophysiology, subtypes, and treatments of adult-onset Still's disease: An update,Rev Med Interne. 2015 May;36(5):319-27. doi: 10.1016/j.revmed.2014.10.365.
4.丙种球蛋白缺乏症(Agammaglobulinemia)
流行病学:不同地区及人种中发病率的报道差异较大,活产儿的发病率报道中,瑞士约为1/200 000,西班牙为1/20 000 000~1/10 000 000,挪威为1/285 000~1/100 000,以色列为1/160 000~1/27 000,美国约1/379 000。我国尚无准确数据。
临床表现:外周血B淋巴细胞显著降低或缺失,各类免疫球蛋白缺乏,容易出现反复发生的化脓性细菌感染。
发病机制:BTK基因突变导致其编码的蛋白功能缺陷,使B淋巴细胞分化成熟障碍。
5.斑秃(Alopecia areata,AA)
流行病学:流行病学研究显示我国 AA的患病率为0.27%,国外研究显示人群终生患病率约2%。
临床表现:头皮突然发生的边界清晰的圆形斑状脱发,轻症患者大部分可自愈,约半数患者反复发作,可迁延数年或数十年。少数患者病情严重,脱发可累及整个头皮,甚至全身的被毛。
发病机制:AA 的病因尚不完全清楚,目前认为 AA 是由遗传因素与环境因素共同作用所致的毛囊特异性自身免疫性疾病。毛囊的主要组织相容性复合物(MHC)Ⅰ类和Ⅱ类抗原的表达程度很低,被认为是免疫豁免器官之一。某些非特异性刺激(如感染和局部创伤等)可引起前炎症细胞因子[如干扰素(IFN)-γ 和肿瘤坏死因子(TNF)-α等]的释放,并暴露原本屏蔽的毛囊自身抗原,AA 进展期毛球部朗格汉斯细胞数量增加及淋巴细胞浸润,CD8+T 细胞识别这些自身抗原,导致自身免疫的发生,破坏毛囊上皮细胞,形成AA。部分 AA 患者可并发自身免疫性疾病,如自身免疫性甲状腺疾病及红斑狼疮等。AA 还可并发特应性皮炎和过敏性鼻炎等过敏(炎症)性疾病。
Pratt CH et al, Alopecia areata.Nat Rev Dis Primers. 2017 Mar 16;3:17011. doi: 10.1038/nrdp.2017.11.
6.淀粉样变性(Amyloidosis,AL)
流行病学:AL型淀粉样变性是一种罕见病,欧美国家报道的发病率为8~10/百万人年,我国尚无确切的发病率数据,从肾活检资料看,约占继发性肾脏病患者的4%。AL型淀粉样变性多见于老年人,诊断中位年龄60岁左右,男性患者比例略高于女性。
临床表现:可累及多个器官,肾脏及心脏是最常见的受累器官,其他受累器官包括肝脏、自主或外周神经、消化道、皮肤软组织等,出现相应器官损伤的症状。
发病机制:由单克隆免疫球蛋白轻链错误折叠形成淀粉样蛋白,沉积于组织器官,造成组织结构破坏、器官功能障碍并进行性进展的疾病,主要与克隆性浆细胞异常增殖有关,少部分与淋巴细胞增殖性疾病有关。
Griffin et al. Pathophysiology and Therapeutic Approaches to Cardiac AmyloidosisCirc Res. 2021 May 14; 128(10): 1554–1575. doi:10.1161/CIRCRESAHA.121.318187.
7.强直性脊柱炎(Ankylosing spondylitis,AS)
流行病学:患病率初步调查为0.3%左右,男∶女为2~4∶1,女性发病较缓慢且病情较轻。发病年龄15~40岁,10%~20%的AS患者在16岁前发病,发病高峰年龄在18~35岁,而50岁以上及8岁以下发病者少见。
临床表现:主要侵犯骶髂关节、脊柱、脊柱旁软组织及外周关节,可伴发关节外表现,严重者可发生脊柱畸形和强直,早期表现之一为骶髂关节炎,附着点炎为本病的特征性病理改变,脊柱受累晚期的典型表现为“竹节样改变。
发病机制:HLA-B*27为TCR提供致关节炎肽,错误折叠的HLA-B*27和积累的蛋白导致IL-23的产生,IL-23在强直性脊柱炎的启动中起着关键作用。免疫细胞通过诱导IL-17、IL-22和TNF-α参与了疾病的进展。
8. 抗肾小球基底膜抗体病(anti-glomerular basement membrane disease)
流行病学:发病率0.5~1.0例/百万人,占自身免疫性肾炎的5%,男女比为6:1,平均起病年龄为26.1±7.6岁
临床表现:前驱性呼吸道病毒感染,肺出血,肾脏受累,高血压,中重度贫血及中枢神经系统受累。
发病机制:GBM主要由IV型胶原α3α4α5和LM521组成。在抗GBM疾病患者的血清中发现了靶向α3NC1、α5NC1和LM521的致病性自身抗体,引起基底膜损伤。
Huang Kuang et al, Autoimmunity in Anti–Glomerular Basement Membrane Disease: A Review of Mechanisms and Prospects for Immunotherapy,AJKD 2023,doi: 10.1053/j.ajkd.2022.07.006
9.抗磷脂综合征(Antiphos Pholipid Syndrome,APS)
流行病学:发病率约50/10万人
临床表现:反复血管性血栓事件、复发性自然流产、血小板减少
发病机制:磷脂抗体aPL阳性,引起血小板聚集,出现在部分患者,还有其他因素(如激活中性粒细胞等)。
Jason S. Knight,Yogendra Kanthi. Mechanisms of immunothrombosis and vasculopathy in antiphospholipid syndrome,Seminars in Immunopathology (2022) 44:347–362
10. 自身免疫性脑炎(autoimmune encephalitis,AE)
流行病学:AE患病比例约占脑炎病例的10%~20%,以抗NMDAR脑炎最常见,约占AE病例的54%~80%,其次为抗富含亮氨酸胶质瘤失活蛋白1(leucine-rich glioma-inactivated protein 1,LGI1)抗体相关脑炎与抗γ-氨基丁酸B型受体(γ-amino butyric acid type B receptor,GABABR)抗体相关脑炎等
临床表现:包括精神行为异常、认知障碍、近事记忆力下降、癫痫发作、言语障碍、运动障碍、不自主运动、意识水平下降与昏迷、自主神经功能障碍等
发病机制:自身抗体(抗NMDAR,抗LGI1抗体,抗GABABR抗体,抗CASPR2抗体,抗IgLON5抗体,抗AMPAR抗体,抗DPPX抗体,抗GABAAR抗体,抗mGluR5抗体,抗突触蛋白‑3α抗体,抗两性蛋白抗体,抗AK5抗体,抗Hu抗体,抗CV2抗体,.抗Ma2抗体,抗 Kelch 样蛋白 11(Kelch‑like protein 11)抗体)引起的相关损伤。
James A. Varley et al, Autoimmune encephalitis: recent clinical and biological advances,Journal of Neurology (2023) 270:4118–4131https://doi-org.libproxy1.nus.edu.sg/10.1007/s00415-023-11685-3
11.自身免疫性肝炎(Autoimmune hepatitis,AIH)
流行病学:多见于女性(70%),各年龄段、各种族均可发病。2 型 AIH 常见于儿童, 约 20%成人患者 60 岁后发病, 发病率为 0.1‰~0.2‰,常合并其他自身免疫性疾病。
临床表现:急性 AIH 的临床表现为黄疸、关节疼痛、食欲不振和乏力,肝组织活检可能是急性肝炎的表现;部分临床表现为急性肝炎的症状,但肝活检则为纤维化或肝硬化等慢性肝病的表现。AIH 也可能隐匿起病, 仅进展到失代偿期肝硬化后才有临床表现,常见于老年人。
发病机制:AIH 以缺乏对肝细胞抗原的免疫耐受为特征, 并最终导致由自身反应性 T 细胞介导的肝实质细胞损伤。在免疫发病机制方面,T 细胞起着至关重要的作用,且 CD4+ 和 CD8+T 细胞均参与了由 NK 细胞及γδT 细胞介导的免疫反应。B细胞产生自身抗体(AIH1 型相关的抗核抗体 ANA、抗平滑肌抗体(ASMA)、抗可溶性肝抗原/肝胰抗原抗体(抗-SLA)和抗中性粒细胞抗体(ANCA)以及与AIH2型相关的肝肾微粒体抗体(抗-KLM)和抗肝细胞溶质抗原抗体-1 (抗-LC1))。
Sirbe, C.; Simu, G.; Szabo, I.; Grama, A.; Pop, T.L. Pathogenesis of Autoimmune Hepatitis—Cellular and Molecular Mechanisms. Int. J. Mol. Sci. 2021, 22, 13578. https://doi-org.libproxy1.nus.edu.sg/10.3390/ ijms222413578
12.自身免疫性内耳疾病(Autoimmune inner ear disease,AIED)
流行病学:确切发病率不清,约1%听力减退或眩晕与AIED相关,20-50岁女性多见。
临床表现:局限性自身免疫损害,一般持续数周至数年,有波动性单侧或双侧感音神经性聋,检查提示耳蜗性,蜗后性或两者兼有的听力障碍,可伴有耳鸣,眩晕。
发病机制:环境因素、损伤、感染等致使内耳抗原暴露,产生自身免疫应答,损伤内耳。
Miwa T and Okano T (2022) Role of Inner Ear Macrophages and Autoimmune/Autoinflammatory Mechanisms in the Pathophysiology of Inner Ear Disease. Front. Neurol. 13:861992. doi: 10.3389/fneur.2022.861992
13.自身免疫性心肌炎(Autoimmune myocarditis)
流行病学: 确切发病率未知,约占猝死病例的10%。
临床表现:少数可完全无症状,轻者可表现为发热、咳嗽、腹泻等非特异性症状,重者可表现严重心律失常、心力衰竭、心源性休克甚至死亡。
发病机制:诱发因素(遗传、性别)与心肌损伤的特定触发因素(病毒感染、药物等)的共存,导致了隐性自身抗原的暴露和随后的炎症过程。
William Bracamonte-Baran et al, Cardiac Autoimmunity: Myocarditis. Adv Exp Med Biol. 2017 ; 1003: 187–221. doi:10.1007/978-3-319-57613-8_10.
14.自身免疫性卵巢炎(Autoimmune oophoritis)
流行病学:尚无确切数据。目前可知,原发性卵巢功能不全(primary ovarian insufficiency, POI)中约有4%存在自身免疫性卵巢炎,而自发性POI的年龄别发病率在35岁前约为1/250,40岁前约为1/100。
临床表现:卵巢功能不全的表现,如闭经、不孕、阴道萎缩等。
发病机制:机制尚不清楚,孤立性卵巢自身免疫性疾病在女性中很罕见,与其他自身免疫性疾病伴生,尤其是自身免疫性肾上腺疾病。
15.自身免疫性睾丸炎(Autoimmune orchitis)
流行病学:尚未有相关数据。
临床表现:原发性自身免疫性睾丸炎导致不育和无症状睾丸炎,没有任何全身性疾病,通常无症状。继发性自身免疫性睾丸炎的特征是有症状性睾丸炎和/或睾丸血管炎,并伴有全身性自身免疫性疾病,特别是血管炎。睾丸疼痛、红斑和/或肿胀。
发病机制:原发性和继发性自身免疫性睾丸炎的发病机制尚不清楚。睾丸炎症、感染或创伤可能诱导T细胞反应,产生促炎细胞因子,从而导致血液-睾丸-屏障通透性的改变、抗精子抗体(antisperm antibodies ,ASA)的产生和精母细胞和精子细胞的凋亡。已知ASA会导致精子的固定和/或凝集,这可能会阻碍精卵之间的相互作用,从而导致不育。
Silva, C.A.; Cocuzza, M.; Carvalho, J.F.; Bonfá, E. . (2014). Diagnosis and classification of autoimmune orchitis. Autoimmunity Reviews, 13(4-5), 431–434. doi:10.1016/j.autrev.2014.01.024
16.自身免疫性胰腺炎(Autoimmune pancreatitis,AIP)
流行病学:罕见的疾病,占慢性胰腺炎病例的2%~6%,多见于老年男性,大多﹥50岁。
临床表现:AIP起病隐匿,症状和体征缺乏特异性,容易与胰腺癌、胆管癌相混淆。主要临床表现为黄疸(61.31%)、腹痛(52.45%)、腹胀不适(34.78%)、体重减轻(22.62%);50.13%患者有胰腺外表现。血清学检查主要表现为IgG4(74.14%)、CRP(73.68%)、IgG(71.41%)、红细胞沉降率(67.34%)、总胆红素(62.44%)、ALT和AST(50.83%)及CA19-9(43.85%)水平明显升高,类风湿因子阳性(42.04%)。
发病机制:发病机制尚未明确,一般认为与遗传、免疫、环境等因素密不可分。自身免疫性胰腺炎1型(AIP-1),它被认为是与IgG4相关的多器官疾病的胰腺表现,另一种是自身免疫性胰腺炎2型(AIP-2),它被认为是一种与IgG4无关的胰腺特异性疾病。
自身免疫性胰腺炎1型。Nista, E.C.; De Lucia, S.S.; Manilla, V.; Schepis, T.; Pellegrino, A.; Ojetti, V.; Pignataro, G.; Zileri dal Verme, L.; Franceschi, F.; Gasbarrini, A.; et al. Autoimmune Pancreatitis: From Pathogenesis to Treatment. Int. J. Mol. Sci. 2022, 23, 12667. https://doi-org.libproxy1.nus.edu.sg/10.3390/ ijms232012667
17.自免疫性视网膜病变(Autoimmune retinopathy,AIR)
流行病学:罕见的视网膜病变,尚缺乏基于人群的流行病学数据。AIR只占三级眼科诊所所有病例的不到1%,平均发病年龄为55-65岁。
临床表现:以无痛性进行性视力下降、视网膜电图检查明显异常以及血清抗视网膜抗体检测阳性为主要临床特征。
发病机制:主要包括癌症相关性视网膜病变、黑色素瘤相关性视网膜病变以及非副肿瘤性自身免疫性视网膜病变等。
Parthopratim Dutta Majumder et al,An update on autoimmune retinopathy,Indian J Ophthalmol. 2020 Sep;68(9):1829-1837. doi: 10.4103/ijo.IJO_786_20.
18.自身免疫性荨麻疹(Autoimmune urticaria)
流行病学:慢性自发性荨麻疹 (chronic spontaneous urticaria, CSU)是临床上较常见的一种皮肤病,人群发病率0.3%~ 0.6%,而其中约50%与自身免疫因素相关。
临床表现:皮肤疾病,可发生在有或没有相关血管性水肿。
发病机制:自身过敏患者中,通过针对自身抗原的自身反应性IgE(例如10%~61%的 CSU患者存在针对甲状腺过氧化物酶(thyroid peroxidase ,TPO)的自身反应性IgE;部分患者有针对IL-24的IgE)交联FcεR1,促进肥大细胞/嗜碱性粒细胞脱颗粒。
Bracken SJ, Abraham S and MacLeod AS (2019) Autoimmune Theories of Chronic Spontaneous Urticaria. Front. Immunol. 10:627. doi: 10.3389/fimmu.2019.00627
19.急性运动轴索性神经病(acute motor axonal neuropathy,AMAN)
流行病学:好发年龄为青少年,15岁以下多见(64%)。随年龄升高,发病趋势下降。发病季节主要为夏季,多集中于7~9月份,患者绝大部分发生在农村。。
临床表现:运动神经受累的相关临床表现。
发病机制:是吉兰巴雷综合征(GuillainBarresyndrome,GBS)的一种新亚型,不同于经典GBS,即急性炎性脱髓鞘性多发性神经病(acuteinflammatorydemyelinatingpolyneuropathy,AIDP),其主要病变为前根、周围运动神经轴索不同程度变性,少有淋巴细胞浸润及脱髓鞘。
20.巴洛病(Baló disease)
流行病学:罕见的自身免疫性神经系统疾病。
临床表现:巴洛病(balo disease)又称为同心圆性硬化(concentric sclerosis)或同心层轴周性脑炎,是中枢神经系统脱髓鞘疾病的一种。一般亚急性或急性起病,半数有低热、乏力、头痛等前驱症状,起病1个月左右症状才较明显。首发症状多为性格和行为改变,表现为情感淡漠、交往困难,少语,可有癫痫发作、步态障碍、吞咽困难为首发症状的,国内报道的多为沉默寡言和头痛头晕乏力起病,以后才出现精神症状。本病可以出现脑部和各种症状和体征,但主要以精神异常和人格及行为改变为主,表现为情感淡漠、缄默、反应迟钝、发呆、无故发笑,有的因病情未控制呈去皮质状态,多数有尿便失禁,可有锥体束受累,肌张力增高,重复语占或失语等。。
发病机制:同心性硬化症的具体原因尚不清楚。根据所进行的研究,大多数医生认为它是一种自身免疫性疾病。损伤像同心圆一样,向外扩散,临床症状与累积的脑组织区域相关。
https://wellself.com/balo-disease-symptoms/
21. 白塞综合征(Behçet′s syndrome,BS)
流行病学:发病率1-11/10万人,伊朗等国高发,也有一些调查数据认为发病率在80/10万人。男女无差别,中位确诊年龄是42岁。
临床表现:血管炎为基础病理改变的慢性、复发性自身免疫/炎症性疾病,主要表现为反复发作的口腔溃疡、生殖器溃疡、葡萄膜炎和皮肤损害,亦可累及周围血管、心脏、神经系统、胃肠道、关节、肺、肾等器官。
发病机制:尚不完全清除。目前认为遗传和感染等引起的炎症是发病基础,中性粒细胞,NK细胞,Th1、Th17等免疫细胞参与。
Tong B, Liu X, Xiao J and Su G (2019) Immunopathogenesis of Behcet’s Disease. Front. Immunol. 10:665. doi: 10.3389/fimmu.2019.00665
22.寻常型天疱疮(pemphigus vulgaris,PV)
流行病学:PV是欧洲、日本和美国最常见的天疱疮亚型,地中海地区天疱疮发病率是其他国家的2-3倍。犹太人和吉普赛人发病率较高。以色列、芬兰每年的发病率分别为16/106和0.76/106。我国的研究数据表明,PV亦是天疱疮中最常见类型。
临床表现:先有口腔损害,然后出现皮损。颊黏膜和咽部最常见,表现为持续性、痛性糜烂或溃疡,明显影响进食;生殖器黏膜、眼结膜受累次之。皮损表现为松弛性水疱和大疱,多出现在正常皮肤表面,水疱易破,形成不断扩大的糜烂面,尼氏征阳性,多数患者没有瘙痒。皮损好发于胸背部、面部、头部、腋窝、腹股沟、臀部等。。
发病机制:抗桥粒芯糖蛋白(desmoglein,Dsg)抗体导致表皮细胞间的连接结构破坏,导致临床出现水疱、大疱。
23. 大疱性类天疱疮(bullous pemphigoid,BP)
流行病学:老年人多见,偶见于儿童和青少年。
临床表现:紧张性水疱和大疱,尼氏征阴性,有不同程度的瘙痒,多数不伴黏膜损害。
发病机制:BP患者血清中产生针对皮肤基底膜带的循环自身抗体,包括抗表皮基底膜抗原230(BP230, BPAG1)、180 (BP180,BPAG2)两种主要自身抗体。抗BP230的致病作用尚待进一步研究。抗BP180抗体可直接与皮肤基底膜的半桥粒蛋白BP180胞外区域的膜近端非胶原16A区域(BP180 NC16A)结合,激活补体,趋化炎症细胞到达炎症部位,释放蛋白水解酶,从而引起水疱和大疱。此外,药物等因素可能与BP发病相关。
Genovese G, Di Zenzo G, Cozzani E, Berti E, Cugno M and Marzano AV (2019) New Insights Into the Pathogenesis of Bullous Pemphigoid: 2019 Update. Front. Immunol. 10:1506. doi: 10.3389/fimmu.2019.01506
24.巨大淋巴结增生症(Castleman disease,CD)
流行病学:发病率约为1/50000。
临床表现:淋巴结受累,分为单中心型CD(unicentric CD, UCD)和多中心型CD(multicentric CD, MCD)。仅有同一淋巴结区域内一个或多个淋巴结受累的CD被定义为UCD。大多数UCD患者无伴随症状,少数UCD患者伴淋巴结压迫症状、全身症状(如发热、盗汗、体重下降、贫血等)或合并副肿瘤天疱疮、闭塞性细支气管炎、血清淀粉样蛋白A型(AA)淀粉样变等
有多个(≥2个)淋巴结区域受累(淋巴结短径需≥1 cm)的CD为MCD。与UCD不同,除淋巴结肿大外,MCD患者往往还伴有发热、盗汗、乏力、体重下降、贫血、肝功能不全、肾功能不全、容量负荷过多(全身水肿、胸水、腹水等)等全身表现。。
发病机制:尚未阐明。可能机制是促炎症反应蛋白导致B淋巴细胞和浆细胞增殖,血管内皮生成因子(vascular endothelial growth factor, VEGF)释放,从而引起血管生成,促进肿瘤细胞增生,并进一步增加肿瘤细胞分泌的各种细胞因子,从而使MCD患者的病情恶化。
Hazem E El-Osta, Razelle Kurzrock. Castleman's disease: from basic mechanisms to molecular therapeutics, Oncologist . 2011;16(4):497-511. doi: 10.1634/theoncologist.2010-0212.
25.乳糜泻(Celiac disease)
流行病学:在世界大部分地区,乳糜泻在成人中的患病率大致在 1/100 到 1/300 之间,男女比 1: 2,17%的女性病人在妊娠期或产褥期可表现临床重症发作。
临床表现:麸质反应临床表现的其中一种,主要为胃肠道症状(腹泻,营养不良,体重减轻,脂肪泻及低蛋白血症继发的水肿),可有消化道症状(腹痛,胃食管反流症状,呕吐,便秘, 肠易激综合征样症状,腹胀,肠鸣等);或非消化道症状,及所谓的肠外症状(没有胃肠道症状,这些患者通常表现单一症状或较少症状)。部分可无症状。
发病机制:抗原提呈细胞HLA-DQ2或-DQ8结合谷蛋白,并呈递给T细胞,导致抗谷蛋白T细胞反应,释放IFN-γ和可能的IL-21,导致上皮损伤。固有层中IL-15和IFN-α的上调可诱导树突状细胞获得促炎表型。乳糜泻的先天免疫系统调控异常,因为上皮内淋巴细胞通过重编程获得自然杀伤表型,其特征是NKG2D和CD94/NKG2C受体的上调,这些受体识别上皮细胞上的MICA、MICB和HLA-E介导组织损伤。IL-15上调NK受体,促进T细胞受体非依赖性杀伤,并阻断Foxp3+调节性T细胞对上皮内淋巴细胞的保护作用。最后,体液免疫系统产生谷氨酸特异性抗体,介导全身表现,特别是疱疹样皮炎。
Sonia S. Kupfer and Bana Jabri.Celiac Disease Pathophysiology. Gastrointest Endosc Clin N Am. 2012 October ; 22(4): . doi:10.1016/j.giec.2012.07.003.
26. 慢性炎性脱髓鞘性多发性神经根神经病
(chronic inflammatory demyelinating polyradiculoneuropathy,CIDP)
流行病学:年患病率(0.67~10.30)/10万,年发病率(0.15~10.60)/10万。各个年龄均可发病,高峰期在 40~60岁,也有儿童甚至新生儿发病的报道,男性略多于女性。
临床表现:隐匿起病,症状进展至少达8周以上,可有复发缓解过程,主要表现为符合周围神经分布的肢体无力和感觉异常,脑神经受累较少,极少累及自主神经或呼吸功能。
发病机制:CIDP是一个主要由T细胞介导的自身免疫性疾病,B细胞参与其中。T细胞和B细胞介导的炎症都会导致神经元损伤和功能障碍。
到目前为止,只有少数自身抗体被鉴定出与CIDP相关,如神经束蛋白140、155和186等。
Dziadkowiak, E.; Waliszewska-Prosół, M.; Nowakowska-Kotas, M.; Budrewicz, S.; Koszewicz, Z.; Koszewicz, M. Pathophysiology of the Different Clinical Phenotypes of Chronic Inflammatory Demyelinating Polyradiculoneuropathy (CIDP). Int. J. Mol. Sci. 2022, 23, 179. https:// doi.org/10.3390/ijms23010179
27. 慢性无菌性骨髓炎
(chronic nonbacterial osteomyelitis,CNO)
流行病学:最初称为慢性复发性多灶性骨髓炎(chronic recurrent multifocal osteomyelitis,CRMO),估计年发病率为4/1000000,可见于所有年龄段的儿童,发病高峰为8~12岁,大多研究显示女童发病多于男童。
临床表现:可表现为单灶性病变,也可表现为多灶性,起病隐匿,可以表现为骨关节痛、反复发热,主要累及骨骼,不治疗或者治疗不及时可以造成骨质破坏甚至病理性骨折。
发病机制:发病机制尚不清楚。在CRMO患者的单核细胞中,ERK1/2信号通路受损导致IL-10和IL-19表达失败。IL-10和IL-19的表达减少有助于炎症小体的激活和IL-1β的释放。促炎细胞因子IL-1β、IL-6、IL-20和TNFα增加了破骨细胞前体细胞上的RANK受体与其可溶性配体RANKL的相互作用,诱导破骨细胞的激活和分化。
Hofmann et al. The molecular pathophysiology of chronicnon-bacterial osteomyelitis (CNO)—a systematic review.Molecular and Cellular Pediatrics (2017) 4:7 DOI 10.1186/s40348-017-0073-y
28. 嗜酸性肉芽肿性多血管炎
(eosinophilic granulomatosis with polyangiitis ,EGPA)
流行病学:1951年由 Churg 和 Strauss报道,又称为Churg-Strauss综合征(Churg-Strauss Syndrome,CSS)。国外报道的总患病率为10.7-13.0/百万,年发病率为0.5-6.8/百万。支气管哮喘人群中 EGPA 的发病率为0-67/百万,年发病率则高达64.4/百万,远高于总人群中 EGPA 的发病率。我国尚缺乏流行病学资料。
临床表现:EGPA 可累及鼻窦、肺、皮肤、神经系统、心脏、胃肠道、肾脏等多个脏器,其中绝大多数患者存在哮喘和(或)变应性鼻炎。
发病机制:织中嗜酸粒细胞增多、浸润及中小血管的坏死性肉芽肿性炎症,属于抗中性粒细胞胞质抗体( anti-neutrophil cytoplasmic antibodies ,ANCA) 相关性系统性血管炎。
Fagni F, Bello F and Emmi G (2021) Eosinophilic Granulomatosis With Polyangiitis: Dissecting the Pathophysiology. Front. Med. 8:627776. doi: 10.3389/fmed.2021.627776
29.Cogan综合征(Cogan’s syndrome)
流行病学: 非常罕见的自身免疫性内耳病,见于年轻人,80%的病例为14~47岁。
临床表现:眼睛前部(角膜)反复发炎,常伴有发烧、不适、体重减轻、头晕(眩晕)和耳鸣,耳聋等症状。如果不加以治疗,它会导致听力损失和失明。
发病机制: 机制尚不明确的自身免疫性疾病,血清等可见多种自身抗体。
30.冷凝集素病(Cold agglutinin disease, CAD)
流行病学:CAD年发病率约为1/100万,占所有自身免疫性溶血性贫血(AIHA)的13%~15%。
临床表现:冷抗体型自身免疫性溶血性贫血(cAIHA)中的重要类型,临床表现为冷凝集素(CA)介导的溶血性贫血及周围循环症状,包括原发性冷凝集素病(CAD)和继发性冷凝集素综合征(CAS)。
发病机制:B细胞产生的自身抗体,低温时凝集红细胞启动补体介导的溶血。
Sigbjørn Berentsen ,Cold agglutinin disease,Hematology Am Soc Hematol Educ Program. 2016 Dec 2;2016(1):226-231.
31.母体自身抗体相关先天性心脏传导阻滞(MCHB)
流行病学:新生儿MCHB的总体发生率约1/20 000,MCHB总体死亡率为15%~20%。
临床表现:房室传导阻滞的临床表现,完全性先天性房室传导阻滞一旦发生往往成为永久性,90%需要置入永久性心脏起搏器。
发病机制:母体内存在的抗SSA/Ro和抗SSB/La抗体通过胎盘传输给胎儿,损伤心脏传导系统,造成传导异常。
Ambrosi and Wahren-Herlenius,Congenital heart block: evidence for a pathogenic role of maternal autoantibodies Arthritis Research & Therapy 2012, 14:208 http://arthritis-research.com/content/14/2/208
在第一步中,抗Ro52抗体可能与参与钙调节的胎儿心脏分子发生交叉反应,并启动心脏传导障碍,检测为一级房室(AV)传导阻滞。钙稳态的长时间破坏可能导致胎儿心脏凋亡增加,随后Ro和La自身抗原暴露于循环的母体抗Ro/La抗体。巨噬细胞吞噬调理后的凋亡碎片,可能导致产生促炎症细胞因子,连同抗体沉积和补体成分增加,将在胎儿心脏产生持续的促炎症反应,最终导致永久性损伤和完全的房室阻滞。
32.病毒性心肌炎(viral myocarditis)
流行病学: Covid-19疫情之前,估计全球心肌炎发病率为每年每1-10/100,000人,最高危人群是20~40岁人群,男性高发。在接受免疫检查点抑制剂治疗的晚期癌症患者中,心肌炎发病率为1.14%。在Covid-19疫情期间,每1,000例因Covid-19住院患者中有2.4例确诊或高度疑似心肌炎。
临床表现:肠道病毒(尤其是柯萨奇B病毒)、腺病毒、巨细胞病毒、EB病毒和流感病毒等感染引起心肌炎,心脏功能受损,包括收缩、舒张功能减低和心律失常。少数患者进入慢性期,表现为慢性持续性及突发加重的炎症活动,心肌收缩力减弱、心肌纤维化、心脏扩大。
发病机制:除了病毒感染的直接损伤之外,自身免疫也是其中一个机制。
Lasrado, Ninaad; Reddy, Jay . (2020). An overview of the immune mechanisms of viral myocarditis. Reviews in Medical Virology, (), –. doi:10.1002/rmv.2131
由于病毒的溶细胞特性,细胞内和表面的心脏抗原可以被释放,从而诱导形成自身反应性T细胞和抗体,并可以浸润心脏。另外,来自死亡的感染心肌细胞的抗原也可以被驻留的APC吞噬,并通过交叉途径诱导自我反应性T细胞反应。自身抗体通过补体激活促进组织破坏,而自身反应性CD4和CD8 T细胞分别通过分泌细胞因子和细胞溶解机制介导组织破坏。另外,CVB3蛋白质组可能具有类似于心脏抗原的序列,这种拟态表位可以通过产生交叉反应的T细胞和/或自身抗体反应导致慢性心肌炎。在所有这些情况下,随着炎症的发生,新的抗原有可能由于表位的扩散而周期性地释放。这种恶性循环的持续可能是CVB3感染中发生慢性心肌炎的关键机制。
33. 系统性硬化症(systemic sclerosis,SSc)
流行病学:SSc的发病高峰在45~65岁,儿童发病相对少见,女性好发,男:女为1∶4~1∶6。
临床表现:多脏器受累的自身免疫性结缔组织病,除皮肤受累外,亦可影响内脏(肺、心血管、肾脏、消化道等)。男性SSc患者往往病情较重,更易出现弥漫性皮肤病变、指端溃疡和肺动脉高压(pulmonary arterial hypertension,PAH),预后相对较差。
发病机制:SSc的发展和发病机制是由血管系统、免疫细胞和成纤维细胞之间复杂的相互作用诱导和加强的,随后导致血管病变、炎症、自身免疫和改变的细胞外基质(ECM)的过度积累。早期血管损伤导致内皮细胞凋亡、免疫细胞浸润和小血管丢失。这些过程释放细胞因子、DAMPs和ROS,激活天然免疫和适应性免疫系统的细胞。它们释放多种促炎和纤维生成细胞因子。B细胞分泌针对细胞核和其他几种抗原的自身抗体,并可能参与组织损伤。驻留成纤维细胞的激活是由几种纤维化细胞因子引起的。这些也可以导致(前)脂肪细胞、内皮细胞和间充质干细胞转分化成肌成纤维细胞。肌成纤维细胞分泌高水平的ECM成分进入受影响的组织,使受累组织严重硬化和僵硬。成纤维细胞表面表达的整合素可以感知到刚度的增加,整合素诱导信号,在恶性循环中进一步激活,最终导致过度的ECM沉积和凋亡。
ROSENDAHLET AL.Pathophysiology of systemic sclerosis (scleroderma),Kaohsiung J Med Sci. 2022 Mar;38(3):187-195. doi: 10.1002/kjm2.12505.
34. 炎症性肠病(Inflammatory Bowel Disease,IBD)
流行病学:一些文献发表的数据,黑龙江省大庆市IBD的标化发病率为1.77/10万,广东省中山市的IBD标化发病率为3.14/10万。发病高峰年龄为20~49岁,性别差异不明显(男女比约为1.0∶1~1.3∶1)
临床表现:持续或反复发作的腹泻、黏液脓血便伴腹痛、里急后重和不同程度的全身症状,病程多在4~6周以上。可有皮肤、黏膜、关节、眼、肝胆等肠外表现。黏液脓血便是溃疡性结肠炎最常见的症状。不超过6周病程的腹泻需要与多数感染性肠炎相鉴别。
发病机制:IBD的发生和病程受到多种因素的影响,包括宿主的遗传易感性、肠道菌群、其他环境因素和宿主的免疫系统。
Arthur Kaser et al, Inflammatory Bowel Disease, Annu Rev Immunol. 2010; 28: 573–621.doi: 10.1146/annurev-immunol-030409-101225
35.疱疹样皮炎(dermatitis herpetiformis,DH)
流行病学:多发于携带HLA-DQ2和HLA-DQ8等位基因的高加索人群。
临床表现:DH被认为是乳糜泻(celiac disease,CD)的特定皮肤表现,典型临床表现为头皮、肘膝关节伸侧、背部以及臀部等部位出现对称性、多形性丘疹、水疱,常伴瘙痒症状。
发病机制:针对谷氨酰胺转移酶(transglutaminase ,TG)的自身抗体(IgA),主要是针对TG2和TG3。
Kaunisto, H.; Salmi, T.; Lindfors, K.; Kemppainen, E. Antibody Responses to Transglutaminase 3 in Dermatitis Herpetiformis: Lessons from Celiac Disease. Int. J. Mol. Sci. 2022, 23, 2910. https://doi-org.libproxy1.nus.edu.sg/10.3390/ ijms23062910
36.皮肌炎(Dermatomyositis,DM)
流行病学:双峰年龄分布:儿童和年龄 >40 岁的成人,国外报告成人皮肌炎的年发病率为(5~10)/100万,男女比约为1∶2,而国内成人皮肌炎的发病率尚不明确。
临床表现:以肌无力和多器官受累为主要特征的异质性疾病,主要包括皮肌炎(dermatomyositis)、抗合成酶综合征、免疫介导的坏死性肌病、多发性肌炎、包涵体肌炎和重叠性肌炎等亚型。成人伴发恶性肿瘤的风险升高。
发病机制:起始事件是补体C3激活,形成C3b和C4b。随后就形成了新抗原C3bNEO和C5b-C9膜攻击复合物(MAC)。细胞膜攻击血管壁上的复杂沉积物,引起炎症。肌纤维随后发生缺氧损伤,导致肌纤维萎缩,特别是在最遥远和远离血管供应的周围的纤维。随着时间的推移,毛细血管密度降低,肌肉纤维开始发生坏死和变性。
37. 视神经脊髓炎谱系疾病(neuromyelitis optica spectrum disorders ,NMOSD)
流行病学: 在世界各地区接近,约为(1~5)/10万,但在非白种人群如亚洲、拉丁美洲、非洲和北美洲(指美国原住民)等患病率较高。我国NMOSD的年均发病率为0.278/10万,其中成人为0.374/10万,儿童为0.075/10万
临床表现: 急性或亚急性起病,可迅速进展,80%~90%为复发病程,临床事件间隔时间短则数日,长则数十年。少数为单相病程,例如孤立的视神经炎可存在数月至数年。临床症状与受累区域相关,如视神经炎,急性脊髓炎,急性脑干综合征,急性间脑综合征,大脑综合征等。
发病机制: 病因及发病机制尚不完全清楚,多数人认为NMO患者血清中存在NMO-IgG,其靶抗原是位于星形胶质细胞足突上的水通道蛋白4(AQP4),AQP4-Ab与AQP4特异性地结合后,产生一系列免疫激活反应,导致包括轴索和少突胶质细胞在内的白质和灰质的损伤。
Edgar Carnero Contentti and Jorge Correale,Neuromyelitis optica spectrum disorders:from pathophysiology to therapeutic strategies,Carnero Contentti and Correale Journal of Neuroinflammation (2021) 18:208 https://doi-org.libproxy1.nus.edu.sg/10.1186/s12974-021-02249-1
38.皮肤型红斑狼疮(cutaneous lupus erythematosus,CLE)
流行病学:目前关于CLE患病率的有效数据较少。据报道,20%的CLE患者在3~5年内会转变为SLE。多达30%的CLE患者会发展出一种以上的亚型。CLE对发于30~40岁人群,男女比率远低于SLE。在所有SLE患者中,3/4的患者在疾病过程中出现皮肤损伤,1/4的患者以皮肤表现为首发症状。瑞典的一项研究报道CLE的发病率为4/10万人。在CCLE各亚型中,DLE最常见,占 80%。DLE在非裔美国人中最常见,而SCLE主要发生在浅肤色的欧洲种族中,CHLE和LET也主要发生于欧洲。
临床表现:CLE按照临床表现和组织病理学特点可分为以下类型:①急性CLE(acute cutaneous lupus erythematosus,ACLE),包括局限性和泛发性;②亚急性CLE(subacute cutaneous lupus erythematosus,SCLE),包括环形红斑型和丘疹鳞屑型;③慢性CLE(chronic cutaneous lupus erythematosus,CCLE),包括局限性和播散性盘状红斑狼疮(discoid lupus erythematosus,DLE)、疣状红斑狼疮(verrucous lupus erythematosus,VLE)、肿胀性红斑狼疮(tumid lupus erythematosus,TLE)、深在性红斑狼疮(lupus erythematosus profundus,LEP)、冻疮样红斑狼疮(chilblain lupus erythematosus,CHLE)、Blaschko线状红斑狼疮(Blaschko linear lupus erythematosus,BLLE)
发病机制:病理生理学上,CLE被认为是一种IFN驱动的自身免疫性皮肤病,其特征是细胞毒性病变炎症,主要激活TLR非依赖性的先天免疫通路。在相应的遗传背景下,触发因素会导致细胞应激,进而导致细胞凋亡。由于几种缺陷机制(吞噬作用减少、DNAse/TREX1缺陷、IFN过度激活),导致坏死发生,释放DAMPs(如内源性核酸、HMGB1)、自身抗原如Ro52和细胞因子如CXCL趋化因子、白介素和IFN的不良反应。树突状细胞感知潜在的自身抗原,并将其呈现给附近淋巴结的淋巴细胞。这导致淋巴细胞分化,随后对角质形成细胞毒作用,以及产生自身抗体。被招募的pDCs在识别释放的核酸后被刺激表达I型和III型IFN,从而放大病变信息。
D. Niebel et al. Cutaneous Lupus Erythematosus: An Update on Pathogenesis and Future Therapeutic Directions,American Journal of Clinical Dermatology (2023) 24:521–540 https://doi-org.libproxy1.nus.edu.sg/10.1007/s40257-023-00774-8
39. 心肌梗死后综合征(postmyocardial infarction syndrome, PMIS)/Dressler综合征
流行病学:发病率占急性心肌梗死的1%~5%
临床表现:低热、乏力和胸痛,胸痛以左侧更为多见;其后可逐渐出现呼吸困难、食欲减低、肢体水肿等表现。
发病机制:原因尚不清楚,被认为是免疫介导的。抗心肌抗体在患者的血液中升高。然而,目前尚不清楚这些抗体是该综合征的病因还是其结果。
40.子宫内膜异位症(Endometriosis)
流行病学:约10%的生育年龄妇女患有子宫内膜异位症(简称内异症),即全球约有1.76亿妇女为内异症患者;20%~50%的不孕症妇女合并内异症,71%~87%的慢性盆腔疼痛妇女患有内异症。
临床表现:痛经、不孕症和慢性盆腔痛
发病机制:EMS是一种全身性自身免疫性疾病,其特点是子宫内膜异位病灶局部炎症和免疫失调,炎症及其继发纤维化,可导致包括患者盆腔疼痛、消化系统或泌尿系统症状及不孕不育等一系列临床表现。
Philippa T K Saunders , Andrew W Horne,Endometriosis: Etiology, pathobiology, and therapeutic prospects,Cell. 2021 May 27;184(11):2807-2824. doi: 10.1016/j.cell.2021.04.041.
41.混合型冷球蛋白血症(Mixed cryoglobulinemia,MC)
流行病学:一种罕见的疾病,没有足够的流行率的流行病学研究。地域差异大,有报道南欧高于北欧和北美。
临床表现:与受累脏器有关:紫癜样皮疹,皮肤溃疡或坏死,网状青斑或寒冷相关的荨麻疹、紫绀及雷诺现象等;周围神经病;存在肌痛和关节肿痛等症状;出现肾功能不全(血清肌酐定量>132 μmol/L)和(或)24 h尿蛋白>0.5 g和(或)尿潜血阳性,且能除外其他肾脏疾病,或经肾脏活检病理证实为冷球蛋白相关肾小球肾炎;冠状动脉病变或心肌病变;闭塞性细支气管炎、肺间质病变、弥漫性肺泡出血。
发病机制:冷球蛋白(cryoglobulin)是一种低温下会出现沉淀、复温至37 ℃后又能重新溶解的免疫球蛋白。冷球蛋白血症分为3型:Ⅰ型由单纯的单克隆免疫球蛋白组成;Ⅱ型由单克隆免疫球蛋白与多克隆免疫球蛋白组成;Ⅲ型由多克隆IgM和多克隆IgG组成。
混合型(II型或III型)冷球蛋白血症是一个多因素和多步骤的发病过程:远程事件包括感染因子,主要是HCV,易感宿主因素,以及可能的未知环境/毒性因素。
病毒抗原(如HCV核心抗原、包膜E2、NS3、NS4、NS5A蛋白)可能通过特定的淋巴细胞受体,对宿主免疫系统施加慢性刺激。
易感的宿主因素可能包括特定的HLA等位基因、代谢和激素条件。其主要后果是“良性”b细胞增殖,产生多种自身抗体,其中包括类风湿因子(RF)和低温和非冷沉淀免疫复合物,引起相应器官的损伤。
Bcl2原癌基因的激活,延长B细胞存活,可能是其他遗传畸变的易感条件,这可能导致B细胞淋巴瘤和其他恶性肿瘤。恶性肿瘤在部分患者可见,作为晚期并发症。
Clodoveo Ferri,Mixed cryoglobulinemia,Orphanet J Rare Dis. 2008 Sep 16:3:25. doi: 10.1186/1750-1172-3-25.
42. 自身免疫性溶血性贫血(autoimmune hemolytic anemia, AIHA)
流行病学:国外资料显示AIHA的年发病率为(0.8~3.0)/10万,国内尚无AIHA流行病学的数据
临床表现:贫血相关临床表现。自身抗体与红细胞结合所需的最适温度分为温抗体型(wAIHA)、冷抗体型(cAIHA)和温冷抗体混合型(mAIHA)。前文所述CAD属于cAIAH。
AIAH诊断(Berentsen S, Fattizzo B and Barcellini W (2023) The choice of new treatments in autoimmune hemolytic anemia: how to pick from the basket? Front. Immunol. 14:1180509. doi: 10.3389/fimmu.2023.1180509)
发病机制:机体免疫功能紊乱、产生自身抗体、红细胞破坏加速(溶血)超过骨髓代偿时发生的贫血。
43. 原发免疫性血小板减少症(primary immune thrombocytopenia, ITP)
流行病学:国外报道的成人ITP年发病率为(2~10)/10万,60岁以上老年人是高发群体,育龄期女性略高于同年龄组男性。国内尚缺乏相关数据。
临床表现:差异大,无症状血小板减少、皮肤黏膜出血、严重内脏出血、致命性颅内出血均可发生。
发病机制:血小板自身抗原免疫耐受性丢失,导致体液和细胞免疫异常活化,共同介导血小板破坏加速及巨核细胞产生血小板不足
Singh, A.; Uzun, G.; Bakchoul, T. Primary Immune Thrombocytopenia: Novel Insights into Pathophysiology and Disease Management. J. Clin. Med. 2021, 10, 789. https://doi-org.libproxy1.nus.edu.sg/10.3390/ jcm10040789
44.Evans综合征(Evans syndrome,ES)
流行病学:一种罕见病,发病率为1.8/100万,患病率为21.3/100万。
临床表现:同时存在AIAH和免疫性血小板减少症(immune thrombocytopenia, ITP)称为Evans综合征。因而临床表现为不同程度的贫血和出血。
发病机制:B细胞产生自身抗体,攻击自身红细胞、血小板和白细胞。
45.纤维肌痛综合征(Fibromyalgia,FM)
流行病学:普通人群FM的患病率为2%~4%,发病率逐年升高。
临床表现:多部位疼痛、重度疲乏、 僵硬感、睡眠障碍、认知障碍以及心理问题
发病机制:病因和发病机制目前仍不清楚,压力,肥胖,遗传等均被认为是危险因素。中枢敏化是FM发病的主要机制之一,其他方面如神经递质失衡、神经功能异常、下丘脑-垂体-靶腺轴异常等也可能与其发病相关。
也有一些研究者认为,自身免疫性反应引起神经炎症参与其中。例如anti-68/48 kD 和 anti-45 kD被认为是FM可能的标志物(Nishikai M, Tomomatsu S, Hankins RW, et al. Autoantibodies to a 68/48 kDa protein in chronic fatigue syndrome and primary fibromyalgia: a possible marker for hypersomnia and cognitive disorders. Rheumatology 2001;40:806–10)。抗核抗体也见于部分FM患者。
Varvara A Ryabkova et al, Neuroimmunology: What Role for Autoimmunity, Neuroinflammation, and Small Fiber Neuropathy in Fibromyalgia, Chronic Fatigue Syndrome, and Adverse Events after Human Papillomavirus Vaccination?,Int J Mol Sci. 2019 Oct 18;20(20):5164. doi: 10.3390/ijms20205164.
46.特发性肺纤维化(idiopathic pulmonary fibrosis,IPF)
流行病学:好发于中老年男性人群
临床表现:进行性加重的呼吸困难,伴限制性通气功能障碍和气体交换障碍,导致低氧血症、甚至呼吸衰竭,预后差,其肺组织学和胸部高分辨率CT(HRCT)表现为普通型间质性肺炎(UIP)。
发病机制:特发性肺纤维化是一种进行性的、最终致命的慢性间质性肺疾病,其特征是细胞外基质沉积增加。
重复的肺泡上皮损伤触发了纤维化的早期发展。这些损伤,加上伤口修复失调和成纤维细胞功能失调,导致终末期肺纤维化中持续的组织重塑和纤维化。
IPF的确切病因尚不清楚,但所有的纤维化阶段都伴随着先天和适应性免疫反应。炎症作为IPF病因学中的一个重要组成部分的作用是有争议的,有时被视为纤维化的一种附带现象。
关于巨噬细胞的作用、T细胞和B细胞耐受性的丧失,导致IPF的自身免疫反应,以及免疫细胞与(myo)成纤维细胞的相互作用是新的研究方向。
P. Heukels et al.Inflammation and immunity in IPF pathogenesis and treatment,Respiratory Medicine 147 (2019) 79–91
47.巨细胞动脉炎(Giant cellarteritis,GCA)
流行病学:好发于50岁以上人群,在欧美白种人中发病率为10~20/10万,高于亚洲人群(日本报道为1.47/10万),男女性别比为1:2~3。
临床表现:与全身炎症或血管损伤引起的组织缺血相关,前驱症状包括发热、消瘦、乏力、体重下降、关节/肌肉酸痛等非特异性表现,典型的临床症状表现为头痛、头皮压痛、颞动脉触痛、间歇性下颌运动障碍、视觉障碍以及肢体跛行,其中头痛具有特征性,表现为新发生的、偏侧、双侧颞部剧烈疼痛,呈刀割样、烧灼样,持续性或间歇性发作,约半数以上患者以头痛为首发症状。较为严重的并发症是不可逆的视觉丧失及脑血管事件。
发病机制:原因不明的几乎全身血管均可受累的系统性血管炎。主要侵犯大、中动脉,病变呈节段性、坏死性,组织病理学呈肉芽肿样炎症。
Cornelia M. Weyand, MD, PhD and Jörg J. Goronzy, MD, PhD. The Immunology of Giant Cell Arteritis. Circ Res. 2023 January 20; 132(2): 238–250. doi:10.1161/CIRCRESAHA.122.322128
高危个体出生时就有遗传风险决定因素,主要发生在HLA。发病过程有3个检查点:
检查点1:区分免疫表型(NOTCH1+CD4+T细胞的扩增)存在于初始T细胞区室中,表明自我耐受性的丧失。保护性T调节细胞由于过度活跃的NOTCH信号而失效。在前GCA后期,骨髓释放活化的髓系细胞(中性粒细胞、单核细胞),触发肝脏急性期反应和风湿性多肌痛(PMR)。
检查点2:GCA随着组织耐受性的破坏而临床表现明显。单核细胞和中性粒细胞突破保护性内皮屏障,T细胞随后侵入血管壁。
检查点3:T细胞和巨噬细胞形成肉芽肿性病变。
48. 风湿性多肌痛(polymyalgia rheumatica,PMR)
流行病学:我国尚无PMR流行病学调查资料,但临床上不少见。主要好发于50岁以上人群,50岁以下人群发病少见,随年龄增长,发病率逐渐升高,发病年龄峰值70~80岁左右;女性、北欧后裔发病率较高,女性较男性多2~2.5倍;PMR在北欧人及有北欧血统人中更常见,而南欧人中不太常见,亚洲人、非洲人、非裔美国人和西班牙裔人群中亦并不常见。PMR患病率为0.37%~1.53%。GCA患者中40%~60%合并PMR,PMR患者中约15%合并GCA。
临床表现:以颈部、肩胛带和骨盆带肌肉疼痛、晨僵,红细胞沉降率(ESR)升高,伴或不伴发热等全身反应为表现的综合征。
发病机制:自身炎症性疾病或自身免疫病,其发病机制涉及遗传易感性、环境(如季节、感染等)、年龄、免疫系统异常等因素。IL-6在发病中有极其重要作用。
Lundberg IE, Sharma A, Turesson C, Mohammad AJ. An update on polymyalgia rheumatica.J Intern Med. 2022 Nov;292(5):717-732. doi: 10.1111/joim.13525. Epub 2022 Jun 11.
49.巨细胞性心肌炎(Giant cellmyocarditis)
流行病学:罕见的致命性心肌炎,国内报道较少。尸检得到的GCM发病率分别为0.023%(英国,1965年)、0.007%(日本,1985年)和0.051%(印度,2012年)。GCM的发病年龄在16~70岁,多发生在中青年,平均年龄42岁。
临床表现:大多呈急性病程,数周内恶化,通常表现为急性心力衰竭,为暴发性心肌炎的一种特殊类型。
发病机制:病因仍在研究中,其发病是一个多因素共同参与的复杂过程,包括炎症、自身免疫和基因等。很多因素通过共同通路激活了自身免疫反应,诱发了GCM。20%的GCM病例发生在有自身免疫疾病的患者中。GCM可合并炎症性肠病、甲状腺炎、胸腺瘤及重症肌无力、系统性红斑狼疮、干燥综合征、淋巴瘤和药物超敏反应。
50. 格雷夫斯病(Graves’ disease,GD)
流行病学: Graves 病年平均发病率约为 20-50 例/10 万人。我国 31 省碘营养与甲状腺疾病流行病学调查显示,临床甲亢、亚临床 甲亢以及 graves 病的患病率分别为 0.78%、0.44%、0.53%。Graves 病可累及任何年龄, 以 20-50 岁高发。女性和男性的罹患风险分别为 2%和 0.2%,男女比约为1:10。
临床表现:Graves 病会影响多个器官,出现多系统损伤症状。皮肤多汗、温暖、光滑、可有瘙痒;眼球突出,上下眼睑距离增宽(看上去炯炯有神);心慌,心率增快,血压升高,可导致房颤甚至心力衰竭;血脂降低,体重下降,血糖升高;呼吸困难,活动后明显;食欲亢进、大便次数增多是突出表现;贫血,白细胞、血小板减少;尿频,夜尿增多,女性月经周期延长、闭经、不孕;男性乳房发育、性欲下降、勃起功能障碍、精子减少、不育;骨质疏松,容易骨折,手抖、焦虑、烦躁、容易发怒、情绪不稳;老年患者可能表现为情感淡漠;儿童患者表现为注意力不集中、学习成绩下降;肌力下降、肌肉萎缩;部分男性患者在饱餐、疲劳、紧张、饮酒、运动后可出现双下肢无力、行走障碍等情况。
发病机制:格雷夫斯病(病因尚不清楚)时,免疫系统会产生促甲状腺激素受体抗体(TSHRAb) ,从而导致分泌过多的甲状腺激素(甲状腺功能亢进症)。
Davies, Terry F.; Andersen, Stig; Latif, Rauf; Nagayama, Yuji; Barbesino, Giuseppe; Brito, Maria; Eckstein, Anja K.; Stagnaro-Green, Alex; Kahaly, George J. (2020). Graves’ disease. Nature Reviews Disease Primers, 6(1), 52–. doi:10.1038/s41572-020-0184-y
51. 狼疮肾炎(lupus nephritis,LN)
流行病学:人群发病率为30.13~70.41/10万人,是SLE最常累及的器官,40%~60%的SLE患者起病初即有狼疮肾炎。我国LN的发生存在地域差异,LN在SLE肾脏损伤中的比例随着纬度的降低而增加,表明环境因素在LN的发生中发挥重要作用。
临床表现:临床表现轻重不一,轻者仅有少量蛋白尿和(或)血尿,重者出现肾病综合征,或快速进展性肾小球肾炎。肾脏病理改变更加多样化,病变轻者可为肾小球病变轻微,重者可表现为弥漫增生性肾炎,甚至新月体性肾炎。
发病机制:循环或原位免疫复合物沉积引起肾脏损伤所致,少部分SLE通过非免疫复合物途径(如狼疮间质性肾炎),或肾血管病变损伤肾脏。遗传因素在SLE和LN的发生和发展中起着重要的作用
发病机制及标志物Y.; Brooks, W.; Belliere, J. Lupus Nephritis Risk Factors and Biomarkers: An Update. Int. J. Mol. Sci. 2023, 24, 14526. https://doi-org.libproxy1.nus.edu.sg/10.3390/ ijms241914526
52.IgA 肾病(IgA nephropathy,IgAN)
流行病学:亚洲或太平洋岛屿血统的人比美洲土著人有更高的 IgAN 发病率。在所有肾活检诊断中,亚洲人的患病率最高,为 30%~60%,也是慢性肾脏疾病的主要原因,在确诊后约 20 年,高达 40%的患者进展为终末期肾脏疾病。
临床表现:反复发作性肉眼血尿或镜下血尿,可伴有不同程度蛋白尿,部分患者可以出现严重高血压或者肾功能不全。
发病机制:IgA1 (Galactose-deficient IgA1, Gd-IgA1)的异常糖基化(铰链区有半乳糖缺乏的 O-糖链),机体产生针对异常糖基化 O-连接聚糖的抗体,进而形成免疫复合物,激活系膜细胞,诱导细胞外基质、细胞因子和趋化因子的增殖和分泌,从而导致肾脏损伤。
M. Gentile et al. Immune abnormalities in IgA nephropathy,Clinical Kidney Journal, 2023, vol. 16, no. 7, 1059–1070
53. IgA 血管炎(IgA vasculitis,IgAV)
流行病学:又称过敏性紫癜(HSP),是儿童时期最常见的一种白细胞碎裂性小血管炎。儿童年发病率(6.1~55.9)/10万,其中4~6岁儿童年发病率最高(70.3/10万) 。亚洲人群发病率较高,黑种人发病率最低 。IgAV主要发生在秋、冬和春季,夏季少见,男女发病率之比为(1.1~1.5)∶1。
临床表现:非血小板减少性紫癜、关节痛、腹痛及肾炎为主要临床表现。
发病机制:常见的病原体,如链球菌、支原体及幽门螺杆菌等是触发IgAV发病的重要因素。患者外周血B淋巴细胞中β-1,3半乳糖基转移酶的活性降低,导致IgA1铰链区末端β1-半乳糖基缺失,使得IgA1的N-乙酰半乳糖胺(GalNac)残基暴露成为新抗原,由此引发自身免疫反应。
Xu L, Li Y and Wu X (2022) IgA vasculitis update: Epidemiology, pathogenesis, and biomarkers. Front. Immunol. 13:921864. doi: 10.3389/fimmu.2022.921864
缺乏半乳糖基的IgA1不能有效地被肝脏代谢和清除,GalNaC-IgA1复合物在血液循环中形成更大的IgA1免疫复合物。IgA在Fc段的特异性受体(FcαRI)能传递抑制信号给其后的单体血清IgA结合物。然而细胞外域的裂解可能导致IgA /FcαRI复合物进入血液循环,最终IgA1的免疫复合物广泛沉积,同时还可通过刺激组织肥大细胞增加IgE的产生,发生血管神经性水肿。
54. 非典型溶血性尿毒综合征(atypical hemolytic uremic syndrome,aHUS)
流行病学:全年龄段人群aHUS的年发病率为0.39/1,000,000,患病率为4.96/1,000,000;在20岁以下人群aHUS年发病率为0.26/1,000 000,患病率为2.21/1,000,000。呈现逐年上升趋势。大约50%的患儿病程迁延进展为终末期肾病(end-stage kidney disease,ESKD)。
临床表现:典型表现为微血管病性溶血性贫血、血小板减少及急性肾功能衰竭三联征。
Yerigeri et al. Atypical Hemolytic-Uremic Syndrome: Genetic Basis, Clinical Manifestations, and a Multidisciplinary Approach to Management.J Multidiscip Healthc. 2023 Aug 4;16:2233-2249. doi: 10.2147/JMDH.S245620. eCollection 2023
发病机制:感染、化疗等触发因素,引起补体替代途径异常激活,膜攻击复合物形成,进而导致肾脏内皮损伤、凝血级联活化和肾小动脉微血栓形成,继而引起微血管病性溶血性贫血、血小板减少及急性肾功能衰竭等临床表现。
Raina, R.; Vijayvargiya, N.; Khooblall, A.; Melachuri, M.; Deshpande, S.; Sharma, D.; Mathur, K.; Arora, M.; Sethi, S.K.; Sandhu, S. Pediatric Atypical Hemolytic Uremic Syndrome Advances. Cells 2021, 10, 3580. https://doi-org.libproxy1.nus.edu.sg/10.3390/ cells10123580
55. C3 肾小球病(C3 glomerulopathy, C3G)
流行病学:发病率并非很低,约1/百万。
临床表现:不典型。1/4 的 C3 G 患者在诊断时即表现为晚期慢性肾脏病,但最常见的临床表现还是肾功能正常伴血尿和蛋白尿。。
发病机制:属于一种膜增生性肾小球肾炎(MPGN)。补体激活、降解及沉积紊乱而引起的补体C3在肾小球的沉积,导致肾小球损伤。研究发现循环和(或)肾小球基底膜内C3b的扩大是引起免疫紊乱的关键因素。
F. Poppelaars and J.M. Thurman. Complement-mediated kidney diseases .Molecular Immunology 128 (2020) 175–187
56. 微小病变型肾病(minimal change disease, MCD)
流行病学:MCD 是儿童肾病综合征最常见的病因,占80%左右;在成人肾病综合征中占10% ~ 15%。
临床表现:明显浮肿,大量蛋白尿,高血压和血尿少见,镜下血尿仅发生于约20%患者中。 低免疫球蛋白血症易并发感染:肺炎、自发性腹膜炎等。血清补体水平正常。
发病机制:适应性免疫失调是MCD的主要机制。感染等触发因素引起免疫失调,进而引起足细胞等损伤。anti-UCHL1,Antinephrin等自身抗体见于部分患者。
Purohit S, Piani F, Ordoñez FA, de Lucas-Collantes C, Bauer C and Cara-Fuentes G (2021) Molecular Mechanisms of Proteinuria in Minimal Change Disease. Front. Med. 8:761600. doi: 10.3389/fmed.2021.761600
57. 局灶节段肾小球硬化(focal segmental glomerulosclerosis,FSGS)
流行病学:具有人种差异,该病在黑人中较为常见,在亚洲人中则相对少见,国内FSGS发病率约占原发性肾小球疾病的3.3%~14%。
临床表现:蛋白尿,伴或不伴血尿,以及不同程度的肾功能受累,部分患者最终进展至终末期肾脏病
发病机制:足细胞损伤是发病的关键因素。足细胞损伤原因包括免疫(如下图:T细胞功能异常,抗体分泌细胞ASC分泌相关抗体)、炎症、遗传、代谢、感染和血流动力学改变等。
Podestà MA and Ponticelli C (2020) Autoimmunity in Focal Segmental Glomerulosclerosis: A Long-Standing Yet Elusive Association. Front. Med. 7:604961. doi: 10.3389/fmed.2020.604961
58.膜性肾病(Membranous Nephropathy,MN)
流行病学:成人肾病综合征的首要原因,发病年龄高峰在40~60岁之间,男女比例约2:1,儿童少见。
临床表现:25%病例早期仅表现为蛋白尿,以后逐渐出现肾病综合征;75%一开始就表现为肾病综合征。
发病机制:基底膜异常,IgG伴或不伴C3沿基底膜沉积。25%~30%的膜性肾病继发于恶性肿瘤(实体瘤如肺癌、肠癌、乳腺癌),感染(乙型肝炎、疟疾等),结缔组织疾病(系统性红斑狼疮等)和药物/毒物(NSAIDs,中药,重金属等)。未发现继发因素的膜性肾病称为特发性膜性肾病(idiopathic membranous nephropathy,IMN),也称原发性膜性肾病(primary membranous nephropathy, PMN)。可见自身抗体:中性内肽酶(neutral endopeptidase, NEP)抗体;70%的PMN患者的循环中存在抗PLA2R抗体;抗THSD7A抗体;抗神经表皮生长因子样蛋白1(NELL-1)抗体,2020年在儿童膜性肾病中鉴定出Semaphorin 3B抗体。
自身抗体进而形成免疫复合物,引起基底膜损伤,引起蛋白尿。
Gu, Y.; Xu, H.; Tang, D. Mechanisms of Primary Membranous Nephropathy. Biomolecules 2021, 11, 513. https://doi-org.libproxy1.nus.edu.sg/10.3390/ biom11040513
59. 桥本氏甲状腺炎(Hashimoto’s thyroiditis,HT)
流行病学:患病率高达 1-2%,多见于 30 ~ 50 岁的中青年女性。
临床表现:典型的病程可分为三期:即甲亢期(怕热、多汗、心慌、手抖、食欲亢进、易怒、体重下降等。)、稳定期(往往没有什么症状)和甲减期(容易疲劳、怕冷、心跳过缓、纳差、腹胀、便秘、反应迟钝、情绪低落、抑郁、体重增加、脱发、皮肤干燥等一系列甲减症状。)。
发病机制:致病因素较多,一般认为主要与遗传、环境、免疫等多因素、多基因相关,其中碘摄入量是影响本病发生发展的重要环境因素,随碘摄入量增加,本病的发病率显著增加。免疫发病机制:Th1细胞导致的免疫损伤。抗过氧化物酶抗体(TPOAb)和抗甲状腺球蛋白抗体(TgAb)都具有激活补体和细胞毒作用,也参与甲状腺细胞的损伤。
60.吉兰-巴雷综合征(Guillain-Barre Syndrome,GBS)
流行病学:GBS是一种罕见病,年发病率为(0.81~1.89)/10万,男性比女性更常见(男女发病比例为3∶2),任何年龄均可发病,儿童发病率较成人低,年龄每增加10岁,发病率可增加20%。儿童的年发病率为0.6/10万,80岁以上老年人的年发病率为2.7/10万
临床表现:GBS分为以下几类:AIDP、AMAN、AMSAN、MFS、急性泛自主神经病(acute panautonomic neuropathy,APN)和急性感觉神经病等。无感觉体征的无力(纯运动变异),肌无力仅限于脑神经(双侧面神经麻痹伴感觉异常)、上肢(咽-颈-臂肌无力)或下肢(截瘫型变异),MFS(表现为眼肌麻痹、反射消失和共济失调)。除此之外,GBS谱还包括纯感觉共济失调、Bickerstaff脑干脑炎(Bickerstaff brainstem encephalitis,BBE)和纯感觉变异
发病机制:
(1)分子模拟学说:空肠弯曲菌(CJ)与神经组织间存在着相同或相似的抗原成份。
(2)自身抗体学说:CJ产生的毒素与霍乱不耐热肠毒素相似,与外周神经某些部位的神经节苷脂具有较强的结合力,产生高水平的抗神经节苷脂抗体。
(3)交叉抗体:自身抗体免疫攻击。神经组织靶抗原神经节苷脂(如GM1)造成的神经损害更多的为轴索损害。
Laman et al,Guillain-Barré syndrome: expanding the concept of molecular mimicry,Trends Immunol . 2022 Apr;43(4):296-308. doi: 10.1016/j.it.2022.02.003.
61. 川崎病(Kawasaki disease)
流行病学:川崎病好发于5岁以下儿童,男女发病比例为1.7∶1,东亚地区显著高发,发病率呈不断增高趋势,欧美国家发病率较低 。我国近年来发表的资料显示每10万名0~4 岁儿童 中每年就有超过100例新发川崎病。
临床表现:反复发热,急性期出现手掌、足底潮红和硬性水肿,有时伴有疼痛;2~3 周手指和脚趾出现从甲周开始的脱皮(膜状脱皮),并可能延伸到手掌和脚底;在病程 1~2 个月,指甲上可出现深的横槽(Beau′s线)或脱甲现象。双侧球结膜充血。口唇红、干燥、皲裂、脱皮和出血;草莓舌;口咽黏膜弥漫性充血,颈部淋巴结非化脓性肿大。可伴随全身各器官损伤表现。
发病机制:一种急性自限性血管炎性疾病。干酪乳杆菌细胞壁提取物(LCWE)诱导的川崎病血管炎和人川崎病,IL-1β的产生增加,从而导致肠道紧密连接的表达减少,导致肠道通透性增加。川崎病患者的肠道菌群组成存在差异,肠道菌群失调可能进一步导致炎症过程。LCWE注射也与肠道免疫反应失调有关,其特征是胃肠道中IgA+ B细胞数量增加和分泌性IgA(sIgA)浓度升高。肠屏障功能障碍导致sIgA渗漏到体循环,致病性IgA-c3免疫复合物沉积在血管组织中。
Magali Noval Rivas, Moshe Arditi,Kawasaki disease: pathophysiology and insights from mouse models,Nat Rev Rheumatol. 2020 Jul;16(7):391-405. doi: 10.1038/s41584-020-0426-0.
62. Lambert-Eaton综合征(Lambert-Eaton syndrome,LEMS)
流行病学:LEMS是一种罕见的神经肌肉疾病,其患病率是重症肌无力(MG)的46倍。然而,LEMS的年发病率仅比MG低10~14倍。
大约60%-75%的LEMS患者为男性,而MG有女性倾向。个体出现副肿瘤LEMS的平均年龄在58岁左右。另一方面,在与潜在恶性肿瘤无关的LEMS病例中,年龄和性别分布与MG相似。
临床表现:临床三主征(近端肌肉无力、自主功能障碍和腱反射减低)和特殊的电生理改变
发病机制:肌无力综合征,是一种少见的免疫介导的神经肌肉接头疾病。
一种B细胞介导的自身免疫性神经系统疾病,产生针对VGCC( voltage-gated calcium channels,VGCC)的抗体,导致神经肌肉传递受损。
63.妊娠性类天疱疹(pemphigoid gestationis)
流行病学:常发生于妊娠晚期,也可见于妊娠中期或分娩后,还可发生于滋养层细胞肿瘤患者。多在首次妊娠时发生,再次妊娠时出现时间更早,症状更严重,部分患者在经期或应用含雌/孕激素避孕药时复发。
临床表现:发生在妊娠期和产褥期的多形性瘙痒性红斑、丘疱疹或疱疹样皮疹。
发病机制:认为是特发于妊娠期的罕见BP亚型(BP见23)。
64. 黏膜类天疱疮(mucous membrane pemphigoid,MMP)
流行病学:发病较晚,多见于60~80岁,男女比例为1∶(1.5~2)
临床表现:累及黏膜的慢性自身免疫性疱病,常在黏膜部位形成瘢痕,导致视力下降、失明、声门上狭窄伴声音嘶哑或气道阻塞及食道狭窄。
发病机制:靶抗原为BP180(约70%患者)和层黏连蛋白332,泛发性和眼MMP识别β4整合素亚基,而口腔MMP识别α6整合素亚基,还有部分患者靶抗原为Ⅶ型胶原。IgG、IgA或C3沿基底膜带线状沉积。
Kulkarni, R., T. Stoopler, E. & P. Sollecito, T. Oral mucous membrane pemphigoid: updates in diagnosis and management. Br Dent J 236, 293–296 (2024). https://doi-org.libproxy1.nus.edu.sg/10.1038/s41415-024-7064-x
65.反常性痤疮(acne inversa,AI)/化脓性汗腺炎(hidradenitis suppurativa,HS)
流行病学:欧美人群报告患病率为0.05% ~ 4.1%,男女比例约为1∶3,30% ~ 40%患者有家族史;亚洲人群的患病率为0.04% ~ 0.06%,男女比例为(1.6 ~ 2.5)∶1。目前,我国尚缺乏AI/HS流行病学资料。
临床表现:慢性复发性炎症性皮肤病,好发于腋下、腹股沟、会阴、肛周等顶泌汗腺分布区域,主要表现为青春期开始出现的疼痛性、深在性、炎症性皮损,继而形成脓肿、窦道、瘢痕等,严重影响患者生活质量。
发病机制:HS是一种多因素疾病,其中遗传和环境因素起着关键作用。HS病理生理学包括滤泡性皮脂腺单位的滤泡阻塞,随后是滤泡破裂和免疫反应。先天促炎细胞因子(如IL-1β和TNF-α);活化的Th1和Th17细胞(如IFN-γ和IL-17);以及中性粒细胞、巨噬细胞和浆细胞的促炎效应机制。另一方面,HS病变中含有抗炎介质(如IL-10)活性有限。
Scala, E.; Cacciapuoti, S.; Garzorz-Stark, N.; Megna, M.; Marasca, C.; Seiringer, P.; Volz, T.; Eyerich, K.; Fabbrocini, G. Hidradenitis Suppurativa: Where We Are and Where We Are Going. Cells 2021, 10, 2094. https://doi-org.libproxy1.nus.edu.sg/ 10.3390/cells10082094
66.低丙种球蛋白血症(Hypogammaglobulinemia)
流行病学:任何年龄都可能出现原发性低丙种球蛋白血症的临床症状,发病年龄主要呈双峰分布,即6~10岁和20~40岁之间高发。50岁以上的患者也有报道,但较为罕见。常见可变性免疫缺陷(CVID)是成人低丙种球蛋白血症的主要原因,总体患病率为1/25000;X连锁无丙种球蛋白血症(XLA)在儿科人群中最为常见,美国报道活产婴儿的患病率约为1/379000。
临床表现:反复、慢性或非典型感染的临床病史。
发病机制:原发性免疫缺陷是由免疫系统发育过程中的遗传疾病和/或染色体异常引起的。继发性原因通常由外部或获得性因素引起,例如皮质类固醇或免疫抑制剂、营养失调、感染、化疗、恶性肿瘤、肾病综合征、其他代谢疾病和危险环境条件。
Madiha E. Huq; Nayan Kishori Bhatnagar; Robert W. Hostoffer.Hypogammaglobulinemia ,https://www-ncbi-nlm-nih-gov.libproxy1.nus.edu.sg/books/NBK563134/
67.IgG4相关性疾病(immunoglobulin-G4 related disease,IgG4-RD)
流行病学:好发于中老年,男∶女约为8∶3。目前我国尚无IgG4-RD流行病学数据,日本报道其患病率为(0.28~1.08)/10万
临床表现:免疫介导的纤维炎性疾病,可累及全身多个器官和系统,临床表现复杂多样,受累器官组织中可见大量IgG4阳性浆细胞浸润和纤维化。
发病机制:克隆扩增的CD4+细胞毒性T细胞(CTL)和CD8+CTL的组织浸润,可能导致炎症和纤维化。活化的B系细胞(活化的naive B细胞和抗体分泌细胞)可能捕获并将HLAII类分子上的自身抗原呈现给CD4+CTL,以在组织部位重新激活它们。克隆扩增的CD4+CTL和CD8+CTL可诱导靶细胞凋亡。
Maehara T, Koga R, Nakamura S.Immune dysregulation in immunoglobulin G4–related disease,Jpn Dent Sci Rev. 2023 Dec;59:1-7. doi: 10.1016/j.jdsr.2022.12.002. Epub 2023 Jan 9.
68.散发型包涵体肌炎(sporadic inclusion body myositis, sIBM)
流行病学:好发于年龄大于50岁的男性人群,是特发性炎性肌病(idiopathic inflammatory myopathy,IIM)的一种。
临床表现:通常隐匿起病,随后出现缓慢进行性肌无力和肌萎缩,以手指屈肌和大腿的股四头肌受累最明显。一般单侧或双侧肌无力起病,常表现为蹲起、上下楼梯费力,易跌倒,手抓握、持物力弱。部分患者因咽喉肌受累出现吞咽困难,随后缓慢发展至其他肌群,发病约10-15年后患者需依赖轮椅。
发病机制:病毒或炎症触发因子导致CD8+ T细胞克隆性扩张和T细胞介导的细胞毒性,最终导致肌肉纤维的损伤或死亡。衰老引起的退行性变化和内质网(ER)应激导致细胞内细胞因子和趋化因子增加,进一步加重疾病。
Gang et al.Sporadic inclusion body myositis: the genetic contributions to the pathogenesis,Orphanet J Rare Dis. 2014 Jun 19:9:88. doi: 10.1186/1750-1172-9-88.
69.特发性炎性肌病(idiopathic inflammatory myopathy,IIM)
流行病学:成人发病率为19/100万人,儿童发病率为4/100万。包括多发性肌炎(polymyositis,PM)、皮肌炎(dermatomyositis,DM)、无肌病性皮肌炎、散发性包涵体肌炎(sIBM)和免疫介导的坏死性肌病,以及有些特殊类型的抗合成酶抗体综合征、抗信号识别颗粒抗体阳性坏死性肌病(NM)、抗3-羟基-3-甲基戊二酰辅酶A还原酶抗体阳性NM。
临床表现:皮肤、肌肉、结缔组织和其他不同组织器官受累的炎性病变,相互之间存在许多重叠机制和表现。双下肢近端无力为主,即起蹲困难、不能跑跳和上楼费力;随着病情进展,可累及双下肢远端、双上肢和颈肌无力;表现为不能行走,甚至不能站立,双臂上举困难,抬头费力;严重者可累及球部肌肉和呼吸肌而出现球麻痹和呼吸困难,如咀嚼无力、面部表情少、闭眼无力、苦笑面容、吞咽困难、饮水呛咳、说话不清、咳痰费力、呼吸力弱而急促,甚至口唇和四肢末端发绀。
发病机制:确切病因不明,遗传、免疫异常、肿瘤及多种病原体包括细菌、病毒、真菌和寄生虫等感染可能均与其发生有关,易感人群感染致病病原体后,机体免疫系统发生紊乱,导致以骨骼肌病变为主的结缔组织炎症。可见自身抗体:抗ARS抗体,抗SRP抗体,抗HMGCR抗体,抗MDA5抗体,抗Mi-2抗体,抗TIF1抗体,抗NXP-2抗体,抗SAE抗体,抗cN1A抗体,与相关皮肤肌肉损伤相关。
Minoru Satoh et al, A Comprehensive Overview on Myositis-Specific Antibodies: New and Old Biomarkers in Idiopathic Inflammatory Myopathy,Clin Rev Allergy Immunol. 2017 February ; 52(1): 1–19. doi:10.1007/s12016-015-8510-y
70.间质性膀胱炎(Interstitialcystitis,IC)/膀胱疼痛综合征(bladder pain syndrome BPS)
流行病学:膀胱疼痛综合征/间质性膀胱炎是一个排除诊断,缺乏广泛认可的定义,没有明确的诊断标志物,很难估计其发病率,美国和世界各地的文献报道改变患病率差异非常大。日本,总体患病率是1.2/100000,女性为4.5/1000。美国一项大样本研究发现其患病率在2.3-6.5%之间,女性是男性2〜5倍。发病率0.01%到6%
临床表现:常表现为与膀胱相关的慢性盆腔疼痛、压迫感或不适,同时伴有至少一种下尿路症状,如尿频、尿急等,诊断时需排除其他病因明确的混淆性疾病。
发病机制:IC膀胱的显著病理表现包括慢性炎症和尿路上皮剥脱。IC慢性疼痛可能是由中枢神经系统(CNS)的致敏作用和感觉传入神经的激活引起的。膀胱上皮功能障碍、肥大细胞活化、神经源性炎症、自身免疫和隐匿性感染也可能引起膀胱疼痛。
膀胱功能障碍可能起源于慢性炎症,引起尿路上皮缺陷和更多的组织反应,进而导致中枢神经系统的炎症。
Jhang, J.-F.; Jiang, Y.-H.; Kuo, H.-C. Current Understanding of the Pathophysiology and Novel Treatments of Interstitial Cystitis/Bladder Pain Syndrome. Biomedicines 2022, 10, 2380. https:// doi.org/10.3390/biomedicines 10102380
71.幼年特发性关节炎(juvenile idiopathic arthritis,JIA)
流行病学:国际上主要发生在 5 岁以内,2 岁左右是一个高峰;该病无性别差异。国内住院病人的调研显示,发病高峰在 5 岁~7 岁,男性稍多于女性。国际上年发病率为 0.8/100 000~23/100 000,患病率为 3/100 000~401/100 000。
临床表现:临床表现各型差异大。婴幼儿全身症状主要表现为弛张热及皮疹等,较大儿童可出现多发性关节炎或仅少数关节受累。可伴有全身多系统受累,包括关节、皮肤、肌肉、肝脏、脾脏、淋巴结等。
发病机制:JIA的主要特征是关节炎症伴组织破坏。在滑膜关节内,滑膜细胞和免疫活性细胞的增殖失控而变厚,包括B细胞、T细胞、自然杀伤细胞、中性粒细胞、巨噬细胞、树突状细胞和浆细胞等。滑膜增生和肥大导致关节内缺氧,增加促血管生成介质(VEGF、Ang-1等)的产生,滑膜内新血管的形成增加了血液供应,促炎细胞逐渐进入关节,形成一个病理滑膜,称为“pannus”。
Zaripova et al,Juvenile idiopathic arthritis: from aetiopathogenesis to therapeutic approaches, Pediatric Rheumatology (2021) 19:135 https://doi-org.libproxy1.nus.edu.sg/10.1186/s12969-021-00629-8
72.多发性肌炎(polymyositis, PM)
流行病学:特发性炎性肌病(idiopathic inflammatory myopathies, IIMs)的一种。欧美国家PM是IIMs中最少得一种,但是日本是最多的一种。我国数据不详,但不是最多的一种。PM主要见于18岁以上的成人,儿童罕见,女性多于男性。
临床表现:最常受累的肌群为颈屈肌及四肢近端肌,表现为平卧位抬头费力、举臂及抬腿困难,远端肌无力相对少见。严重的可累及延髓肌群和呼吸肌,出现吞咽、构音障碍及呼吸困难。PM很少累及面肌,通常不累及眼外肌。约30%的患者有肌肉疼痛。尚可有疲乏、发热和体重下降等全身症状;有关节痛和(或)关节炎等关节表现;有间质性肺炎、胸膜炎等肺部表现;有心律失常、心肌炎等心脏表现;还可有消化道受累和肾脏受累等表现以及周围血管受累的雷诺现象等。
发病机制:可参考前文69特发性炎性肌病(idiopathic inflammatory myopathy,IIM)。
73. 免疫介导的坏死性肌病(immune-mediated necrotizing myopathy,IMNM)
流行病学:特发性炎性肌病(idiopathic inflammatory myopathies, IIMs)的一种独立亚型。因IMNM易被误诊为多发性肌炎,很难确定其在IIM患者中的比例。
临床表现:肌无力(92.3%)、肌酸激酶升高(92.3%)是IMNM的最常见临床表现,此外,33.7%的IMNM患者合并吞咽困难,46.5%的患者合并间质性肺病(interstitial lung diseases,ILD)。
发病机制:致病性自身抗体:抗信号识别颗粒(signal recognition particle,SRP)抗体;抗3-羟基-3-甲基戊二酰辅酶A还原酶(3-hydroxy-3-methylglutarylcoenzyme A reductase,HMGCR)抗体。
74.白细胞破碎性血管炎(leukocytoclastic vasculitis,LCV)
流行病学:由于既往LCV的定义较为模糊,其发病率尚不完全清楚。报道发病率在2.7-38.6/百万人。男女发病比例大致相当,无季节差异。LCV随着年龄增长,发病率逐渐上升,65~74岁达到顶峰。
临床表现:可触及的皮肤紫癜或瘀点,主要分布于下肢、足部,也可见于上肢及手部,但罕见于躯干上半部,而卧床患者可能发生于背部及躯干一侧。
发病机制:LCV发病的确切机制并不清楚,可能与其他自身免疫性疾病类似,是由于机体遗传背景和环境共同决定的,即自身耐受的打破和外界抗原的刺激。许多学者认为免疫复合物在血管沉积为最初的触发因素(许多病例均发现了血管免疫球蛋白和补体沉积现象)。在抗原过多时,循环抗原抗体复合物最终沉积于血管壁,然后激活补体,产生趋化因子(C3a,C5a)趋化中性粒细胞及嗜碱性粒细胞至炎症部位。活化的中性粒细胞表达黏附分子和细胞因子,释放胶原酶和弹性蛋白酶,伴随氧自由基的增多,导致血管壁破坏。
75.口腔扁平苔藓(Oral Lichen planus, LP)
流行病学:好发于 30~60 岁女性,全球患病率约为 0.5~3%
临床表现:口腔扁平苔癣可发生在口腔黏膜的任何部位,所有口腔黏膜均可受累,颊黏膜是口腔扁平苔癣最好发的部位。损害多为双侧对称分布,表现为针尖大小的灰白色丘疹,组成角化条纹,又进一步交织形成网状、环状或斑块状等多种形态,其间可伴有充血、萎缩、糜烂或水疱等损害。病程较长的陈旧性损害可变成棕褐色或暗紫色色素沉着。
发病机制:LP炎症开始于一种抗原定向反应,最终导致效应T淋巴细胞的分化和激活。Th1和Th17淋巴细胞通过分泌关键的炎症细胞因子如IFN-γ和IL-17。同时,CD8+淋巴细胞(Tc1和Tc17)通过Fas-FasL和TNF-α-TNF-α受体相互作用介导表皮损伤,但主要是通过颗粒胞吐作用参与细胞毒性机制。细胞毒性分子如穿孔素、颗粒酶B和颗粒素的释放导致角质形成细胞凋亡,从而导致更广泛的皮肤和皮肤变化,并发展特定的LP病变。其他炎症细胞,如树突状细胞、巨噬细胞和NK细胞也会启动和维持炎症过程。
Viˇci´c, M.; Hlaˇca, N.; Kaštelan, M.; Brajac, I.; Sotošek, V.; Prpi´c Massari, L. Comprehensive Insight into Lichen Planus Immunopathogenesis. Int. J. Mol. Sci. 2023, 24, 3038. https://doi-org.libproxy1.nus.edu.sg/ 10.3390/ijms24033038
76.硬化性苔藓(lichen sclerosus,LS)/硬化萎缩性苔藓(lichen sclerosus et atrophicus)
流行病学:任何人都可能患硬化性苔藓,但绝经后妇女的风险更高。女性发病率在 1/70-1/1000 不等,恶变率可达 2/10 万,随年龄增长而升高,75 岁以上女性患者的恶变率可达 25/10 万。
临床表现:90% 以上的患者有外阴瘙痒,剩下的 10% 患者可能。女性肉眼可见瓷白色或象牙色丘疹、斑块及萎缩性斑片,最常见于大小阴唇、阴蒂、肛门周围等,形成典型的「哑铃」外观,有时在大腿内侧皮肤、口腔黏膜也可见皮损。
男性生殖器也可能出现,一般是龟头、尿道口、冠状沟、包皮内侧,偶尔侵及阴茎,表现为干燥闭塞性龟头炎,包皮、龟头干燥,皱缩。
发病机制:LS的发病机制尚不清楚,已有研究涉及到免疫和遗传靶点,例如血管的改变、氧化应激、炎症和弹性纤维的丢失等。
miR-155抑制FOXO3和CDKN1B,促进成纤维细胞生长和胶原合成,抑制Treg T细胞对CD4+细胞的抑制功能,通过Th1细胞因子谱触发自我耐受性丧失和促进炎症,此外也存在ECM1自身抗体,内皮细胞ECM1下调和胶原沉积的累积效应,导致硬化瘢痕形成和真皮血管收缩,并导致进一步的氧化应激。
Davis A Tran et al, Lichen Sclerosus: An autoimmunopathogenic and genomic enigma with emerging genetic and immune targets.Int J Biol Sci. 2019 Jun 2;15(7):1429-1439. doi: 10.7150/ijbs.34613. eCollection 2019.。
77.木质样结膜炎(Ligneous conjunctivitis)
流行病学:一种罕见的慢性膜性结膜炎,常发生于女性、婴儿期和儿童。
临床表现:结膜上的黄白色假膜病变。典型的患者表现为慢性流泪、不适。眼外黏膜也可出现假膜病变,如口腔和牙龈、鼻咽、气管、呼吸道、耳、阴道和子宫颈等。
发病机制:机制尚不清楚。纤维蛋白的异常沉积是主要的致病因素。
78.线状IgA大疱性皮病(linear IgA bullous dermatosis,LABD)
流行病学:好发于儿童及成年人,女性略多。既往该病在儿童患者中称为"儿童慢性大疱病",好发年龄平均4.5岁;成人发病高峰则在60岁以上。
临床表现:典型临床表现为正常皮肤或红斑基础上呈腊肠样环形排列的水疱。
发病机制:IgA抗体在基底膜带呈线状沉积,少数患者出现IgM、IgG、和补体沉积。IgA的沉积诱导了中性粒细胞的趋化,这些中性粒白细胞导致了水疱形成。
79.莱姆病(Lyme disease)
流行病学:北美、 欧洲地区最常见的病媒传播性疾病, 广泛分布在美国、 奥地利、 斯洛文尼亚、 德国、 俄罗斯、 日 本和中国,多数病例呈地区性流行分布。我国东北、 西北地区是主要的自然疫源地。
临床表现:莱姆病临床表现多样,与蜱虫分布、地理环境的差异及人类活动密切相关。莱姆病的临床分期可分为三个阶段。第一期为早期局灶期, 是以蜱虫叮咬部位的游走性红斑为主,多在叮咬的一周内发病。第二期为播散期, 发生于暴露后数周至数月,可表现为多发性红斑、 螺旋体 巴细胞瘤、 神经系统莱姆病 、 心血管系统损害或者大 关节损害。第三期为晚期发散期, 表现为慢性萎缩性软骨炎、 莱姆病性关节炎和莱姆病性脑膜炎、 脑神经炎、 运动和感觉神经受损、 脊神经炎等神经系统症状。
发病机制:莱姆病是由伯氏疏螺旋体 (Borrelia) 引起的自然疫源性疾病,亚洲地区的蜱虫主要携带阿氏疏螺旋体和加里尼疏螺旋体。莱姆病伯氏螺旋体通过诱发炎症反应,在人类中导致临床体征和症状。
在接受治疗后,一些患者也可能会经历治疗后的莱姆病综合征(PTLDs),或慢性莱姆病,并持续出现流感样症状和认知障碍。PTLDs的被认为是免疫介导的。此外,一些患者可能发展为自身免疫性关节疾病,如类风湿性关节炎、银屑病关节炎和脊椎关节炎,以及其他自身免疫性疾病,包括狼疮、风湿性多肌痛、甲状腺疾病和自身免疫性神经病变。目前尚不清楚是莱姆病引发了这些自身免疫疾病。
Lyme borreliosis: from infection to autoimmunity,Clinical Microbiology and Infection,https://doi-org.libproxy1.nus.edu.sg/10.1111/j.1469-0691.2004.00895.x
80.梅尼埃病(Meniere’s disease)
流行病学:文献报道的梅尼埃病发病及患病率差异较大,发病率(10~157)/10万,患病率(16~513)/10万。女性多于男性(约1.3∶1),40~60岁高发。儿童梅尼埃病患者约占3%。部分梅尼埃病患者存在家族聚集倾向。文献报道双侧梅尼埃病所占比例为2%~78%。
临床表现:发作性眩晕多持续20 min至12 h,常伴有恶心、呕吐等自主神经功能紊乱和走路不稳等平衡功能障碍,无意识丧失,一般为波动性感音神经性听力下降,早期多以低中频为主,间歇期听力可恢复正常,发作期常伴有耳鸣和(或)耳闷胀感。
发病机制:内淋巴积水为主要病理学特征的特发性内耳病,其具体病因不明,自身免疫因素可能是其中之一。
Recent advances in understanding molecular bases of Meniere's disease.Fac Rev. 2023 May 11;12:11. doi: 10.12703/r/12-11. eCollection 202
81.显微镜下多血管炎(Microscopic polyangiitis,MPA)
流行病学:本病男性多见.男女比约2:1,多在50~60岁发病,国外发病率为(1~3)/10万人,我国的发病率尚不清楚。
临床表现:坏死性肾小球肾炎和肺毛细血管炎。
发病机制:一种抗中性粒细胞胞质抗体(Anti-neutrophil cytoplasmic antibody,ANCA)相关血管炎(AAV),很少或无免疫复合物沉积。
82. 抗中性粒细胞细胞浆抗体(ANCA)相关血管炎(AAV)
经典的AAV包括肉芽肿性多血管炎(granulomatosis with polyangitis,GPA)、显微镜下多血管炎(microscopic polyangitis,MPA)和嗜酸性肉芽肿性多血管炎(eosinophilic granulomatosis with polyangitis,EGPA)。MPA见81,EGPA见28.
流行病学:年发病率10~30人/100万,如未经正规治疗,AAV患者2年内的病死率达93%,1年病死率约为80%,半年病死率约为60%,主要死因是肾衰竭或呼吸衰竭。
临床表现:临床表现常不典型,因肾衰竭或呼吸衰竭致死。GPA和MPA在发病机制、临床表现和治疗的相似度较高,与EGPA存在一定差别。
发病机制:炎症触发因素导致中性粒细胞上髓过氧化物酶(MPO)和蛋白酶3(PR3)的膜性表达增加。ANCAs与PR3和MPO的结合触发中性粒细胞激活,脱颗粒、中性粒细胞细胞外陷阱(NET)形成,从而进一步释放MPO和PR3,和促进ANCAs产生。脱颗粒和NETosis有助于内皮损伤和补体激活。
Andreas Kronbichler et al, Immunopathogenesis of ANCA-Associated Vasculitis, Int J Mol Sci . 2020 Oct 3;21(19):7319. doi: 10.3390/ijms21197319.
83.混合性结缔组织病(Mixed connective tissue disease,MCTD)
流行病学:可发生于任何年龄,30-50岁多发。多数患者为女性,男女之比为1:7。小样本调查提示混合性结缔组织病的发病率约10/10000.
临床表现:雷诺现象、双手肿胀、多关节痛或关节炎、肢端硬化、肌炎、食管运动功能障碍、肺动脉高压等特征的临床综合征。
发病机制:高滴度的斑点型抗核抗体(ANA)和抗u1RNP(nRNP)抗体.
自身抗原(如U1- RNA)可能被结构修饰,从而破坏了免疫耐受。B细胞和树突状细胞(DC)激活,会导致自身抗体的产生。抗原提呈细胞(APC),可以激活T细胞。活化的CD4+ T细胞提供生长和分化因子,帮助其他B细胞和T细胞;激活的CD8 T细胞释放颗粒酶和穿孔素,通过组织损伤释放额外的修饰自身抗原,进一步增强自身免疫反应。
Robert W. Hoffman; Marcos E. Maldonado (2008). Immune pathogenesis of Mixed Connective Tissue Disease: A short analytical review. , 128(1), 8–17. doi:10.1016/j.clim.2008.03.461
84.蚕蚀性角膜溃疡(Mooren’s ulcer,MU)
流行病学:约占眼科疾病的0.03%,常见于中、老年人,多为单侧性。
临床表现:角膜溃疡
发病机制:可能的因素有外伤、手术或感染,诱导并改变了角膜上皮及结膜的抗原性,产生自身抗体,导致补体激活、中性粒细胞浸润、胶原酶释放。
85.Mucha-Habermann病(Mucha-Habermann disease)急性痘疮样苔藓样糠疹(parapsoriasis lichen-oideset Varioliformis acuta)
流行病学:何年龄均可发病,但以青年较多。男性较多见。
临床表现:病痘疮样副牛皮癣表现为急性发病,初起为淡红色针头到豌豆大小、蜡样、圆形、有鳞屑的丘疹,不久丘疹中央出现水泡和出血性坏死。
发病机制:部分患者出现皮损中IgM和C3沉积,血清中免疫复合物升高,提示免疫复合物或超敏反应。
86.多灶性运动神经病(Multifocal Motor Neuropathy,MMN)
流行病学:国内外均缺乏MMN准确的患病率数据,有报道估算为(0.3~3)/10万
临床表现:隐袭起病,阶段性加重或逐渐进展,也可有长时间的稳定。早期上肢神经受累多见,表现为不对称性肢体远端为主的无力、萎缩,无客观感觉障碍。该病通常发展较慢,但随着病情的进展,最终可导致肌肉无力、萎缩而致残。
发病机制:免疫机制导致周围神经朗飞结处神经兴奋传导受阻,而引起周围神经功能和结构异常有关。
87.多发性硬化症(Multiple Sclerosis)
流行病学:好发于青壮年,女性更为多见,男女患病比例为1:1.5~1:2。发病率:0.235/10万人,儿童为0.055/10万人,成人为0.288/10万人。
临床表现:各个部位均可受累,临床表现多样。其常见症状包括视力下降、复视、肢体感觉障碍、肢体运动障碍、共济失调、膀胱或直肠功能障碍等。
发病机制:遗传、EBV感染、环境因素等触发的炎性脱髓鞘疾病,由自身免疫攻击髓鞘(即包裹在大脑和脊髓神经周围的脂肪绝缘体)所致。
Liu R, Du S, Zhao L, Jain S, Sahay K, Rizvanov A, Lezhnyova V, Khaibullin T, Martynova E, Khaiboullina S and Baranwal M (2022) Autoreactive lymphocytes in multiple sclerosis: Pathogenesis and treatment target. Front. Immunol. 13:996469. doi: 10.3389/fimmu.2022.996469
FDA批准的MS治疗药物
88.重症肌无力(myasthenia gravis,MG)
流行病学:全球患病率约为15~25/10万,发病率为0.4~1.0/10万。MG在各个年龄阶段均可发病,30岁和50岁左右呈现发病双峰,中国儿童及青少年MG(juvenile myasthenia gravis,JMG)构成第3个发病高峰。
临床表现:全身骨骼肌波动性无力与易疲劳,活动后加重,休息后好转。
发病机制:自身抗体介导的获得性神经-肌肉接头(neuromuscular junction,NMJ)传递障碍的自身免疫性疾病。乙酰胆碱受体(acetylcholine receptor,AChR)抗体是最常见的致病性抗体,AChR抗体与突触后膜AChR结合后可激活补体,形成膜攻复合物,导致AChR破坏,NMJ传导障碍,不能产生足够的终板电位引发肌肉收缩。针对突触后膜其他组分,包括肌肉特异性受体酪氨酸激酶(muscle-specific receptor tyrosine kinase,MuSK)、低密度脂蛋白受体相关蛋白4(low-density lipoprotein receptor-related protein 4,LRP4)及兰尼碱受体(RyR)等抗体陆续被发现参与MG发病。
Fichtner ML, Jiang R, Bourke A, Nowak RJ and O’Connor KC (2020) Autoimmune Pathology in Myasthenia Gravis Disease Subtypes Is Governed by Divergent Mechanisms of Immunopathology. Front. Immunol. 11:776. doi: 10.3389/fimmu.2020.00776
89.嗜睡症(Narcolepsy)
流行病学:发病率约为万分之三到万分之十六,在每个年龄层均可能发生,尤其好发于十来岁的青少年,男性比例稍多于女性。
临床表现:白天睡眠过多,记忆衰退,思维能力下降。大多数嗜睡症患者都会经历猝倒症,这是一种肌肉张力的丧失。
发病机制:大多数嗜睡症患者出现下丘脑泌素神经元死亡。下丘脑泌素神经元的死亡是非常有选择性的,保留了下丘脑外侧的黑色素聚集激素( melanin-concentrating hormone,MCH)释放神经元,可能与免疫系统攻击特定神经元相关。
一些研究发现嗜睡症伴猝倒症有季节性模式,可能是感染的诱因。
Citation: Chavda, V.; Chaurasia, B.; Umana, G.E.; Tomasi, S.O.; Lu, B.; Montemurro, N. Narcolepsy—A Neuropathological Obscure Sleep Disorder: A Narrative Review of Current Literature. Brain Sci. 2022, 12, 1473. https://doi-org.libproxy1.nus.edu.sg/10.3390/ brainsci12111473
90.新生儿狼疮综合征(neonatal lupus syndromes,NLS)
流行病学:国内尚无新生儿狼疮发病率的报道,国外发病率约为1/12 500~1/20 000,由于本病病程较短,实际发病率可能更高。男女比例差异无统计学意义,约1∶2.3,病死率约5.6%,如出现心脏传导阻滞,则病死率高达20%。
临床表现:NLS可累及多个系统,患儿(新生儿/小婴儿)可出现皮肤、血液、肝、胆等器官或系统异常,如皮疹、血小板减少、肝功能异常等,以及暂时性皮肤红斑狼疮与暂时性先天性CHB。
发病机制:母体抗体介导的新生儿获得性自身免疫性疾病。母体抗干燥综合征A(SSA)/Ro与抗干燥综合征B(SSB)/La抗体,可介导新生儿发生暂时性皮肤狼疮和(或)暂时性/永久性先天性心脏传导阻滞(CHB)。
Neonatal Lupus: Pathogenesis and Clinical Approaches,Dubois' Lupus Erythematosus and Related Syndromes,Book • Ninth Edition • 2019,https://doi-org.libproxy1.nus.edu.sg/10.1016/B978-0-323-47927-1.00039-6
91.银屑病(Psoriasis)
流行病学:2008年中国6省市银屑病流行病学调查结果为0.47%,欧美国家的患病率为2% ~ 4%,可发生于任何年龄,约2/3的患者在40岁以前发病。大部分患者冬重夏轻,部分患者无明显季节性。
临床表现:鳞屑性红斑或斑块,局限或广泛分布。银屑病可合并系统疾病,严重影响患者的生活质量。
发病机制:尚未完全阐明,遗传是银屑病发病的主要风险因素,IL-23、TNF-α和Th17/IL-17相关的免疫通路是银屑病发病的核心机制。
Man, A.-M.; Or ˘asan, M.S.; Hoteiuc, O.-A.; Ol ˘anescu-Vaida-Voevod, M.-C.; Mocan, T. Inflammation and Psoriasis: A Comprehensive Review. Int. J. Mol. Sci. 2023, 24, 16095. https://doi-org.libproxy1.nus.edu.sg/10.3390/ ijms242216095
92.银屑病关节炎(Psoriaticarthritis,PsA)
流行病学:PsA在我国的患病率为 0.01%~0.1%,7%~42%的银屑病可发生PsA,且随着银屑病病程的延长其患病率逐渐升高。
临床表现:PsA以关节及其周围软组织疼痛、肿胀、僵硬和活动受限为主要临床表现,部分患者可伴有骶髂关节炎和/或脊柱炎、附着点炎及指(趾)炎等症状。
发病机制:银屑病相关的慢性炎性骨骼肌肉疾病。
93.纯红细胞再生障碍(Pure red cell aplasia,PRCA)
分为先天性PRCA(Diamond-Blackfan贫血,DBA)和获得性PRCA。
流行病学:DBA出生后1年内发病,欧美国家发病率为5/百万~7/百万,日本为12/百万,男女发病率无差别。我国尚无发病率数据统计的报道。
临床表现:正细胞正色素贫血、网织红细胞减低和骨髓中红系前体细胞显著减低或缺如为特征的综合征。
发病机制:
DBA由核糖体蛋白结构基因突变导致核糖体生物合成异常,为红细胞内源性生成缺陷所致。多在出生后1年内发病,约1/3合并先天畸形。
获得性PRCA主要是由于药物、病毒、抗体或免疫细胞等直接或间接攻击红系祖细胞、红细胞生成素(EPO)、EPO受体等,抑制红系增殖和分化成熟,最终导致发病。
94.坏疽性脓皮病(Pyoderma gangrenosum,PG)
流行病学:临床上较少见,主要发生在20~50岁人群中,女性患病率略高。美国发病率约为58例/百万人年,英国则为6例/百万人年,我国目前尚无确切统计数据。
临床表现:皮损可发生于全身各处,最好发于下肢(85.7%),表现为突然出现的疼痛性红斑、丘疹、结节或脓疱,并迅速进展为不断扩大的溃疡,伴有典型的紫红色边缘和坏死性基底,其溃疡创面愈合后常可形成筛网状萎缩性瘢痕。约50%的PG患者合并炎症性肠病(IBD)、自身免疫病、血液肿瘤等系统性疾病,其中男性PG患者更易合并恶性肿瘤且预后较差。
发病机制:与固有免疫系统失调、中性粒细胞功能障碍、遗传易感性和异常炎症有关。
Joachim Dissemond et al, Pyoderma Gangrenosum: Treatment Options, Drugs. 2023 Sep;83(14):1255-1267. doi: 10.1007/s40265-023-01931-3. Epub 2023 Aug 23.
95.雷诺现象(Raynaud’s phenomenon)
流行病学:本病少见,多发生于女性,尤其是神经过敏者,男女比例为1:10。发病年龄多在20~30岁之间。在寒冷季节发作较重。影响高达5%人群。
临床表现:阵发性四肢肢端(主要是手指)对称的间歇发白、紫绀和潮红为其临床特点,常为情绪激动或受寒冷所诱发。
发病机制:梗阻型有明显的掌、指动脉梗阻,多由免疫性疾病和动脉粥样硬化所伴随的慢性动脉炎所致。
Maciejewska, M.; Sikora, M.; Maciejewski, C.; Alda-Malicka, R.; Czuwara, J.; Rudnicka, L. Raynaud’s Phenomenon with Focus on Systemic Sclerosis. J. Clin. Med. 2022, 11, 2490. https://doi-org.libproxy1.nus.edu.sg/10.3390/jcm11092490
痉挛型无明显掌、指动脉梗阻,在室温时指动脉正常,在临界温度时(18~20℃)才引起发作。痉挛型有异常的肾上腺能受体改变,血小板上α2-受体活性明显增加,致使血管对冷刺激的敏感性增高。
96.反应性关节炎(Reactive Arthritis, ReA)
流行病学:多发生于18~40岁青年男性,无地域差异,可发生于世界各地。
临床表现:特定部位(如肠道和泌尿生殖道)感染之后而出现的关节炎,曾被称为Reiter综合征(具有典型尿道炎、结膜炎和关节炎三联征者)。
感染的全身症状,可持续持续10~40天,肠道和泌尿生殖道感染的症状,关节炎症状(尿道或肠道感染后1~6周发病,多为单一或少关节炎,非对称性分布,呈现伴关节周围炎的腊肠样指,一般持续1~3个月,个别病例可长达半年以上。主要累及膝及踝等下肢大关节。肩、腕、肘、髋关节及手和足的小关节也可累及。)
发病机制:与感染、遗传标记(HLA-B27)和免疫失调有关。
97.复杂区域疼痛综合征 (Complex regional pain syndrome ,CRPS)
旧称:反射性交感神经营养不良综合征
流行病学:总体患病率1.2%,女性多见。
临床表现:可出现多种临床表现,如痛觉过敏、异位疼痛(受累肢体的未损伤区域到对侧肢体和身体其他部位自发和诱发出现弥漫性疼痛)、肿胀、皮肤变色、自主神经变化(肤温不对称、循环不良、异常出汗)、运动障碍(震颤和局灶性肌张力障碍)以及情绪和认知的变化。
发病机制: CRPS 发病机制仍在探索中,目前认为其发生发展与中枢和外周神经系统功能障碍、免疫功能、遗传及心理因素等相关
徐妍,许继军,潘寅兵.复杂区域疼痛综合征的研究进展, 南京医科大学学报 J Nanjing Med Univ,2023,43(07):1017⁃1021
98.不宁腿综合症(Restless legs syndrome,RLS)
又称不安腿综合征,Willis-Ekbom病(Willis-Ekbom disease, WED)
流行病学:可发生于任何年龄阶段,发病率随年龄增长而升高,女性患病率约为男性2倍,不同国家和地区成人RLS患病率不同,欧美发达国家较为常见,患病率为5%~10%,亚洲人群的患病率较低,为0.1%~3.0%,上海市卢湾区五里桥街道进行的流行病学研究,表明>50岁人群中的RLS患病率为0.69%;另一项为上海市金山区山阳镇两社区内进行的流行病学调查,结果显示成年人RLS人群患病率为1.4%,且女性患病率约为男性患病率的2倍。另一项在青岛市王台镇进行的以社区为基础的研究表明,>18岁人群的RLS患病率为7.2%。
临床表现:强烈、迫切想要移动肢体的冲动/欲望,夜间睡眠或安静时出现或加重,患者对肢体深处不适感描述各异,如蚁爬感、蠕动感、灼烧感、触电感、憋胀感、酸困感、牵拉感、紧箍感、撕裂感、甚至疼痛。这种不适感尤以小腿显著,也可累及大腿及身体其他部位,如上肢、头部、腹部,且通常呈对称性
发病机制:不宁腿综合征的发病机制尚不完全清楚。在特发性不宁腿综合征中,多巴胺能系统和大脑特定区域的铁存储功能障碍减少。可能存在常染色体显性遗传。钙/磷酸盐失衡、贫血、功能性缺铁和亚临床周围神经异常可能与尿毒症不宁腿综合征的病理生理学有关。维生素D缺乏和钙代谢、子痫前期、强烈的家族史、低血清铁、铁蛋白水平和高雌激素水平也可能在妊娠中起作用。不宁腿综合征在妊娠期间非常常见,特别是在妊娠晚期。
不宁腿综合征是多种自身免疫性疾病的症状,包括类风湿性关节炎、干燥综合征、克罗恩病和炎症性肠病。然而,由于RLS是一种相对常见的疾病,因此与自身免疫性疾病的相关性可能并不表明存在因果关系。
99.结节性多动脉炎(Polyarteritis nodosa,PAN)
流行病学:欧洲国家PAN每年的发病率为 0~1.6/1 000万,美国发病率为9/100万,国内尚无大型流行病学资料。男∶女为2∶1,发病年龄为(37.6±1.6)岁。
临床表现:微动脉瘤、血栓形成、动脉瘤破裂出血及器官梗死。全身各组织器官均可受累,以皮肤、关节、外周神经最常见。
发病机制:目前尚未阐明,可能与感染、环境、药物及注射血清等相关。随着乙型病毒性肝炎疫苗的开发,与 乙型肝炎病毒(HBV)相关的 PAN 的发病率明显下降。感染等因素激活免疫细胞,攻击动脉血管,导致相关炎症。
100. 类风湿性关节炎(Rheumatoid arthritis,RA)
流行病学:我国RA的患病率为0.42%,患者总数约500万,男女比约为1∶4。
临床表现:滑膜炎,并逐渐出现关节软骨和骨破坏,最终导致关节畸形和功能丧失,可并发肺部疾病、心血管疾病、恶性肿瘤、骨折及抑郁症等。
发病机制:遗传易感性和环境因素可能导致自我耐受破坏,导致系统性自身免疫(即可检测到的自身抗体,如AMPA或RF)反应,引起的软骨和骨骼的破坏。
Update on the Pathomechanism, Diagnosis,and Treatment Options for Rheumatoid Arthritis,Cells 2020, 9, 880; doi:10.3390/cells9040880
免责声明:本文信息来源于网络,本文仅作知识交流与分享及科普目的,不涉及商业宣传,不作为相关医疗指导或用药建议。文章如有侵权请联系删除。
END
深度聚焦多肽、多肽偶联药物研发、质控、工艺开发,7月相约苏州,联系电话18116036798上下滑动查看议程
戳“阅读原文”立即报名多肽药物论坛吧!
分析
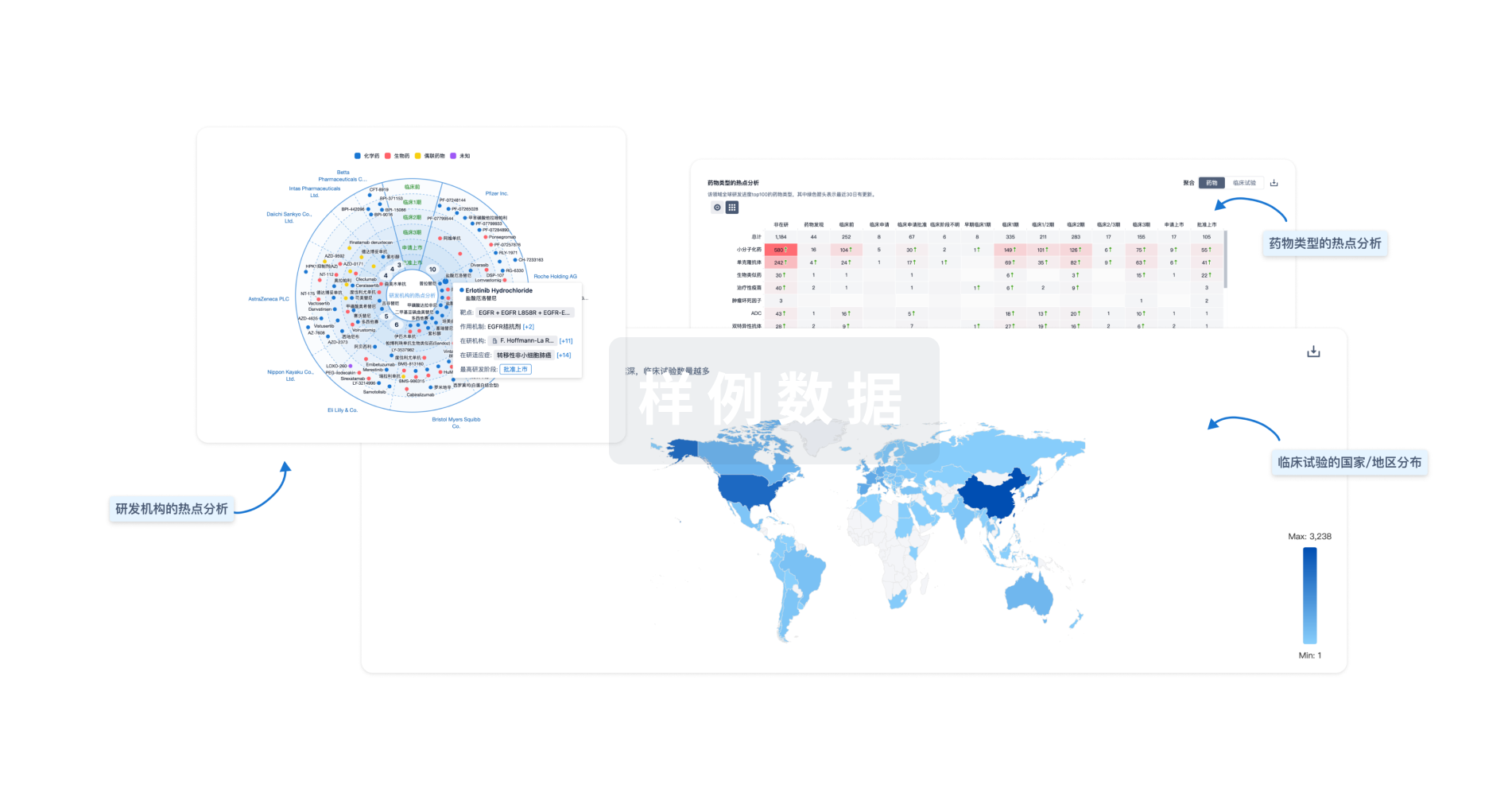
对领域进行一次全面的分析。
登录
或
来和芽仔聊天吧
立即开始免费试用!
智慧芽新药情报库是智慧芽专为生命科学人士构建的基于AI的创新药情报平台,助您全方位提升您的研发与决策效率。
立即开始数据试用!
智慧芽新药库数据也通过智慧芽数据服务平台,以API或者数据包形式对外开放,助您更加充分利用智慧芽新药情报信息。
生物序列数据库
生物药研发创新
免费使用
化学结构数据库
小分子化药研发创新
免费使用